C Congrès de la MASCC 2012 : les soins oncologiques

La Lettre du Cancérologue • Vol. XXI - n° 9 - novembre 2012 | 469
SOINS ONCOLOGIQUES
DE SUPPORT
Congrès de la MASCC 2012 :
les soins oncologiques
de support sur la scène
internationale
MASCC meeting 2012: supportive care on stage
F. Scotté1, M. Di Palma2, S. Richard1, P. Bory3, I. Krakowski4
1 Service d’oncologie médicale et de
soins de support, hôpital européen
Georges-Pompidou, Paris.
2 Institut Gustave-Roussy, Villejuif.
3 Centre hospitalier de Bastia.
4 Centre Alexis-Vautrin, Vandœuvre-
lès-Nancy.
Cette année, le congrès de la MASCC (Multi-
national Association for Supportive Care in
Cancer) s’est tenu aux États-Unis, sous la
présidence de R. Gralla, la présidence de l’association
étant assurée par S. Grunberg. Ce congrès regroupe
un nombre croissant de participants, venant des
5 continents, dont 124 Français, qui font de la France
la seconde nation représentée. Le thème des nausées
et vomissements y a été largement développé, en
plus des différentes avancées dans le domaine des
soins oncologiques de support (SOS). Plusieurs
centaines d’abstracts ont été présentés durant les
3 jours du congrès, preuve que les soins de support
prennent une place prépondérante dans l’exercice
des soignants engagés auprès des patients dans la
lutte contre le cancer.
Trente années de soins
de support
Le congrès a débuté par une revue de l’évolution des
progrès dans le domaine des SOS sur les 30 dernières
années. J. Klastersky (fondateur de la MASCC) a
rappelé l’histoire de la lutte contre la neutropénie
fébrile (NF). En 1962, 91 % des patients en hémato-
logie avaient une évolution rapidement fatale par NF
dans le cadre des traitements de la leucémie aiguë.
Ce chiffre s’est nettement amélioré, puisqu’on esti-
mait, en 2007, à 13 % le taux de décès imputables à
une NF dans le cadre d’une tumeur solide et à 9 %
en cas d’hémopathies malignes. Ce chiffre, à mettre
en regard du volume important de patients traités
pour cancer, reste donc très alarmant.
Les différentes évolutions qui ont permis cette
amélioration ont porté sur :
➤
la mise en place du système de score de la
MASCC permettant d’évaluer le risque de NF : ainsi,
un score d’au moins 21 correspond, par exemple, à
un risque de complication de plus de 5 % (échelle
disponible sur le site www.mascc.org) ;
➤
la publication de recommandations d’utilisation
prophylactique des G-CSF (Granulocyte Colony-
Stimulating Factor) ;
➤
le développement des alternatives ambulatoires
plutôt que des hospitalisations conventionnelles
(antibiothérapie orale plutôt qu’injectable) ;
➤
la proposition d’une prophylaxie orale par fl uoro-
quinolone dans certains cas ;
➤
la mise à disposition de G-CSF à libération stan-
dard, puis à libération pégylée.
Les critères de recours aux G-CSF sont à évaluer en
fonction du coût (ce qui fait poser la question de la
place des biosimilaires), des protocoles d’adminis-
tration (à adapter en fonction du risque de chaque
patient), de la prescription ou non d’une antibio-
thérapie prophylactique.
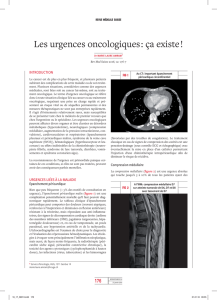
À l’issue de sa présentation et de sa réfl exion sur
30 années d’une carrière dédiée aux soins de support,
J. Klastersky a proposé un nouvel algorithme déci-
sionnel permettant de guider le choix d’utiliser
ou non un G-CSF, pégylé ou non, avec antibio-
prophylaxie ou non (fi gure 1). Il démontrait ainsi
que l’expérience d’un maître permet d’avoir encore
des perspectives de développement d’un thème.
Par la suite, J. Holland a présenté un point de vue sur
l’histoire de la psycho-oncologie. Son propos a été

Figure 2. 30 ans de lutte antiémétique (d’après Gralla R et al., MASCC 2012).
60
20
80
100(%)
40
01978
10
50
60
85
50 50
75
0
1988
HD-MCP + Dex 1998
Sétron + Dex 2008
Tous + NK1
Cisplatine (chimiothérapie
hautement émétique)
Protocole “AC”
Contrôle complet des nausées et vomissements chimio-induits
Dex : déxaméthasone ; HD-MCP : métoclopramide haute dose.
Figure 1. 30 ans de neutropénies fébriles (NF) [d’après Klastersky J et al., MASCC 2012].
Risque de NF > 20 % Risque de NF entre 10 et 20 % Risque de NF < 10 %
Évaluation des facteurs de risque
individuels
G-CSF pégylé (pegfi lgrastim)
(avec ou sans antibiothérapie
prophylactique ?)
G-CSF action rapide (fi lgrastim)
(avec ou sans antibiothérapie
prophylactique ?)
Oui
G-CSF : facteur de croissance granulocytaire ; NF : neutropénie fébrile.
Non
470 | La Lettre du Cancérologue • Vol. XXI - n° 9 - novembre 2012
SOINS ONCOLOGIQUES
DE SUPPORT
introduit par une citation de F. Peabody : “The secret
of the care of the patient is in caring for the patient”
(“Le secret, pour soigner un patient, c’est de se soucier
de ce patient”) [1].
En 1973, le terme cancer était systématiquement
associé à la mort, et l’annonce (ou plutôt la révéla-
tion) du diagnostic était considérée comme cruelle
et inhumaine. Des recherches menées sur animaux
par le mouvement psychosomatique ont, par la suite,
mis en évidence un lien entre stress et progression
tumorale. Considérer l’impact du stress sur la maladie
a occasionné un changement dans les attitudes face
au patient atteint de cancer. Il fallait alors “se battre”
contre le cancer, dont la cause pouvait trouver son
origine dans un contexte de “faiblesse psychologique”.
Le tabou autour du cancer était alors plus ou moins
levé, tout au moins grâce à plusieurs personnalités
qui révélèrent leur maladie cancéreuse. Le message
d’E. Kübler Ross sur l’importance du travail de parole
avec le mourant ainsi que les études menées en
biopsychologie a, par la suite, fait évoluer la société.
La prise de conscience de l’importance de l’accom-
pagnement du patient sur le plan psychologique a
été ainsi progressivement intégrée au soin.
C’est alors que la psycho-oncologie a été défi nie. Des
échelles d’évaluation et de repérage des situations
psychopathologiques ont de même été développées.
Le terme “souffrance” (distress) a progressivement
remplacé le terme “psycho-”, afi n d’intégrer l’en-
semble des souffrances psychologiques, sociales
et spirituelles.
J. Holland a, pour conclure, insisté devant un auditoire
international, hétérogène face à l’accès aux soins, sur
la nécessité de repérer les situations pathologiques
et de développer l’écoute du patient en intégrant
l’évaluation des causes de souffrance et la mesure de
la qualité des soins sur le plan psychologique.
R. Gralla a, quant à lui, repris l’évolution de la lutte
contre les nausées et vomissements chimio-induits
(NVCI) sur les 30 dernières années.
Le constat est simple. Avant 1980 et la mise sur le
marché des antidopaminergiques, dont les neuro-
leptiques, 100 % des patients souffraient de nausées
et vomissements sous chimiothérapies hautement
et modérément émétisantes. Le développement du
métoclopramide puis des sétrons et, enfi n, des inhibi-
teurs de la neurokinine de type 1, dont le chef de fi le
actuel est l’aprépitant, a permis d’atteindre un taux
de contrôle des NVCI de l’ordre de 85 % (fi gure 2).
Cet expert du domaine antiémétique, président de
cette édition de la MASCC et habitant de New York,
a rappelé les avancées récentes :
➤
l’équivalence entre les voies orales et intra-
veineuses des antiémétiques, dont l’impact est
important tant pour le temps passé par le soignant
au lit du malade que pour la limitation des conta-
minations infectieuses des lignes de perfusions ;
➤
le développement du palonosétron, sétron de
nouvelle génération, dont l’effi cacité sur la phase
retardée (liée à son affi nité pour le récepteur 5HT3)
lui prodigue un intérêt certain dans la gamme des
agents antiémétiques ;
➤
la publication de recommandations sur la
prophylaxie antiémétique, menée par un groupe
d’experts internationaux, dont la dernière mise à
jour a été publiée en 2010 (2).
Ces recommandations ont été rappelées, et
R. Gralla a insisté sur l’importance de l’evidence-
based medicine, mais également, pour les équipes,

La Lettre du Cancérologue • Vol. XXI - n° 9 - novembre 2012 | 471
SOINS ONCOLOGIQUES
DE SUPPORT
de s’approprier ces recommandations afi n de les
adapter aux habitudes locales pour mieux accom-
pagner les patients (tableau).
Survivorship : les patients
“après le cancer” sont l’autre
défi de la cancérologie
du e siècle
(MASCC 2012, Hobie W session survivorship:
Transitioning survivors of childhood cancer to adult
medical care ; MASCC 2012, Einhorn L session
survivorship: Medical issues of long term suvivors of
germ cell malignancies)
Le congrès de la MASCC est l’occasion de confé-
rences magistrales. Ce fut à nouveau le cas cette
année au cours d’une session sur la vie des patients
après un cancer (survivorship). La survie à 5 ans aux
États-Unis des adultes traités pour un cancer est
actuellement de plus de 65 % tous cancers et tous
stades confondus. Elle est de plus de 80 % en pédia-
trie, et on estime à plus de 12 millions de personnes
la population de ceux qui ont survécu au cancer.
Or, le cancer lui-même et ses traitements laissent
des séquelles, parfois graves, mais souvent invisibles :
physiques, neuropsychiques, douleurs, fatigue,
problèmes cardiovasculaires, troubles métaboliques
(diabète, cholestérol), etc. À tout cela s’ajoute le
risque de rechute et de second cancer.
Si ces questions commencent à être bien identifi ées
et prises en compte en pédiatrie, on est encore loin
du compte chez les adultes. Or, les problèmes et
les risques évoqués ici sont bien réels et altèrent
la qualité de vie, voire la survie des patients. Les
expériences développées en oncologie de l’enfant et
de l’adolescent sont riches d’enseignements, et les
enjeux, majeurs : jusqu’où aller, comment identifi er
les risques, comment intégrer les (ex-)patients et leur
entourage, comment impliquer les médecins trai-
tants, comment accompagner sans stigmatiser, etc.
La question du survivorship est particulièrement
importante lorsqu’on s’intéresse à la population
pédiatrique et aux séquelles tardives des traitements.
Le taux de guérison élevé obtenu chez les enfants
atteints de cancer a amené l’équipe d’oncopédiatres
de l’hôpital Saint-Jude Cancer Center (États-Unis) à
s’intéresser à la survie à long terme de ces patients
(MASCC 2012, Hudson M: Optimizing health of child-
hood cancer survivors through risk-based health care ;
MASCC 2012, Hollen V: Risk factors in adolescent
survivors of childhood cancer).
Les études de cohortes montrent que, 30 ans après
le traitement du cancer, 73 % des patients ont au
moins 1 séquelle (fi gure 3, p. 472), qui, pour 42 %
d’entre eux, est “sérieuse”. De plus, la survie de
ces “patients guéris” est inférieure à celle de la
population générale, du fait d’un second cancer
ou de problèmes cardio pulmonaires (figure 4,
p. 472). Cette équipe du Saint-Jude a développé
un programme de suivi fondé sur l’évaluation indi-
viduelle du risque et prenant en compte un certain
nombre de facteurs liés à la tumeur elle-même,
au terrain, mais aussi aux traitements réalisés et
aux aspects comportementaux (consommation
d’alcool, tabac, drogue, activité physique, etc.). Un
programme personnalisé est alors défi ni et expliqué
au patient, à son entourage ainsi qu’à son médecin
traitant. L’accès et la transmission des informations
sont des enjeux majeurs pour réduire la surmortalité,
dans ce contexte, et s’appuient sur des programmes
nationaux et des ressources comme le site www.
survivorshipguidelines.org.
Organisation
des soins de support
L’intérêt et l’impact de consultations infi rmières de
groupe pour des patients traités par radiothérapie
pour un cancer de la prostate localisé (en radio-
thérapie exclusive ou postopératoire) ont été évalués
dans le cadre d’une étude prospective (MASCC 2012,
Schofi eld P et al.: A nurse-led group consultation inter-
vention to reduce psychological morbidity and unmet
needs in men with prostate cancer during radiotherapy:
a randomised controlled trial).
Tableau. Recommandations antiémétiques de la MASCC, ESMO 2010 (2).
Chimiothérapies Nausées et vomissements
Aigus Retardés
Hautement émétisantes
Aprépitant +
sétron +
dexaméthasone
Aprépitant à J2 et J3 +
dexaméthasone à J2-J4
Moyennement
émétisantes
AC
Aprépitant +
sétron +
dexaméthasone
Aprépitant à J2 et J3
Moyennement
émétisantes
Non AC
Palonosétron (sétron) +
dexaméthasone Dexaméthasone à J2 et J3
Faiblement émétisantes Dexaméthasone ou sétron
ou dopamine Rien
Peu émétisantes Rien Rien
AC: anthracycline/cyclophosphamide.

Figure 4. Survie des adultes traités dans l’enfance pour un cancer aux États-Unis.
Figure 3. Séquelles après cancer pédiatrique aux États-Unis (3).
0,6
0,2
0,8
0,8
1,0
Incidence cumuléeIncidence cumulée
Années depuis le diagnostic
Années depuis le diagnostic
0,4
0,9
0
0
5
5
15
15
25
25
10
10
20
20
30
30 35
73 % des patients ont au moins
1 séquelle liée au traitement
Femmes
Hommes
SMR : Severe Morbidity Related.
Population générale
Patients traités pour
un cancer dans l’enfance
Femmes
Hommes
42 % des patients présentent des séquelles
modérées, sévères ou à risque vital
Suivi longitudinal d’une cohorte de 10 397 patients
Survie des adultes traités pour un cancer dans l’enfance
(versus population générale)
SMR (%) IC95
Second cancer 15,2 13,9-16,6
Cardiaque 7,0 5,9-8,2
Pulmonaire 8,8 6,8-11,2
472 | La Lettre du Cancérologue • Vol. XXI - n° 9 - novembre 2012
SOINS ONCOLOGIQUES
DE SUPPORT
Au total, 315 patients ont été randomisés entre
une prise en charge standard seule ou associée à
4 consultations de groupe, d’une durée de 1 heure
chacune (au début du traitement, au milieu, en fi n
de traitement et 6 semaines après la complétion de
ce dernier). Chaque consultation abordait un aspect
particulier (déroulement de la radiothérapie, effets
indésirables, séquelles possibles, etc.). L’observance à
ces consultations a été très élevée, montrant l’intérêt
des patients. En termes de bénéfi ce “objectif”, seul le
score de dépression a été amélioré de façon signifi -
cative dans le groupe intervention, surtout chez les
patients recevant une hormonothérapie associée.
Aucune différence signifi cative n’a, en revanche, été
retrouvée sur les autres paramètres étudiés (anxiété,
symptômes urinaires ou digestifs, qualité de vie).
Cela peut être lié au fait que la prise en charge de
base est d’un niveau assez élevé (livret d’information,
accès à des consultations infi rmières, etc.). L’impact
sur les consultations médicales et l’existence d’une
réduction du recours aux consultations infi rmières
dites “classiques” restent des questions en suspens.
Le baromètre AFSOS est une étude observation-
nelle menée sur le territoire français dans le but
d’évaluer la mise en place des SOS sur le territoire,
leur organisation, et l’iatrogénie des traitements de
support à travers le regard des prescripteurs médi-
caux (MASCC 2012, Scotté F et al., abstr. A-445-
0024-00803: Inpatient unit for supportive care in
cancer: is it possible?). Un questionnaire en 32 items
a été adressé à 1 621 médecins oncologues, radio-
thérapeutes, oncopneumologues et oncologues
digestifs. Les résultats montrent que la perception
de l’importance des SOS est plus importante lors
des phases avancées de la prise en charge ; le dispo-
sitif d’annonce, notamment, n’est considéré comme
faisant partie des SOS que par 52,7 % des répon-
deurs. La présentation des SOS est faite en priorité
par le médecin (selon son point de vue) ; elle est
réalisée par l’infi rmière d’annonce dans seulement
52 % des cas. L’organisation optimale est celle des
centres de lutte contre le cancer, qui permet une
meilleure prise en charge des patients, notam-
ment dans le cadre du bon usage des traitements
de support évalués (érythropoïétine, antalgiques et
bisphosphonates). Les oncologues médicaux et les
adhérents de l’AFSOS semblent avoir une meilleure
connaissance de l’iatrogénie et de la gestion de ces
traitements.
Une affaire à suivre dans le cadre de l’enquête PARTI-
CIPE 2, développée par l’AFSOS actuellement.
Le recours aux médecines alternatives et complé-
mentaires (MAC) est l’une des questions très média-
tiques dans le domaine des SOS et fait d’ailleurs
l’objet d’un groupe de travail spécifique (GTS)
nouvellement créé par l’AFSOS. M. Rodrigues a
présenté les résultats de l’étude menée en colla-
boration avec l’Association d’enseignement et de
recherche des internes en oncologie (AERIO) lors
de l’incontournable session franco phone de l’AFSOS
lors de ce congrès. Dans cette étude intitulée MAC-
AERIO, menée entre les mois de janvier et de mars
2010 sur 18 centres prenant en charge le cancer,
844 patients ont été inclus et ont complété un
autoquestionnaire.
Les objectifs de cette étude étaient d’évaluer le
recours des malades traités pour un cancer aux
MAC. Une majorité de femmes a répondu au ques-
tionnaire (64 %), dont 38 % étaient traitées dans

474 | La Lettre du Cancérologue • Vol. XXI - n° 9 - novembre 2012
SOINS ONCOLOGIQUES
DE SUPPORT
le cadre d’un cancer du sein et présentaient une
maladie métastatique dans 58 % des situations.
Vingt pour cent des patients avaient été ou étaient
inclus dans un essai thérapeutique, et 39 % rece-
vaient des thérapies ciblées.
L’analyse des résultats de cette étude rapporte que
60 % des patients ont recours aux MAC, et 46 %
n’en parlent pas à leurs soignants. Il est intéressant
de remarquer que 48 % des patients avaient recours
aux MAC avant le diagnostic de cancer. Les objectifs
recherchés par les patients à travers ces accompa-
gnements étaient la lutte contre le cancer, l’atté-
nuation des effets indésirables du cancer et de ses
traitements et, enfi n, le bien-être global.
Session ostéoarticulaire
Physiopathologie des métastases
osseuses : point actuel et perspectives
(MASCC 2012, Guise T: Mecanism of skeletal
complications of cancer and cancer therapies)
Le tissu osseux est en constant renouvellement, avec
un équilibre fragile entre destruction osseuse par les
ostéoclastes et construction par les ostéoblastes,
dans lequel le rôle central est joué par le système
RANK/RANK ligand/ostéoprotégérine contrôlé par
divers facteurs, en particulier hormonaux.
Les cellules tumorales libèrent des facteurs d’acti-
vation des ostéoclastes (par exemple, PTHrP [Para-
Thyroid Hormone-related Protein]), et la lyse osseuse
induite va à son tour libérer des facteurs de crois-
sance tumorale (en particulier, du TGFβ [Transfor-
ming Growth Factor Beta]).
Pour les patients, la progression des métastases
osseuses se traduit par des douleurs, parfois révé-
latrices du cancer, et par des événements osseux (SRE
[skeletal-related events]) : fracture patho logique,
compression médullaire, recours à la chirurgie,
recours à la radiothérapie et hypercalcémie.
Les bisphosphonates, en particulier l’acide zolédro-
nique, diminuent l’incidence des SRE et prolongent
leur délai de survenue. Plus récemment, le déno-
sumab, anticorps monoclonal anti-RANK-ligand,
a montré une effi cacité supérieure avec l’avantage
d’une utilisation plus simple (voie sous-cutanée,
sans toxicité rénale).
Ces traitements sont utiles mais n’améliorent pas la
survie globale et ne sont pas dénués d’effets indési-
rables (ostéonécrose de la mâchoire). De nouvelles
pistes sont donc envisagées, comme le ciblage du
récepteur du TGFβ, le récepteur de l’endothéline A,
la protéine Dkk1 (Dickkopf-related protein 1) et la
voie de signalisation Wnt.
Les SRE pouvant survenir chez un patient souffrant
d’un cancer ne se limitent pas aux métastases
osseuses. De nombreux traitements antitumoraux
interfèrent avec le métabolisme osseux et peuvent
induire une ostéoporose (C. Van Poznak: Risks and
benefi ts of bisphosphonates). La castration (chimique
ou chirurgicale), chez la femme atteinte d’un cancer
du sein ou chez l’homme présentant un cancer de
la prostate, est connue comme facteur étiologique
d’ostéoporose, mais certains traitements ciblés,
comme les anti-VEGF (Vascular Endothelial Growth
Factor), le G-CSF ou encore la radiothérapie, modi-
fi ent aussi le métabolisme osseux.
Les conséquences de l’ostéoporose sont potentiel-
lement graves : fractures, tassements vertébraux,
douleurs et perte d’autonomie. La mortalité à 1 an
après fracture de la hanche est de l’ordre de 20 %
aux États-Unis. La surveillance et l’éducation de ces
patients sont des enjeux fondamentaux :
➤
réalisation d’une ostéodensitométrie lors de
l’instauration d’un traitement hormonal ;
➤dosage régulier du calcium et de la vitamine D ;
➤promotion de l’activité physique.
Les bisphosphonates et le dénosumab ont montré
leur intérêt dans la prévention et le traitement de
l’ostéoporose. Se posent maintenant la question
de la durée de ces traitements (limitation à 5 ans
pour les bisphosphonates par la Food and Drug
Administration) et celles de leurs effets indésirables
éventuels à long terme ou du rythme idéal de la
surveillance de la densité osseuse.
Autour des événements
thromboemboliques
La question des événements thromboembo-
liques veineux (ETV) fait actuellement couler
beaucoup d’encre, et à juste titre, car la prise en
charge n’est pas optimale, comme l’a démontré
l’étude CARMEN, présentée par F. Cajfinger lors
du congrès américain en oncologie clinique de
2012 (4). L’adhésion aux recommandations a
d’ailleurs été évaluée auprès des membres de la
MASCC (MASCC 2012, Tancabelic J et al., abstr.
1069) sur la prise en charge des ETV par le biais
d’un questionnaire en 9 points. Parmi le groupe
très hétérogène de participants de 34 pays diffé-
rents, 21,8 % ont répondu : 74 % étaient informés
 6
6
 7
7
 8
8
1
/
8
100%