Ventilation alvéolaire

L2 médecine AMIENS 2011/2012 –S4 UE4 – Dr S BAYAT - Ventilation alvéolaire
Typeur : Nicolas Bernard, Mickael Aubignat, Justine Giunta, Isabelle Rozier ; Correcteur
: Pierre-Edouard Debureaux, Baptiste Monnier
20 février 2012
1
Ventilation alvéolaire
I. Volume pulmonaire.
I.1. Définitions.
- Volume courant VT : volume mobilisé pendant la respiration normale au repos (500mL)
- Volume de réserve inspiratoire VRI : volume maximal qui peut être inspiré en plus du VT lors
de l’inspiration maximale (3L)
- Volume de réserve expiratoire VRE : volume maximal qui peut être expiré en plus du VT lors
de l’expiration forcée (1L)
- Volume résiduel VR : volume qui reste même après expiration forcée (1L) => volume non
mobilisable
- Capacité inspiratoire : volume total qui peut être inspiré après une expiration courante (3,5L)
o CI = VT + VRI
- Capacité résiduelle fonctionnelle : l’air qui reste dans le poumon après une expiration
courante (2,2L)
o CRF = VR + VRE
- Capacité vital (inclus tous les volumes mobilisables) : volume total d’air qui peut être mobilisée
au cours d’une inspiration + expiration maximales (4,5L)
o CV = VT + VRI + VRE
- Capacité pulmonaire totale : somme de tous les volumes pulmonaires (5,7L)
o CPT = VT + VRI + VRE + VR
I.2. Méthodes de mesure.
I.2.1. Spirométrie.
- Spiromètre à cloche => de moins en moins utilisé
o Mesure une variation de volume en fonction du temps
o Cloche, reliée à un enregistreur, baigne dans un cylindre avec de l’eau et enregistre quand
on souffle.
- Pneumotachographe :
o Mesure le débit (ΔP/R) en fonction du temps
o Mesure d’un volume => par intégration débit x temps
o Cylindre avec un grillage qui est une résistance connue. Ainsi on mesure la pression de part
et d’autre de cette résistance pour connaitre le débit. A chaque point on multiplie le débit
(L/s) par le temps (s) pour obtenir un volume. La somme de tous les volumes donne la
surface sous la courbe de débit.
- Ces deux techniques permettent de mesurer les volumes mobilisables uniquement
o On ne peut pas connaitre : le VR, la CRF, CPT
I.2.2. Dilution d’hélium.
- Mesure des volumes pulmonaires avec un analyseur de gaz qui permet de mesurer la concentration
de l'hélium. Le patient est connecté à un spiromètre et respire dans un sac le volume connu et la
concentration connue d'He. On connait C1 et V1, on laisse le sujet respirer et à la fin d'une
expiration normale on ouvre le robinet et donc le sujet mélange les gaz dans le sac, on mesure
quand les concentrations sont stable c'est la C2.
- C1 x V1 = C2 x V2 = C2 x (V1 + CRF) => CRF, VR et CPT peuvent être mesurées

L2 médecine AMIENS 2011/2012 –S4 UE4 – Dr S BAYAT - Ventilation alvéolaire
Typeur : Nicolas Bernard, Mickael Aubignat, Justine Giunta, Isabelle Rozier ; Correcteur
: Pierre-Edouard Debureaux, Baptiste Monnier
2
- VR = CRF – VRE – Vdspiromètre (volume mort)
- NB : la dilution d’He sous-estime la CRF : zones mal ventilées exclues de la mesure
I.2.3. Pléthysmographe corporelle.
- Sujet assis dans une cabine fermée
- Le clapet est fermé en fin d’expiration (CRF)
- Expiration forcée contre clapet fermé : ΔV↑et Vpleth ↑=>P↓
- Débit = 0, Pao mesurable
- Dans la cabine :
o P1 x Vpleth = P2 x (Vpleth + ΔV)
ΔV est donné par Δpléthysmographe = KΔVpléthysmographe
- Dans le système respiratoire :
o Pao1 x CRF = Pao2 x (CRF-ΔV)
CRF peut être calculé
CRFpléthysmographe>CRF
La différence donne un renseignement des zones mal ventilées : ↑ en cas
d’obstructions.
1 Ventilation
1.1 Débits ventilatoires
1.2 Pression partielle des gaz
- Espace mort anatomique (VD avec d pour dead) : espace où il n’y a pas d’échange
gazeux avec le sang
- Le volume courant inspiré (VT) au repos est d’environ 500 mL, dont 150ml reste
dans l’espace mort anatomique et ne participent donc pas à la ventilation, les 350
mL restant se mélangent avec les 150 mL déjà présents dans l’espace mort
anatomique avant l’inspiration, vont pouvoir participer à la ventilation

L2 médecine AMIENS 2011/2012 –S4 UE4 – Dr S BAYAT - Ventilation alvéolaire
Typeur : Nicolas Bernard, Mickael Aubignat, Justine Giunta, Isabelle Rozier ; Correcteur
: Pierre-Edouard Debureaux, Baptiste Monnier
20 février 2012
3
1.2.1 Gaz inspiré :
- FiO2 = 20.93 %
- FiCO2 = 0.04 %
- PIO2 = FIO2 × PB (pression barométrique)
o PB = 760 mmHg au niveau de la mer
- PIO2 = 0.2093 × 760 = 159 mmHg
- PICO2 = 0.0004 × 760 = 0.3 mmHg
- PIN2 = 600.6 mmHg
- NB: air sec
- Ce sont les conditions de STPD = standard temperaturepressure, dry (273° K) (dry
pour sec)
- Si on monte en altitude :
o ↓ PB
o FIO2 = toujours 20.93 %
o PB = 380 mmHg à 5500 m
o Donc diminution de PIO2 = 0.2093 × 380 = 79.5 mmHg
o PICO2 = 0.15 mmHg
o PIN2 = 300.4 mmHg
o NB: air sec
- Au contact des voies aériennes de conduction, l’air inspiré se charge en vapeur
d’eau et se réchauffe
o PIO2 = FIO2 × (PB – PH2O)
o PH2O = 47 mmHg à 37° C
o PIO2 = 0.2093 × (760 – 47) = 149 mmHg
o PICO2 = 0.3 mmHg
o PIN2 = 564 mmHg
o PIH2O = 47 mmHg
o NB: air humide à 37° C
o Ce sont les conditions BTPS (Body temperature 310° K, Pressure,Saturated)

L2 médecine AMIENS 2011/2012 –S4 UE4 – Dr S BAYAT - Ventilation alvéolaire
Typeur : Nicolas Bernard, Mickael Aubignat, Justine Giunta, Isabelle Rozier ; Correcteur
: Pierre-Edouard Debureaux, Baptiste Monnier
4
- PB : pression barométrique
o ↓ PB exponentielle avec l’altitude
o Au sommet de l’Everest (8848 m) la PIO2 est de 43 mmHg !
1.2.2 Gaz alvéolaire :
- Volume de gaz alvéolaire = 2500 à 3000 ml
- Renouvelé par 350 ml de volume courant à chaque cycle respiratoire
- 300 ml d’O2 prélevé par minute
- 250 ml de CO2 rejeté par min
- PAO2 et PACO2 sont donc déterminés par :
o Ventilation alvéolaire
o Perfusion sanguine alvéolaire
o Production de CO2
o Consommation d’O2
- PAO2= 104 mmHg
- PACO2 = 40 mmHg
- PAN2 = 569 mmHg
- PAH2O = 47 mmHg
1.2.3 Gaz expiré :
- Gaz expiré = mélange de gaz alvéolaire (350 ml) et de gaz inspiré qui restait dans
l’espace mort anatomique (150 ml)
- PEO2> PAO2car on ajoute l’O2 présent dans l’espace mort anatomique

L2 médecine AMIENS 2011/2012 –S4 UE4 – Dr S BAYAT - Ventilation alvéolaire
Typeur : Nicolas Bernard, Mickael Aubignat, Justine Giunta, Isabelle Rozier ; Correcteur
: Pierre-Edouard Debureaux, Baptiste Monnier
20 février 2012
5
- PECO2< PACO2 car il y a peu de CO2 dans le VD
- PEO2 = 120 mmHg
- PECO2= 27 mmHg
- PEN2 = 560 mmHg
- PEH2O = 47 mmHg
1.3 Espace mort anatomique
- Mesure de VD anatomique (Méthode de Fowler)
o Inspiration maximale d’un gaz avec FiO2= 100%
o Expiration maximale (au début N à 0 puis augmentationrapide, puis plateau
qui augmente légèrement)
o Analyse en continu de la concentration de N2 dans l’air expiré (analyseur de
gaz à infrarouge)
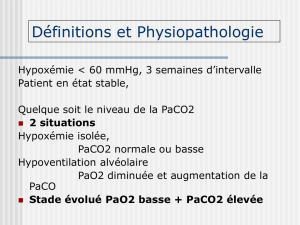
o VD correspond au volume où surface A = surface B
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%