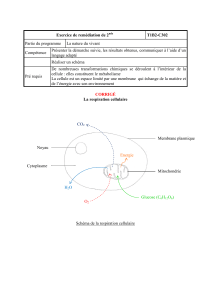
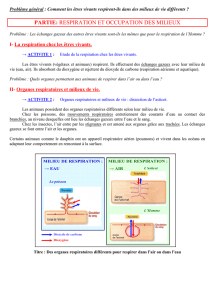
physiologie de la respiration

MODULE ANATHOMIE PHYSIOLOGIE
Physiologie de la respiration
Dr LEROY
27/04/2005
I. MECANIQUE
A. Inspiration
C'est la phase active de la respiration : sous l'effet des muscles inspirateurs, la
dilatation de la cage thoracique crée une augmentation de tous les diamètres de la cage
thoracique, provoquant une dépression (pression négative) qui permet l'entrée de l'air
dans les voies respiratoires.
La respiration dépend fondamentalement de la solidarité entre la paroi thoracique et la
plèvre pariétale, entre les deux plèvres (feuillets pariétale et viscérale) et entre le
feuillet viscéral et le poumon.
B. Expiration
Dans les conditions normales de respiration, l'expiration est un phénomène passif
(sans intervention des muscles).
L'élasticité du tissu pulmonaire, des cartilages et des muscles provoquent la rétraction
spontanée des poumons et des plèvres et le retour de la cage thoracique à sa position
minimale.
II. CONTROLE DES MOUVEMENTS RESPIRATOIRES
La respiration fonctionne automatiquement (indépendamment de la volonté) sous la
dépendance des centres respiratoires situés dans le bulbe rachidien, au niveau du
plancher du 4e ventricule et dont les cellules ont une activité rythmique = incitation
motrice régulière au nerf moteur.
Éléments de contrôle des centres respiratoires : le cortex, la rétro inhibition
pulmonaire (mécano récepteur (degré d'insufflation pulmonaire) et nocisépteurs (toux,
réaction aux toxiques)), le métabolisme général (exemple : fièvre ou effort
musculaire), des phénomènes réflexe (déglutitions ou vomissements), des incitations
chimiques (CO², acidose alcalose, O²), le fonctionnement circulatoire (hypotension
artérielle = hyperventilation ; hypertension artérielle = hypoventilation) ou les
incitations hormonales (adrénaline = hyperventilation)
III. BRONCHOMOTRICITE
Les fibres musculaires lisses des parois bronchiques, en modifiant le calibre des
bronches peuvent faire varier la quantité d'air inspiré ou expiré :
Parasympathique = broncho-constricteur orthosympathique = broncho-dilatateur

IV. PHENOMENES CHIMIQUES DE LA RESPIRATION
Il concerne les échanges gazeux (au niveau pulmonaire et cellulaire) et le transport des
gaz dans le sang.
A. Les échanges gazeux dont le poumon
S'effectue entre le sang veineux et l'air alvéolaire
l'air alvéolaire et de composition chimique stable, ne se renouvelant que très partiellement
en se mélangeant avec l'air fraîchement inspiré. Il contient : 75 % d'azote, 13,5 % d'O²
(pression 103 mmHg), 5,5 % de CO² (pression 40 mmHg) et 6 % d'eau
le sang veineux contient 10 % d’O² (sous 40 mmHg) et 58 % de CO² (sous 46 % mmHg)
les sangs gazeux se font par simple diffusion des sangs au travers de la paroi alvéolaire
sous l'effet des différences de pression en tendant à équilibrer ses deux pressions (intra et
extra alvéolaire).
Ils aboutissent à la transformation du sang veineux en sang artériel.
Les différences de concentration en gaz entre la zone des échanges et la zone de
conduction de l'air se répercute et conditionne le rejet à l'expiration d'un air chargé en
CO², appauvri en O² est très humide.
B. Transport des gaz par le sang circulant
1) L’O²
L’O² est transporté de manière quasi exclusive par les hématies, liée à une protéine
pigmentée (fer), l'hémoglobine.
Hb + O² = oxyhémoglobine (HbO²), composé très instable
L’oxyhémoglobine se forme facilement en présence d’O² mais se détruit facilement si
la pression partielle d’O² diminue
une faible partie d’O² est dissoute dans le plasma de point c'est la partie la plus
importante car c'est cette O² qui passe dans les tissus à travers l'endothélium des
capillaires.
L'instabilité de l’HbO² fait par la liaison Hb//O² se brisent ou furent et à mesure de la
déconcentration en O² du sang circulant.
2) Le CO²
Le CO² est transporté sous trois formes :
o dans les hématies
o bicarbonate (combiné avec le sodium et le potassium) responsable du maintien
de l'équilibre acide base (pH sanguin)
o liés à l'hémoglobine = carbhémoglobine qui est facilement dissocié par
présence d'oxygène = l'affinité de l’Hb est plus grande pour l'oxygène que pour
le gaz carbonique
o les sous forment dissoute (très faible : 3 %)
C. Échanges gazeux au niveau des cellules

L’O² va être libéré par l’Hb, sous l'effet de la demande tissulaire qui fait baisser la
concentration dans le liquide interstitiel, l'oxygène dissous est alors capté par les
cellules.
Rejeté de la même manière par les cellules, le CO² augmente en concentration
sanguine (bicarbonate et CO² dissous), ce qui crée une hyperpression qui entraîne le
captage du CO² par les hématies (carbhémoglobine).
1
/
3
100%