Intérêt de l’évérolimus chez un transplanté hépatique ayant développé un Kaposi Cas clinique

Images en Dermatologie • Vol. II • n° 4 • octobre-novembre-décembre 2009
120
Cas clinique
Intérêt de l’évérolimus
chez un transplanté hépatique
ayant développé un Kaposi
Interest of everolimus in a liver transplant recipient
patient who developped Kaposi sarcoma
N. Dupin*, S. Leclerc-Mercier***, Y. Calmus**, F. Conti**, O. Soubrane** (* Service de
dermatologie, hôpital Cochin, Paris ; ** Unité de transplantation hépatique, hôpital Cochin, Paris ;
*** Service d’anatomie pathologique, hôpital Necker, Paris)
Un homme de 60 ans est adressé en consultation pour des lésions du tronc.
Il a eu une greffe hépatique en octobre 2006 en raison d’une cirrhose
compliquée d’un hépatocarcinome. Depuis la transplantation, il a développé
un diabète requérant la mise sous insuline et une hypertension artérielle traitée
par énalapril 1 comprimé à 20 mg par jour associé à de la nicardipine 1 gélule
à libération prolongée (LP) de 50 mg par jour. Son traitement immunosuppres-
seur repose sur l’association de prednisone 6 mg par jour à de la ciclosporine
125 mg 2 fois par jour et à du micophénolate mofétil 2 gélules de 250 mg par
jour. Les premières lésions cutanées sont apparues en juin 2007, soit 8 mois
après la transplantation.
Examen
L’examen clinique montre un homme en bon état général, de 94 kg pour 1 m 75.
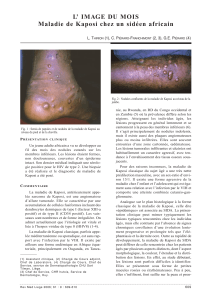
L’examen dermatologique retrouve des papules et des nodules de couleur violine
dans le dos
(figure 1)
, sur le thorax et sur les flancs
(figure 2)
. On note des papules
violines en regard de la cicatrice médiane sus-ombilicale
(figure 3)
. Il n’y a pas de
lésions muqueuses, les aires ganglionnaires sont libres, et il n’existe pas d’hépa-
tosplénomégalie. L’examen histologique d’une lésion cutanée confirme le diagnostic
suspecté cliniquement de maladie de Kaposi. La sérologie HHV-8 est positive, la
virémie HHV-8 est négative. La numération formule sanguine (NFS) est normale, les
CD4 sont à 966/mm3 soit 60 % des lymphocytes. Le dosage des immunoglobulines
est normal. Les sérologies VIH 1 et 2 et
human cell leukomia/Lymphoma Virus 1, 2
(HTLV1 et 2) sont négatives. Les sérologies virus d’Epstein Barr (EBV), cytoméga-
lovirus (CMV) et de la toxoplasmose montrent une immunité ancienne. Le scanner
thoraco-abdomino-pelvien ne montre pas d’anomalie. Compte tenu de la survenue
du Kaposi, il est procédé à une modification du traitement immunosuppresseur. Le
micophénolate mofétil est suspendu, la ciclosporine est diminuée progressivement
jusqu’à 50 mg le matin et 25 mg le soir, et la prednisone est diminuée à 4 mg par jour.
En remplacement du micophénolate mofétil, on introduit un traitement par évéro-
limus 1 mg x 2/jour. Les lésions de Kaposi vont pâlir et se désinfiltrer progressive-
ment, pour disparaître totalement 6 mois après la réalisation du “switch”. Du fait
d’un rejet chronique entraînant un tableau de décompensation œdémato-ascitique
avec grande insuffisance hépatocellulaire, le patient est à nouveau transplanté en
juillet 2008. L’histologie du foie est compatible avec le diagnostic suspecté de rejet
chronique. À un an de cette nouvelle transplantation, le Kaposi n’est pas réapparu.
Discussion
Ce cas décrit un sarcome de Kaposi iatrogénique : le Kaposi du transplanté. En
France, il est le plus souvent observé chez des patients infectés par le virus HHV-8
Greffe • Kaposi • Évérolimus.
Graft • Kaposi • Everolimus.
Légendes
Figure 1. Deux lésions de Kaposi du dos.
Figure 2. Nodule kaposien du flanc.
Figure 3. Papule de Kaposi sur la cicatrice
(phénomène de Koebner).

Images en Dermatologie • Vol. II • n° 4 • octobre-novembre-décembre 2009
121
1
2
3
Cas clinique

Images en Dermatologie • Vol. II • n° 4 • octobre-novembre-décembre 2009
122
Cas clinique
avant la greffe, mais la transmission du HHV-8 par le greffon a également été
rapportée. Nous n’avons pas retrouvé, à l’interrogatoire, de facteurs de risque d’in-
fection par HHV-8 chez notre patient, et n’avons pas pu accéder à son statut HHV-8
au moment de la greffe. Au cours de la greffe, le mot d’ordre en cas de Kaposi est
la réduction de l’immunosuppression, qui fait cependant courir le risque d’un rejet.
Parmi les immunosuppresseurs, il semble que les inhibiteurs de la voie mTOR, dont
font partie l’évérolimus et le sirolimus, ont un intérêt dans la prise en charge du
Kaposi du transplanté. Plusieurs essais non contrôlés ont effectivement rapporté des
rémissions complètes ou partielles après “switch” de la ciclosporine ou d’un autre
immunosuppresseur pour un inhibiteur de mTOR
(1, 2)
. Ces derniers appartiennent à
la famille des phosphatidylinositol 3-kinase (PI3-K) et sont des kinases essentielles
dans des voies de signalisation de la prolifération cellulaire et de l’angiogenèse.
Le changement d’immunosuppresseur pour un inhibiteur de la voie de mTOR n’est
cependant pas sans risque pour la survie du greffon, et le rejet chronique ayant abouti
à une deuxième greffe pourrait être secondaire au switch
II
Références bibliographiques
1.
Stallone G, Schena A, Infante B et al. Sirolimus for Kaposi’s sarcoma in renal-transplant recipients. N
Engl J Med 2005;352:1317-23.
2.
Lebbé C, Euvrard S, Barrou B, et al. Sirolimus conversion for patients with posttransplant Kaposi’s
sarcoma. Am J Transplant 2006;6:2164-8.
Remicade®, pionnier
des anti-TNF
α
fête
ses 10 ans
La prise en charge des maladies inflamma-
toires chroniques connaît un bouleversement
considérable depuis la mise à disposition des
biothérapies, au premier rang desquelles
figurent les anti-TNFα.
Les anti-TNFα, en bloquant le
Tumor
Necrosis Factor
, ont ouvert de nombreuses
perspectives dans le traitement de patho-
logies inflammatoires chroniques. Ils ont
démontré leur efficacité sur les plans
clinique, biologique et radiologique.
Dix ans après le lancement du pionnier de
cette classe en France dans la maladie de
Crohn, l’infliximab (Remicade®), les données
d’efficacité et de tolérance s’accumulent.
Le recul de l’utilisation de cette molécule
conforte la confiance acquise au fil du temps
et on assiste progressivement à une exten-
sion de ses indications dans de nombreux
domaines thérapeutiques.
Aujourd’hui, Remicade
®
possède 9 indications
dans 3 grands domaines thérapeutiques :
▶ en gastro-entérologie dans le traitement
de la maladie de Crohn ;
▶ en rhumatologie pour le traitement de la
polyarthrite rhumatoïde, la spondylarthrite
ankylosante et le rhumatisme psoriasique ;
▶ en dermatologie dans le traitement du
psoriasis en plaques, modéré à sévère, des
patients adultes en cas d’échec, de contre-
indication ou d’intolérance aux autres
traitements systémiques y compris la ciclos-
porine, le méthotrexate ou la puvathérapie.
Pour cette dernière indication, Remicade
®
est administré en perfusion intraveineuse
de 5 mg/kg pendant une durée de 2 heures,
répétée aux semaines 2 et 6 puis toutes les
8 semaines. Si un patient ne répond pas
après la semaine 14 (c’est-à-dire après
4 doses), aucun traitement supplémentaire
par infliximab ne doit être administré.
Remicade® a modifié la prise en charge de
ces maladies inflammatoires chroniques en
repoussant les limites des objectifs médi-
caux, en améliorant la qualité de vie et en
redonnant espoir à certains malades.
CP
Communiqués des conférences de presse, symposiums, manifestations organisés par l’industrie pharmaceutique
Nouvelles de l’industrie pharmaceutique
1
/
3
100%