UE10 – Neurosensoriel Dr N. DO VAN LANH

Page 1 sur 6
UE10 – Neurosensoriel
Dr N. DO VAN LANH
Date : 21/02/2017 Plage horaire : 17h-18h
Promo : DFGSM 32016/2017 Enseignante : DVL
Ronéiste : RAMJAUN Yassir Les anxiolytiques
I. Définition et généralités
II. Mode d’action des anxiolytiques
III. Classification chimique
1. Les benzodiazépines
2. Les carbamates
3. Les anti-histaminiques
4. La Buspirone

Page 2 sur 6
I. Définition et généralités
Il se pourrait que la France soit le plus gros consommateur d'anxiolytiques. 20-25% de la population
française utilise des anxiolytiques. Dans 85% des cas c’est prescrit par des généralistes.
Les anxiolytiques (aussi appelés tranquillisants) soulagent les symptômes d’anxiété aiguë, subaigüe ou
chronique qui deviennent pathologiques quand ils atteignent un caractère invalidant. Le choix de
l’anxiolytique dépend principalement de la pharmacocinétique, ex. des anxiolytiques à libération rapide ou à
durée longue d’action. Le choix dépend aussi du patient et de son traitement actuel afin d'éviter les
interactions.
Ils sont en général associés à d’autres thérapeutiques comme la psychothérapie ++. Leur prescription est
limitée à 12 semaines. Le but c’est de soulager rapidement les symptômes puis on arrête. Leur usage est
parfois très détourné, ce qui pose problème.
Effet indésirable général : sédation.
Interaction générale : alcool.
Classification Chimique
Benzodiazépines(BZD) +++
Autres
Carbamate
Antihistaminiques : Hydroxine et Buspirone
Agonistes des récepteurs sérotoninergiques
Certains antidépresseurs
Certains neuroleptiques
Certains épileptiques
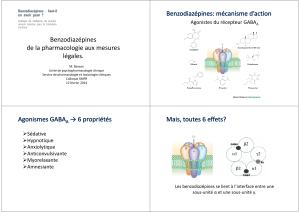
II. Mode d’action des anxiolytiques
Schéma résumé du mode d’action des anxiolytiques et des hypnotiques

Page 3 sur 6
Les anxiolytiques constituent le premier traitement des troubles du sommeil. On les appelle des hypnotiques.
Ils sont aussi utilisés pour le traitement des états d’anxiété sévère et ça c’est sur le versant anxiolytique des
BZDs.
- A dose élevée on retrouve un effet hypnotique (ils sont en général pris le soir),
- A dose fractionnée (en journée), on aura plutôt un effet sédatif et une diminution de l'anxiété.
Principalement, on utilise les benzodiazépines (BZD ++), les antidépresseurs et les béta-bloquants.
✓ Les benzodiazépines (BZD)
La principale classe dont les plus connus sont Diazépam et Lorazepam.
Les BZD agissent à deux niveaux pour augmenter le niveau de chlore et favoriser la transmission du
GABA (principal AA inhibiteur au niveau de la terminaison synaptique) :
1) Fixation des BZD au niveau de la terminaison nerveuse GABAergique : augmentation de la
libération du neurotransmetteur inhibiteur GABA qui augmente la conductance du chlore.
2) Au niveau du site de liaison, on va avoir un complexe récepteur GABA/canal chlore et en même
temps la BZD qui va se fixer sur des récepteurs aux BZDs. Il va agir comme un agoniste et changer la
conformation du récepteur au GABA. Cela va augmenter l’affinité du GABA à son récepteur et ça va
augmenter encore plus la conductance du canal chlore.
✓ Les antidépresseurs
Exemples : Amitriptyline et Buspirone.
Traitement de la dépression associée à l’anxiété.
Le Buspirone agit non pas sur le récepteur canal chlore mais sur le cortex frontal au niveau du récepteur à la
sérotonine 5-HT. Il a un effet antagoniste post-synaptique sérotoninergique.
Avantages : pas d’effet de dépendance ni d’action sédative (contrairement aux benzodiazépines) !
Inconvénients : long délai d’action ; n’agissent qu’au bout de 2 semaines minimum.
✓ Les béta-bloquants : suffixe « –olol »
Ils ont une possible activité anxiolytique par action sur le récepteur 5-HT sérotoninergique.
Exemple du Propanolol : traitement de l’anxiété associée au système nerveux autonome (tremblements,
palpitations, transpiration, diarrhée…).
1. Les benzodiazépines (BZD) +++
Classe importante de médicaments, la France en est le plus gros consommateur. On observe de
nombreuses tentatives de suicide aux BZD ; on peut les rechercher dans les urines et le sang.
Effet : facilitent la transmission GABAergique.
Propriétés : hypnotique, myorelaxante, anti-convulsivante et anxiolytique.
Indications : 12 semaines max (si on dépasse, risque de dépendance).
- Par voie orale : anxiété excessive, insomnie d’endormissement, désintoxication alcoolique.
- Par voie injectable (en urgence) : crise d’angoisse aiguë, agitation, agressivité, delirium tremens…

Page 4 sur 6
Contre-indications :
- Insuffisance respiratoire sévère +++
- Myasthénie,
- Apnée du sommeil,
- Insuffisance hépatique sévère (car métabolisme hépatique),
- Hypersensibilité aux BZD.
Effets indésirables : somnolence, baisse de la vigilance, hypotonie, amnésie antérograde, apnée du sommeil,
tolérance (l'organisme a besoin d'une dose de plus en plus élevée pour obtenir le même effet), dépendance
physique et psychique.
Le syndrome de sevrage (arrêt brutal d’un traitement aux BZD) se traduit cliniquement par une anxiété,
une irritabilité, de l’insomnie, des céphalées, des myalgies et plus rarement agitation et confusion.
Il ne faut donc pas les prendre au long cours (pas plus de 12 semaines) et les arrêter progressivement :
sevrage antérograde.
NB : différence entre dépendance et tolérance. La tolérance est le mécanisme qui fait que l'on devra
augmenter la dose d'un médicament pour obtenir un effet similaire. La dépendance est l'envie irrésistible de
reprendre la molécule en question (dépendance psychique) ou la traduction de symptômes physiques types
sueurs, tremblements (dépendance physique).
Précautions d’emploi :
- Arrêt progressif du traitement car risque de phénomène de rebond.
- Déconseiller de conduire car baisse de vigilance.
- Éviter chez femme enceinte et allaitante
Interactions : alcool.
Surdosage : somnolence, dépression respiratoire, coma.
Médicament antidote : Anexate (Flumazenil) (à connaître !)
Dans le cas d’une urgence avec coma, si l’on suspecte une intoxication aux BZD => on va rechercher
dans les urines (qualitatif) et dans le sang (quantitatif).
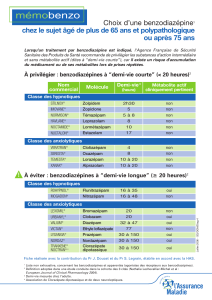
Principales benzodiazépines (tableau non exhaustif)
Se familiariser avec les noms (DCI et nom commercial). Les plus connus sont : Seresta, Xanax, Temesta,
Lexomil et Valium. Ne pas apprendre les posologies.
On les classe suivant leur demi-vie t1/2 : courte, intermédiaire, longue (Lysanxia). Il faudra privilégier les
médicaments à demi-vie courte car plus faciles à manier, donc pour diminuer le risque de surdosage.
Elle peut nous demander en QCM : quelle molécule fait partie des BZD ?

Page 5 sur 6
2. Les carbamates
Carbamate principal : Méprobamate (Equanil)
Efficacité anxiolytique inferieure aux BZD mais une toxicité supérieure.
Indications : idem benzodiazépines sauf désintoxication alcoolique.
Contre-indications :
- Insuffisance respiratoire,
- Porphyries,
- Grossesse (1er trimestre et allaitement),
- Hypersensibilité au méprobamate.
Effets indésirables (plus fréquent et nombreux que les BZDs) :
- Augmente les tentatives de suicide (à doser aux urgences lors des tentatives de suicides),
- Somnolence diurne,
- Tolérance,
- Risque de dépendance physique et psychique,
- Syndrome de sevrage à l’arrêt brutal
- Plus rarement : éruptions cutanées, allergies, nausées, vomissements, atteinte hépatique si traitement
prolongé
Précautions d’emploi : ne pas conduire (risque de somnolence), éviter si grossesse/allaitement.
Interactions : alcool.
Surdosage : somnolence, hypotonie, dépression respiratoire, coma => lavage gastrique et on ventile.
Biodisponibilité : La résorption est rapide. La demi-vie peut varier entre 6-16hr. Un métabolisme surtout
hépatique.
Attention !!! : Passage trans-placentaire et dans le lait avec des taux supérieurs au taux plasmatique.
Contrairement aux benzodiazépines, il n’y a pas de médicament antidote pour les carbamates.
3. Les antihistaminiques
A connaitre: Hydroxyzine (atarax)
Il peut être utilisé comme anxiolytique mais est peu utilisé dans ce cadre-là sauf en cas de manifestations
mineures d’anxiété. C’est un antihistaminique de type 1 qui a également des effets cholinergiques. Il est à la
fois sédatif et anxiolytique. Il n’induit pas de dépendance mais on peut observer un syndrome de sevrage à
l’arrêt du traitement. Tous les antihistaminiques n’ont pas d’effet anxiolytique et la plupart sont
utilisés comme anti- allergiques.
Indications : 12 semaines max.
- Anxiété excessive, insomnie d’endormissement (c’est un peu contradictoire avec ce qu’elle dit à l’oral !!!!)
- Prémédications avant une exploration fonctionnelle (par exemple une endoscopie) pour calmer le patient.
 6
6
1
/
6
100%