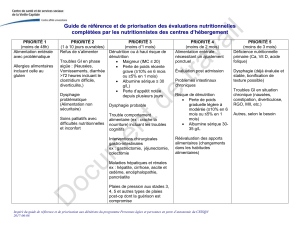
Effets secondaires des traitements Adaptations nutritionnelles

6
6
è
ème
me
journ
journé
ée CLAN de Toulouse
e CLAN de Toulouse
Effets secondaires des
Effets secondaires des
traitements
traitements
Adaptations nutritionnelles
Adaptations nutritionnelles
Gaelle SORIANO, diététicienne ORL
Sophie FRAZAO, diététicienne UTNC
NUTRITION ET CANCER
NUTRITION ET CANCER

La maladie canc
La maladie cancé
éreuse
reuse
•Augmentation des dépenses énergétiques
•Perturbations métaboliques diminution
masse musculaire et masse grasse
•Asthénie
•Anorexie
Dénutrition fréquente avant, pendant
et après le traitement

La maladie canc
La maladie cancé
éreuse
reuse
•Prévalence globale de la dénutrition tous
cancers confondus : 40 %
•Chiffres variables selon :
–Les types de cancer
–Le stade de la maladie
–Les traitements mis en œuvre …

Pr
Pré
évalence de la d
valence de la dé
énutrition dans la
nutrition dans la
pathologie canc
pathologie cancé
éreuse
reuse
Prévalence de la dénutrition mesurée « un jour donné » chez 1903 malades
Hébuterne et al.Etude Nutricancer

Cons
Consé
équences de la d
quences de la dé
énutrition
nutrition
•la tolérance et l’efficacité des
traitements
•la qualité de vie
•pronostic indépendamment de la
maladie tumorale. La dénutrition serait
directement responsable du décès de 5 à
25 % des patients
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%