04/01/2016 BREGIGEON Romain D1 CR : Eugénie

Appareil Locomoteur – Antalgiques morphiniques et non morphiniques
04/01/2016
BREGIGEON Romain D1
CR : Eugénie MAROZAVA
Appareil Locomoteur
Dr Audrey Boulamery (remplace Dr Simon)
22 pages
Antalgiques morphiniques et non morphiniques
Ne seront abordés aujourd'hui que les traitements des composantes inflammatoires et nociceptives de la
douleur, le traitement des douleurs neuropathiques, qui est plus particulier (anti-dépresseurs par exemple), fera
l'objet d'un autre cours.
A. Introduction et classification des antalgiques
La douleur est une expérience sensorielle mais aussi émotionnelle désagréable, liée à une lésion tissulaire
existante (douleur nociceptive) ou décrite et termes d'une telle lésion. La douleur émotionnelle est notamment
importante dans les douleurs chroniques et d'origine neuropathique.
Dans ces dernières, il y a un fonctionnement intéressant des anti-dépresseurs car non seulement ils ont un effet
sur la douleur, mais ils ont également un effet sur la composante émotionnelle et sur le retentissement
émotionnel de la douleur.
Les antalgiques sont donc définis comme les substances destinées à diminuer ou abolir la perception de ces
sensations douloureuses, sans entraîner la perte de conscience.
1/22
Plan
A. Introduction et classification des antalgiques
B. Antalgiques non morphiniques - Paracétamol, Néfopam, Floctafénine, Zicotonide (palier 1)
I. Paracétamol
II. Néfopam (Acupan)
III. Floctafénine (Idarac)
IV. Zicotonide (Prialt)
C. Antalgiques non morphiniques – AINS, Coxibs (palier 1)
I. Rappels de physiologie sur les phospholipides
II. Les anti-inflammatoires non-stéroïdiens (AINS)
III. Salicylés : l'Aspirine (Acide acétylsalicylique)
IV. Effets indésirables des antalgiques non morphiniques
V. Indications, contre-indications et prescription des AINS
D. Antalgiques morphiniques (paliers 2 et 3)
I. Terminologie
II. Pharmacologie des antalgiques morphiniques
III. Antalgiques morphiniques de palier 2
IV. Antalgiques morphiniques de palier 3
E. Conclusion

Appareil Locomoteur – Antalgiques morphiniques et non morphiniques
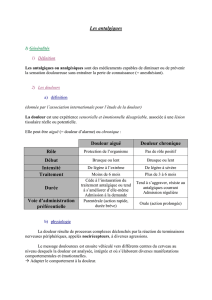
Il y a 3 paliers douloureux auxquels correspondent 3 grands groupes de traitements antalgiques.
Initialement, ces paliers avaient été élaborés par l'OMS pour les douleurs d'origine cancéreuse, puis ça a été
étendu à tout type de douleur.
On parle ainsi de douleur de palier 1, de palier 2 ou de palier 3.
•Les antalgiques de palier 1 sont destinés à soulager les douleurs légères à modérées, allant de 0 à
3/10 à l'échelle visuelle analogique (EVA).
Ce sont des antalgiques non morphiniques parmi lesquels on retrouve le Paracétamol, les anti-
inflammatoires non-stéroïdiens (AINS) dont l'Aspirine et ses dérivés, et le Néfopam (bien que ce dernier
soit en fait assez inclassable car il n'est pas réellement considéré comme un antalgique de palier 1 ni de
palier 2, et encore moins de palier 3 car il n'est pas un morphinique).
•Les antalgiques de palier 2 sont destinés à soulager les douleurs modérées à sévères et/ou en cas
d'échec des antalgiques de niveau 1, pour des douleurs allant de 4 à 7/10 à l'EVA.
Ce sont des antalgiques morphiniques faibles, parmi lesquels on retrouve la Codéine, le Tramadol, la
Lamaline (spécialité commerciale qui est une association de Paracétamol, de caféine et de poudre
d'opium, d'où son classement en palier 2 comme elle contient de l'opium qui est un morphinique...) et
l'Izalgi (vient d'être commercialisé, forme de Lamaline ne contenant pas de caféine, et contenant donc
une association de Paracétamol et de poudre d'opium).
Ces morphiniques faibles sont soit commercialisés sous forme isolée, soit en association avec des
antalgiques de palier 1 comme l'Aspirine ou le Paracétamol la plupart du temps...
A ce moment-là du cours, la prof a fait une (longue...) parenthèse sur le Di-Antalvic...
Le Di-Antalvic était une spécialité qui contenait une association de Paracétamol et de Dextropropoxyphène,
qui a été retirée entre 2011 et 2012 sur décision de l'ANSM. C'est une histoire intéressante car il y a eu une
réévaluation du rapport bénéfice/risque par l'agence européenne de ce Dextropropoxyphène (qu'il soit contenu
seul ou en association), qui est un morphinique faible.
Cette réévaluation a été demandée par certains pays du Nord de l'Europe et par l'Angleterre notamment. Suite
à ceci, il y a eu une décision de retrait complet de toutes les spécialités à base de Dextropropoxyphène.
Cette décision était motivée par la présence récurrente dans ces pays du nord d'effets indésirables hépatiques
ainsi que de décès dus à la prise de médicaments contenant du Dextropropoxyphène.
La France s'est opposée à ce retrait, mais la décision européenne s'est imposée à elle. La raison pour laquelle
nous n'étions pas en faveur de ce retrait est que nous n'avions pas retrouvé, en termes de pharmacovigilance,
les effets décrits ailleurs.
Ceci est dû au fait que le conditionnement utilisé en France est différent de celui utilisé en Angleterre ou dans
les pays du Nord de l'Europe.
En effet, dans ces derniers, on retrouve des flacons avec des centaines de comprimés qui sont en vente
libre...d'où de nombreux problèmes liés à l'auto-médication, que nous ne retrouvions pas en France. Ce retrait
a ainsi entraîné un report sur l'utilisation de la Codéine et du Tramadol, qui sont beaucoup moins bien
supportés que ne l'était le Dextropropoxyphène...
•Les antalgiques de palier 3 sont destinés à soulager les douleurs intenses et/ou en cas d'échec des
antalgiques de niveau 2, pour des douleurs allant de 8 à 10/10 à l'EVA.
Ce sont des antalgiques morphiniques forts, parmi lesquels on retrouve des molécules qui sont dites
agonistes purs et d'autres qui sont dits agonistes partiels (ou agonistes-antagonistes, voir D. III).
Il est important de noter (et ce sera revu dans un cours l'an prochain...) qu'il est possible de recourir
directement à un antalgique de palier 3, du moment que la douleur le justifie, d'où l'importance de bien
évaluer la douleur.
2/22

Appareil Locomoteur – Antalgiques morphiniques et non morphiniques
On peut donc résumer ainsi les 3 paliers d'antalgiques :
PALIER I PALIER II PALIER III
Type d'antalgique Non morphinique Morphinique faible Morphinique fort
Intensité de la douleur Légère à modérée
Modérée à sévère (et/ou
échec des antalgiques de
niveau 1)
Intense (et/ou échec des
antalgiques de niveau 2)
Quantification de la
douleur à l'EVA 0 à 3/10 4 à 7/10 8 à 10/10
Exemples de molécules Aspirine, AINS,
Paracétamol, Néfopam
Codéine, Tramadol,
Lamaline, Izalgi
(+/- paracétamol,
+/- aspirine)
Agonistes purs,
Agonistes partiels ou
agonistes-antagonistes
B. Antalgiques non morphiniques - Paracétamol, Néfopam, Floctafénine, Ziconotide (palier 1)
I. Paracétamol
Le paracétamol est une vielle molécule dont nous avons tous entendu parler, mais dont nous ne connaissons
paradoxalement pas bien le mécanisme d'action. Depuis quelques années, des équipes (notamment françaises)
se sont intéressé à son mécanisme d'action. En effet, pour les « vieux » médicaments, on a une AMM et une
utilisation souvent antérieures à la découverte et la compréhension complète du mécanisme d'action...
Le paracétamol est un antalgique de palier I, initialement classé comme antalgique dit périphérique, par
opposition aux antalgiques dits centraux qui correspondaient plutôt aux morphiniques. Aujourd'hui, cette
distinction n'existe plus, d'autant qu'on s'est aperçu plus tard que le paracétamol avait des effets s'apparentant
aux effets des antalgiques dits centraux...
1) Pharmacodynamie
Le paracétamol est un antalgique et un antipyrétique.
Le mécanisme d'action du paracétamol est multiple et s'apparente en partie à celui des AINS puisqu'il inhibe
les cyclooxygénases (Cox), et en particulier les Cox3 qui sont surtout localisées au niveau central. Lorsqu'on
inhibe les Cox, on inhibe, entre autres, la synthèse des prostaglandines (PG) qui sont elles impliquées dans de
nombreux processus, dont celui de la douleur, de l'inflammation et de l'hyperthermie.
Le paracétamol a ainsi des effets antalgiques et antipyrétiques.
Par ailleurs, il y a aussi un mécanisme d'action qui passe par l'inhibition de la synthèse du monoxyde d'azote
(NO), ainsi qu'un renforcement du système sérotoninergique. Plus récemment, une équipe française a mis en
évidence une implication du système endocannabinoïdes dans le mécanisme d'action du paracétamol, avec une
action sur le même type de récepteur que ceux sur lesquels vont se fixer les endocannabinoïdes mais aussi le
cannabis, qui va donc interférer avec ce système. D'où l'idée d'utiliser le cannabis comme antalgique, ce qui est
fait dans certains pays comme les USA.
2) Pharmacocinétique
Il est important de retenir que le métabolisme hépatique est extensif, très important (conjugaison +++), et
intéressant à connaître dans le cadre de la toxicologie, pour les intoxications au paracétamol par exemple.
3/22

Appareil Locomoteur – Antalgiques morphiniques et non morphiniques
Les infos qui suivent étaient sur la diapo mais la prof n'en a pas parlé... «Par ailleurs, le paracétamol possède
une bonne biodisponibilité (80%), une liaison faible aux protéines, une élimination rénale (90% sous forme de
métabolites), a une demie-vie de 2 heures et peu de variabilité inter-individuelle.»
Mécanisme d'action toxique :
Ne pas retenir sur ce schéma les structures chimiques.
Le paracétamol est essentiellement métabolisé par conjugaison (partie haute du schéma). Cependant, une petite
partie passe par des mécanismes d'oxydation par les cytochromes P450 (CYP). Ces derniers étant d'ailleurs
inductibles d'où un intérêt en toxicologie.
L'oxydation par les CYP entraîne la formation de métabolites très réactifs électrophiles toxiques pour le foie.
S'ils ne sont pas détoxifiés, ils vont se fixer sur les cellules hépatiques et ainsi entraîner secondairement une
nécrose.
A dose thérapeutique, cette toxicité ne se voit jamais, d'une part parce que la majorité de la dose thérapeutique
est métabolisée par conjugaison ; et d'autre part la petite partie restante passant par l'oxydation est détoxifiée via
le mécanisme (en bas à gauche sur le schéma) de conjugaison au glutathion.
Le glutathion sert notamment à conjuguer les métabolites toxiques du paracétamol. En revanche, ce mécanisme
de conjugaison au glutathion est un phénomène saturable, donc quand il n'y a plus de glutathion, les
métabolites du paracétamol en excès ne sont plus conjugués et vont exercer une activité toxique sur les cellules
hépatiques.
3) Effets indésirables
La présence d'effets indésirables dus à la prise de paracétamol entre dans le cadre de la toxicologie donc à des
doses supérieures aux doses thérapeutiques recommandées, et concerne ainsi les prises volontaires notamment
pour les cas de tentatives de suicide ; ou des surdosages involontaires dans le cadre de l'auto-médication.
En dehors de ces cadres-là, les effets indésirables dus au paracétamol sont très rares. Néanmoins, s'ils sont
présents, ils se manifestent sous forme cutanée, hématologique, insuffisance rénale, pancréatite aiguë (plutôt
dans le cadre des surdosages et non pas de la thérapeutique).
4/22

Appareil Locomoteur – Antalgiques morphiniques et non morphiniques
Des études sur le paracétamol ont fait grand bruit. Tout d'abord, une étude suédoise a montré que des nouveaux-
nés de sexe masculin nés de mère ayant pris des antalgiques pendant leur grossesse, et notamment du
paracétamol, avaient un excès de cryptorchidie (défaut de descente des testicules qui restent au niveau
abdominal).
Plusieurs explications ont donc été avancées, et la plus probable est que le paracétamol (comme d'autres
antalgiques) agirait comme perturbateur endocrinien et interférerait ainsi avec la descente testiculaire
notamment. Ces études n'ont pas entraîné pour autant une contre-indication au paracétamol pendant la
grossesse, mais il faut tout de même faire attention lorsqu'on le prescrit.
Plus récemment, une étude systématique parue mi-2015 et publiée par une équipe anglaise avec un titre choc
« Le paracétamol, pas aussi sûr qu'on ne le pensait », a relevé les résultats1888 études. Une fois passées au
crible des critères d'inclusion, il n'en restait plus que 8 (toutes les études de cohorte).
Ils ont ainsi relevé une augmentation du risque relatif de mortalité chez des patients qui avaient été traités par
paracétamol au long cours, avec notamment une augmentation des effets indésirables cardio-vasculaires, gastro-
intestinaux (saignements) ainsi qu'une atteinte rénale (diminution du débit de filtration glomérulaire).
Cependant, cette étude est complètement biaisée. En effet, un des biais est que les personnes incluses dans ces
études avaient par ailleurs des facteurs de morbidité importants des maladies au long cours, et c'est donc pour
cela qu'elles avaient du paracétamol au long cours ainsi que d'autres traitements qui pouvaient interférer, et tout
ceci n'a pas été pris en compte dans les études... C'est donc un biais majeur faisant relativiser les résultats de
cette étude qui se voulait « choc ».
La prof a ici fait un aparté pour répondre à une question posée concernant la définition d'une prise « au long
cours » de paracétamol : 4 grammes/j pendant une semaine → considéré comme une prise chronique de
paracétamol.
4) Contre-indications
Assez peu de contre-indications :
–l'hypersensibilité
–l'insuffisance hépato-cellulaire
–l'insuffisance rénale sévère, qui est une précaution d'emploi puisque le paracétamol est principalement (à
plus de 90%) éliminé par le rein. On peut donc observer une toxicité rénale en cas de surdosage...
–grossesse → cryptorchidie.
–Déficit en G6PD (glucose-6-phosphate déshydrogénase) → répandu dans le bassin méditerranéen. Le
paracétamol fait partie des médicaments qui sont à éviter chez les personnes ayant ce déficit, au risque
de provoquer une hémolyse...
5) Présentation et posologie
Présentation :
Le paracétamol se prend sous forme per os ou sous forme IV. Le paracétamol seul (palier I) existe sous de
nombreuses formes. En effet, plus de 30 spécialités contiennent du paracétamol (Claradol, Dafalgan, Doliprane,
Dolko, Efferalgan, Geluprane, Panadol, Perfalgan...), c'est donc une substance très banalisée de nos jours.
En outre, ces médicaments sont dits « en avant du comptoir », c'est-à-dire disponibles sans ordonnance, d'où un
risque important lié à l'auto-médication. Il n'est donc pas rare d'observer des patients qui consommaient du
paracétamol sans même le savoir.
C'est l'exemple de l'Actifed, qui est une gamme qui de médicaments (Actifed jour, nuit, états grippaux...) dont
la plupart contiennent du paracétamol, hormis l'Atifed cétirizine qui est l'Actifed contre l'allergie. Les patients
peuvent donc prendre en auto-médication de l'Actifed pour un rhume en plus de leur traitement prescrit par leur
médecin contenant du paracétamol, et peuvent ainsi faire un surdosage au paracétamol sans le savoir...
Il faut donc faire attention aux formes cachées et expliquer cela lors de l'éducation thérapeutique du patient.
5/22
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%