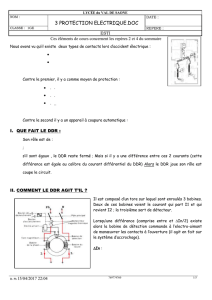
Contrôle et évaluation du FAQSV et de la dotation de

Contrôle et évaluation du fonds
d’aide à la qualité des soins de
ville (FAQSV) et de la dotation de
développement des réseaux
(DDR)
Rapport de synthèse
- Rapport définitif -
Rapport présenté par :
Christine DANIEL, Bérénice DELPAL et Christophe LANNELONGUE
Membres de l’Inspection générale des affaires sociales
Il est rappelé que les travaux de l’IGAS sont menés en toute indépendance.
Le présent rapport n’engage pas les ministres qui l’ont demandé.
Rapport n
°
2006 022
Mai 2006

SOMMAIRE
Rapport initial..........................................................................................................1 à 75
Annexes au rapport initial......................................................................................1 à 63
Réponses de la direction de l’hospitalisation et de l’organisation des soins et
observations en retour de l’Inspection générale des affaires sociales...............64 à 71
Réponse du directeur de la caisse nationale de l’assurance maladie des travailleurs
salariés....................................................................................................................72 à 78

Contrôle et évaluation du fonds
d’aide à la qualité des soins de
ville (FAQSV) et de la dotation de
développement des réseaux
(DDR)
Rapport de synthèse
- Rapport initial -
Rapport présenté par :
Christine DANIEL, Bérénice DELPAL, Gilles DUHAMEL et
Christophe LANNELONGUE
Membres de l’Inspection générale des affaires sociales
Il est rappelé que les travaux de l’IGAS sont menés en toute indépendance.
Le présent rapport n’engage pas les ministres qui l’ont commandité.
Rapport n
°
2006 022
Février 2006

1/7
Résumé du rapport n° 2006 022, présenté par Christine DANIEL, Bérénice DELPAL, Gilles DUHAMEL et
Christophe LANNELONGUE, membres de l’Inspection générale des affaires sociales
IGAS Contrôle et évaluation du FAQSV et de la DDR Février 2006
Dans le cadre du programme annuel de travail de l’Inspection générale des affaires sociales
(IGAS), le ministre des solidarités, de la santé et de la famille a souhaité que soient évalués le
fonds d’aide à la qualité des soins de ville (FAQSV) et la dotation nationale de
développement des réseaux (DNDR) et notamment leur fonctionnement, leurs modalités de
gestion, les critères d’attribution des financements et la méthode d’évaluation des projets
financés.
1. La méthodologie de la mission
Le présent rapport constitue la synthèse des travaux menés par la mission sur le FAQSV
national et sur la gestion du FAQSV et de la DNDR dans cinq régions, choisies pour leur
diversité1. Dans chaque région, en sus des entretiens, la mission a organisé son travail avec un
double objectif de contrôle de la bonne utilisation des fonds publics et d’évaluation des
actions financées :
- pour répondre à l’objectif de contrôle, la mission a sélectionné un certain nombre de dossiers
FAQSV et DRDR et les a traités sur pièces ;
- pour répondre à l’objectif d’évaluation, la mission a demandé aux URCAM et aux ARH de
remplir conjointement un questionnaire permettant de comparer tous les réseaux d’une même
catégorie. Elle a défini pour cela des critères à prendre en compte en priorité (minimum
requis) pour les réseaux ou dispositifs qui ont été le plus fréquemment financés : réseaux
cancer, diabète, périnatalité, soins palliatifs, personnes âgées, maisons médicales de garde et
régulation libérale.
Pour la part nationale du FAQSV, la mission a analysé tous les rapports d’évaluation
disponibles d’une part, et sélectionné pour un contrôle plus approfondi les huit projets ayant
reçu les montants les plus importants à la date de la mission .
En cumulé, plus de 650 millions € ont été alloués à ces deux fonds depuis leur création et
quelques 500 millions € ont été versés aux projets financés. La mission considère que son
constat s’appuie sur des données représentatives, puisque les versements dans les cinq régions
choisies représentent environ 25 % des sommes versées au niveau national et les huit projets
contrôlés au niveau national constituent plus des deux tiers des montants versés au titre de la
part nationale du FAQSV.
2. Le pilotage national et régional des deux fonds
Le pilotage national par la CNAMTS du FAQSV a été globalement faible et tardif. Malgré
une tentative d’encadrement plus strict en 2003, le suivi de l’application des
recommandations effectuées n’a pas été systématique. Le domaine de la permanence des soins
fait partiellement exception, notamment pour la régulation libérale des appels, mais reste
inabouti, en particulier en termes de normes financières.
1 Rapport sur la part nationale du FAQSV n° 2006-022 et rapports n° 2005-182, 2005-176, 2006-005, 2005-181,
2005-202 sur les régions Bourgogne, Champagne Ardennes, Haute Normandie, Provence Alpes Cote d’Azur,
Rhône Alpes.

2/7
Résumé du rapport n° 2006 022, présenté par Christine DANIEL, Bérénice DELPAL, Gilles DUHAMEL et
Christophe LANNELONGUE, membres de l’Inspection générale des affaires sociales
IGAS Contrôle et évaluation du FAQSV et de la DDR Février 2006
Le copilotage national de la DNDR par la CNAMTS et la DHOS, qui s’est effectué dans un
contexte très encadré par les textes législatifs et réglementaires, présente des faiblesses
majeures aux yeux de la mission : absence de capitalisation de l’expérience acquise sur le
FAQSV, documents types insuffisamment opérationnels, animation nationale trop
bureaucratique ne permettant ni de définir des orientations nationales ni d’apporter une aide
aux gestionnaires régionaux. Le copilotage s’est donc souvent réduit à la définition des arrêtés
conjoints CNAMTS/DHOS sur la répartition des crédits DRDR. L’Observatoire national des
réseaux de santé reste très peu opérationnel et n’a pas été un lieu de définition d’orientations.
Le groupe de liaison ARH/URCAM a permis un minimum de soutien opérationnel et
méthodologique aux régions mais n’est pas non plus constitué comme un lieu de copilotage.
En région, les instances de gestion du FAQSV ont été composées conformément aux textes.
Seules deux régions sur cinq ont pu faire émerger de réelles priorités régionales, les autres
régions énumérant un très grand nombre de priorités sans hiérarchisation véritable. La
mission a particulièrement étudié la place des représentants des professionnels de santé et
notamment de l’URML dans la gestion des deux fonds. Malgré une grande diversité selon le
contexte local, elle a considéré que la multiplication des rôles attribués à l’URML pouvait la
conduire à être juge et partie et estime en tout état de cause que les fonctions d’instruction et
d’évaluation ne devraient pas être assumées par cette instance.
Le pilotage conjoint de la DRDR par les URCAM et les ARH a montré que celles-ci
travaillaient ensemble. Quatre sur cinq des régions ont d’ailleurs apporté leurs commentaires
aux rapports régionaux dans le cadre de la procédure contradictoire en vigueur de façon
conjointe, ce qui témoigne de la collaboration qui s’est instaurée entre elles. Le
fonctionnement des comités régionaux des réseaux révèle en revanche des différences
importantes entre régions, certains comités donnant directement un avis sur les dossiers,
d’autres se contentant d’orientations plus générales, souvent sans priorités véritables.
Les taux de consommation des deux fonds sont au final extrêmement variables d’une région à
l’autre, et parfois entre les deux fonds dans une même région. La démographie des
professionnels de santé, la montée en charge lente des projets, les relations entre
professionnels de santé comme les modalités de gestion des fonds plus ou moins rigoureuses
sont autant de facteurs explicatifs des taux de consommation.
3. Le fonctionnement administratif et financier des deux fonds
L’instruction des dossiers est sérieuse mais souffre de l’organisation en deux fonds, avec une
multiplication des instances régionales et des procédures qui restent différentes, et de la
définition de requis souvent insuffisants. La gestion des fonds génère au total un
foisonnement de procédures largement bureaucratiques, résultant pour partie des contraintes
réglementaires, au détriment d’un accompagnement sur le fond des projets et d’un suivi
efficace. Les longs délais de traitement des dossiers, surtout pour la DRDR, en témoignent.
Le suivi comptable et financier est très différent pour le FAQSV et pour la DRDR. Pour le
FAQSV, les modalités de paiement sont très différentes d’une région à l’autre, et le suivi
budgétaire est largement défaillant. Pour la DRDR, les procédures de paiement sont plus
homogènes, le suivi budgétaire plu systématique, mais le mécanisme des caisses pivots
conduit, en particulier dans les grandes régions, à une absence de procédure de suivi
comptable unifié et à une déconnexion entre URCAM et ARH d’une part, caisses d’autre part.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
 143
143
 144
144
 145
145
 146
146
 147
147
 148
148
 149
149
 150
150
 151
151
 152
152
 153
153
 154
154
 155
155
 156
156
 157
157
 158
158
 159
159
 160
160
 161
161
 162
162
 163
163
1
/
163
100%