N° 23 - juillet 2003 - Ministère des Affaires sociales et de la Santé

N° 23 - juillet 2003

ARH Info
juillet 2003
2
sommaire
03 - Le mot du Directeur
04 - L’observatoire des plaintes
05 - Le retour à domicile
06 - Découpages territoriaux
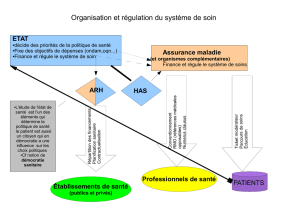
08 - Cadrage révision du SROS
10 - Modulation tarifaire des établissements privés
12 - Réanimation - Soins Intensifs -
Surveillance continue : Résultats d’enquête
14 / 19 - Dossier : santé publique
* projet de loi
* les enveloppes de santé publique
* le SREPS
20 - En direct du terrain
22 / 24 Tables rondes 13 mai 2003 : synthèse

ARH Info
juillet 2003 3
Le mot du directeur
Le processus de révision du schéma régional d’organisa-
tion sanitaire est maintenant entamé et devrait aboutir, à la
fin du premier semestre 2004, à un important document.
Les modalités d'organisation mises en place pour effectuer cette révision vous ont été présen-
tées dans le numéro de mai de l'ARH INFO, je n'y reviendrai pas.
Qu'il me soit permis toutefois d'attirer votre attention sur le terme trompeur de " révision du
SROS ". Cela pourrait laisser penser qu'il s'agit d'une simple adaptation du schéma actuel.
Telle n’est pas la réalité :
- d'abord cette révision proroge le SROS actuel, le troisième SROS n'étant prévu qu'à l'horizon
des agences régionales de santé ;
- ensuite, elle concerne en Rhône-Alpes des disciplines clefs telles que la chirurgie, la réanima-
tion, la cancérologie, la dialyse, les AVC, la périnatalité et les urgences et probablement une
modification de l'approche territoriale par secteurs sanitaires utilisée jusque là ;
- enfin, ce sera un SROS très pragmatique, par choix, parce que je ne souhaite inclure dans le
schéma que ce que l'agence et les établissements seront réellement capables de mettre en
œuvre, et par nécessité, car l'organisation de l'offre de soins devra plus que jamais être définie
à partir de la ressource médicale existante tout en garantissant qualité et sécurité des soins
Jacques Métais

ARH Info
juillet 2003
4L
Le
e
p
po
oi
in
nt
t
s
su
ur
r
le recueil de données
L'observatoire régional des plaintes, dont la créa-
tion a été évoquée lors de l'élaboration du SROS II,
a été mis en place en 2002 sur l'initiative de l'agen-
ce régionale et du comité consultatif régional des
usagers.
Cet observatoire est composé des différents parte-
naires œuvrant dans le domaine hospitalier : repré-
sentants des usagers, des établissements, des ins-
titutions et des fédérations hospitalières. Il est pilo-
té par la direction régionale du service médical et la
caisse régionale d'assurance maladie.
Il n'est pas destiné à instruire les plaintes mais a
été créé pour disposer d'une vision globale sur le
service rendu aux usagers.
En vue de réaliser un bilan des pratiques de cha-
cun, une fiche de recueil de données, accompa-
gnée d'un guide de remplissage ont été adressés
début avril 2003 à l'ensemble des structures et ins-
titutions concernées dans la région.
Chaque plainte doit donner lieu au remplissage
d'une fiche. Les documents complétés sont à ren-
voyer à la caisse régionale d'assurance maladie à
la fin de chaque trimestre *. Il est souhaitable que
les établissements répondent, même en l'absence
de plainte, pour éviter une relance de la part de
l'observatoire.
Nous remercions les établissements et institutions
qui ont d'ores et déjà transmis leurs questionnaires
et ceux qui ne vont pas tarder à le faire.
Corinne Rieffel, médecin conseil, ELSM 73
Sylvianne Faitout, Cram Rhone-Alpes
* Caisse Régionale d'Assurance Maladie, Direction de
l'Hospitalisation - 35 rue Maurice Flandin, 69436 Lyon
Cedex 3
L’observatoire régional des plaintes :

L'ARH a souhaité que soient élabo-
rées des propositions en vue de l'or-
ganisation du retour à domicile des
patients.
Cette question se pose tout particulière-
ment actuellement dans un contexte où :
- la technicité des soins impose des pla-
teaux techniques disposant de moyens
importants pour des prises en charge
lourdes et de courte durée et une articu-
lation forte avec les secteurs ambulatoi-
re et médico-social ;
- on constate une sur-occupation des
services de court séjour ainsi que de
soins de suite et de réadaptation ;
- les usagers expriment une demande
forte de maintien à domicile dans le
cadre de prise en charge de pathologies
chroniques ou à longue évolution.
Parmi les différentes modalités de prise
en charge susceptibles de faciliter le
retour à domicile, l'hospitalisation à
domicile est un maillon important, sus-
ceptible de favoriser l'ouverture de l'hô-
pital sur la ville et l'évolution de son orga-
nisation interne, encore très peu déve-
loppée dans notre région, et dont l'orga-
nisation relève de la compétence exclu-
sive de l'ARH.
Il est donc proposé de centrer la
réflexion dans un premier temps sur ce
mode de prise en charge, sachant que
sa promotion ne peut être envisagée
sans un éclairage préalable quant à ses
modalités de fonctionnement actuelles
et sa place par rapport à d'autres modes
de prise en charge à domicile tels les
réseaux de santé ou les SSIAD.
Dans ce cadre, le groupe de travail char-
gé de cette réflexion devra se donner les
objectifs suivants :
* décrire la place actuelle de l'HAD dans
l'ensemble de la filière de soins et parmi
les différentes modalités de prise en
charge à domicile, en mettant en lumiè-
re son intérêt et éventuellement ses
limites ;
* apprécier son mode de fonctionnement
et son coût au regard d'autres modes de
prise en charge ;
* approcher les besoins ;
* élaborer des propositions quant à sa
place souhaitable dans le dispositif
régional de soins et ses perspectives de
développement.
Cette réflexion s'appuiera notamment :
* sur des entretiens avec des respon-
sables de structures d'HAD et de
réseaux ainsi que des prescripteurs de
soins à domicile ;
* sur l'exploitation d'une enquête
“patient” et d'une enquête “structure”
lancée auprès des services d'HAD ins-
tallés ;
* sur les réflexions menées concernant
les conditions du retour à domicile après
hospitalisation tant par l'instance régio-
nale de concertation sur les soins de
suite et de réadaptation que par le grou-
pe technique régional sur la gériatrie.
Ces travaux sont confiés à un groupe de
travail régional animé par Lucette
Malleval (DRASS) et le Dr Marsala
(médecin Inspecteur Régional) et com-
posé de :
Dr Randon, ELSM Grenoble,
P. Ferrand, CRAM,
Y. Gillet, chargé de mission à l'ARH,
J-N Brandizi, DRASS
Le groupe devrait rendre ses conclu-
sions à la fin du premier semestre 2004.
Lucette Malleval, DRASS
ARH Info
juillet 2003 5
L
Le
e
p
po
oi
in
nt
t
s
su
ur
r
L’organisation du
retour à domicile
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%