Quelle hormonothérapie adjuvante chez la femme non ménopausée

D
OSSIER
10
La Lettre du Sénologue - n° 24 - avril/mai/juin 2004
Dans certains cas particuliers, le tamoxifène peut être le seul
traitement proposé. Il s’agit des tumeurs de très bon pronostic,
définies par l’absence d’envahissement ganglionnaire, la taille
histologique inférieure à un centimètre, un grade I, les récep-
teurs hormonaux étant présents.
Le tamoxifène, prescrit chez des patientes non ménopausées,
provoque généralement une augmentation des taux sanguins
d’estrogènes (17 bêta estradiol) et peut donner lieu à l’appari-
tion de kystes de l’ovaire. Il impose l’utilisation d’une contra-
ception, la grossesse étant contre-indiquée pendant son utilisa-
tion (tératogène chez l’animal) (7).
Pour ces raisons, un certain nombre d’auteurs préfèrent y asso-
cier des analogues de la LH-RH pendant trois ans, notamment
lorsqu’il est prescrit chez une patiente après une chimiothérapie
qui n’a pas induit d’aménorrhée. Il n’y a, cependant, aucun
argument bibliographique actuellement pour affirmer qu’il
existe une supériorité d’action avec la prescription d’analogues
en situation adjuvante.
LES ALTERNATIVES
La suppression de la fonction ovarienne (quelle qu’en soit la
modalité), bien qu’elle soit l’outil thérapeutique le plus ancien
(travaux de Beatson), après avoir été largement pratiquée, a été
quasi abandonnée sous sa forme irradiation des ovaires. Elle a
été remise en valeur par la dernière conférence de Saint-Gallen
(3). En effet, en 2000, la conférence de consensus du NIH pré-
conisait une chimiothérapie pour la plupart des femmes non
U
n cancer du sein sur quatre environ, survient chez
une femme non ménopausée et 7 % ont moins de
40 ans au diagnostic (1). On estime que 60 % des
cancers mammaires survenant chez ces femmes expriment le
récepteur aux estrogènes (RE) (2) et, de ce fait, plus de la moitié
d’entre elles sont susceptibles d’être candidates à une hormono-
thérapie. Les stratégies thérapeutiques adjuvantes se sont alour-
dies ces dernières années, en particulier chez les femmes de
moins de 50 ans, en raison de la multiplication des moyens thé-
rapeutiques. Longtemps, seule la chimiothérapie a été retenue en
traitement adjuvant chez les femmes jeunes. Puis s’y est ajouté
un versant hormonothérapique succédant aux cures de chimio-
thérapie. En l’absence de données individuelles (champ à venir
de la génomique et la protéomique), il n’est pas possible de défi-
nir de façon précise le bénéfice individuel de chaque patiente, ce
qui entraîne un surtraitement probable pour un nombre croissant
de patientes, sans pouvoir définir lesquelles. Le but est de guérir
définitivement le plus de patientes, sans pour autant hypothéquer
leur qualité de vie, alors qu’il s’agit de patientes jeunes, en géné-
ral en activité professionnelle et chargées de famille.
STANDARD DE PRESCRIPTION
La règle, depuis la méta-analyse de 1998 (4) et le consensus de
Saint-Gallen de 2003 (3), est d’associer un traitement par chi-
miothérapie, contenant au minimum une anthracycline, à un trai-
tement par tamoxifène pendant cinq ans, quel que soit le statut
ganglionnaire axillaire, lorsque les récepteurs hormonaux (RH)
sont présents (5).
Cette prescription de tamoxifène, considérée comme un stan-
dard pour toute tumeur RH+, par la conférence de consensus de
Saint-Gallen (3), repose essentiellement sur la méta-analyse
d’Oxford (4), regroupant près de 8 000 femmes préménopausées
dont la moitié ont reçu du tamoxifène : celui-ci associé ou non
à une chimiothérapie améliore le devenir des cancers du sein
RE+ et/ou RP+, y compris chez les moins de 40 ans, que les
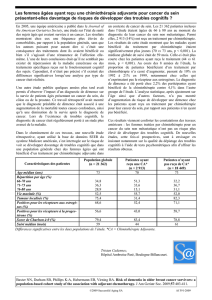
ganglions axillaires soient envahis ou non. Il entraîne une réduc-
tion absolue du nombre de récidives à dix ans de 15,2 % pour
les N+ et de 14,9 % pour les N- et une réduction absolue du
nombre de décès de 10,9 % pour les N+ et de 5,6 % pour les N.
Quand les RH ne sont pas présents, le tamoxifène est sans effet
et ne doit pas être prescrit (figure).
Quelle hormonothérapie adjuvante chez la femme non
ménopausée atteinte d’un cancer du sein ?
Which adjuvant hormonotherapy for premenopausal women with breast cancer?
● Florence Dalenc*, Anne Lesur**
- 70
- 60
- 50
- 40
- 30
- 20
- 10
0
Réduction proportionnelle des risques
de récidive (SD)
Âge au moment du diagnostique
< 40 40-49 50-59 60-69 > 70
Réduction des risques de récidive avec le tamoxifène quel que soit l’âge (6).
* Institut Claudius-Regaud, 20-24, rue du Pont-Saint-Pierre, 31052 Toulouse
Cedex.
** Centre Alexis-Vautrin, Vandœuvre-lès-Nancy.

11
La Lettre du Sénologue - n° 24 - avril/mai/juin 2004
ménopausées suivie d’une hormonothérapie (si RH +) et consi-
dérait la suppression de la fonction ovarienne (par chirurgie ou
agoniste de la LH-RH) comme une alternative envisageable
chez des patientes sélectionnées (8). Trois ans plus tard, les
experts réunis à Saint Gallen concluent que l’association ago-
niste de la LH-RH + tamoxifène est au moins équivalente à
une chimiothérapie chez ces femmes, y compris lorsqu’il
existe un envahissement ganglionnaire axillaire (3, 9), et peut
être proposée en alternative à une chimiothérapie.
Pour supprimer la fonction ovarienne, plusieurs stratégies peu-
vent être aujourd’hui envisagées : l’ovariectomie, la castration
radique et la castration chimique par les agonistes de la LH-
RH. L’avantage de la chirurgie (réalisable maintenant par
cœlioscopie) est de permettre non seulement une chute rapide
et irréversible des taux sanguins d’estrogène, mais aussi de
prévenir l’apparition d’un adénocarcinome de l’ovaire chez les
femmes génétiquement prédisposées (10). La castration
radique est pratiquement abandonnée car elle entraîne une
baisse parfois lente, incomplète et réversible des taux sanguins
d’estrogène. Les agonistes de la LH-RH représentent la
méthode de castration la plus récente. Il a été suggéré qu’ils
pouvaient avoir un effet anti-tumoral direct (11) et leur action
est réversible. Le principal inconvénient est le risque théorique
de stimulation des cellules tumorales liée au flare-up initial
(11). De surcroît, utilisés pendant la chimiothérapie, ils pour-
raient protéger la fonction ovarienne, notamment chez les
jeunes femmes qui auront, ultérieurement, un désir de procréer
comme le montre une étude italienne (12) où 64 patientes
atteintes d’un cancer du sein, d’une moyenne d’âge de 42 ans,
ont été traitées par chimiothérapie (CMF ou protocoles à base
d’anthracyclines ou chimiothérapie haute dose) associée à un
agoniste de la LH-RH. Après un suivi médian de cinquante-
cinq mois, 86 % des patientes ont repris un cycle régulier.
L’efficacité de la castration dans le traitement adjuvant des can-
cers du sein a été confirmée par la méta-analyse publiée en 1996
(13). Parmi 12 études randomisées (castration chirurgicale ou
radique versus abstention), réalisées à une époque où la chi-
miothérapie était presque inexistante, et regroupant 2 102
patientes, une amélioration de la survie à quinze ans est consta-
tée (52,4 versus 46,1 %). Le bénéfice est identique que les
femmes aient plus ou moins de 40 ans. Il faut noter que ces
chiffres sont peut-être sous-estimés (pour la population ayant
une tumeur RH+) car, dans la majorité des essais, l’expression
des RH est inconnue.
Par la suite, la castration chirurgicale ou chimique a été com-
parée à une chimiothérapie de type CMF dans plusieurs études
(14-16). La plus importante est l’étude ZEBRA (16) qui a
comparé chez 1 640 patientes, dont 80 % ont une tumeur expri-
mant le RE, six cycles de CMF à deux ans de traitement par
goséréline. Après une recul de six ans, la survie sans rechute
et la survie globale sont identiques. Au total, ces trois études
laissent à penser que la suppression de la fonction ovarienne
même transitoire est un traitement tout aussi efficace que la
chimiothérapie pour la population de patientes ayant une
tumeur RH+. Toutefois, il est impératif de souligner que le
protocole CMF est actuellement largement suboptimal, face à
des chimiothérapies contenant une anthracycline (8).
Sachant qu’en situation métastatique, l’association castration +
tamoxifène s’est révélée supérieure à chaque hormonothérapie
donnée seule (17), il était donc logique de comparer cette asso-
ciation à une chimiothérapie en adjuvant. Quatre essais ont ainsi
comparé une castration définitive ou transitoire par agoniste de
la LH-RH + tamoxifène à une chimiothérapie de type CMF (18,
19) ou plus optimale contenant une anthracycline (20, 21). Il
faut noter que la plupart de ces études se sont intéressées à des
cancers du sein avec ganglions axillaires envahis (moins de
15 % des patientes du groupe italien du GROCTA (18) et 50 %
des patientes de l’étude autrichienne (19) étaient N-). L’analyse
de ces quatre essais suggère qu’il existe une équivalence entre
les deux modalités de traitement en termes de survie sans
rechute et de survie globale. Mais, il faut toutefois souligner que
le bras chimiothérapie ne comprenait pas de tamoxifène. L’asso-
ciation castration + tamoxifène reste malgré tout à valider face
à des protocoles contenant de plus fortes doses d’anthracycline
(de type FEC 100) voire des taxanes pour la population N+.
À efficacité égale de ces deux modalités de traitement, intervient
la notion de qualité de vie chez ces patientes jeunes, bien qu’il
n’existe pas d’analyse comparative de ce critère entre les diffé-
rentes études. L’étude ZEBRA (16) est la seule qui répond par-
tiellement à la question. Un questionnaire de qualité de vie a, en
effet, été remis aux patientes avant de commencer le traitement
puis à trois, six, douze, vingt-quatre et trente-six mois. Durant
les six premiers mois, la chimiothérapie (CMF) est responsable
de moins de symptomatologie hormonale (bouffées de chaleur,
prise de poids), mais l’hormonothérapie (qui ne comprenait
qu’une castration) perturbe moins tous les autres domaines (nau-
sées/vomissements, asthénie, alopécie, etc.). Entre un et deux
ans et au-delà, les résultats sont identiques. Globalement, la qua-
lité de vie est en faveur de la castration durant les six premiers
mois puis les deux alternatives thérapeutiques sont identiques
durant la période suivante. Il faut noter que beaucoup de
patientes traitées par chimiothérapie ont vu une ménopause pré-
coce s’installer et ont donc les effets secondaires induits par les
analogues. Il est rare après 40 ans qu’une aménorrhée chimio-
induite rétrocède. En revanche, après un blocage par agoniste de
la LH-RH, de nombreuses femmes semblent reprendre des
cycles normaux et réguliers. Il faut cependant noter que ce
chiffre n’est pas indiqué dans toutes les études. Dans l’étude
ZEBRA (16), par exemple, 76,9 % des patientes ont une amé-
norrhée définitive à trois ans après la chimiothérapie (six cycles
CMF) versus 22,6 % des patientes traitées pendant deux ans par
agoniste de la LH-RH (90 % des femmes d’âge inférieur à 40 ans
et 70 % des femmes d’âge supérieur à 40 ans ont retrouvé des
cycles normaux après l’arrêt des agonistes de la LH-RH). Après
deux ans d’agoniste de la LH-RH, dans l’étude italienne du
GROCTA (18), 14 des 70 femmes, soit 20 %, ont repris un cycle
régulier et, enfin, dans l’étude de l’IBCSG (23), ce sont 40 %
des patientes qui ont retrouvé un cycle menstruel.

D
OSSIER
12
La Lettre du Sénologue - n° 24 - avril/mai/juin 2004
QUESTIONS EN SUSPENS…
De nombreuses autres interrogations restent sans réponse. Si les
analogues de la LH-RH sont utilisés, on ne connaît pas la durée
optimale de prescription. En situation adjuvante, il n’y a pas de
bénéfice prouvé à associer une castration à une chimiothérapie
par rapport à une chimiothérapie seule. On peut toutefois sug-
gérer que l’association d’une chimiothérapie et d’une castration
semble bénéficier aux patientes jeunes (d’âge inférieur à 40 ans)
ou qui ne sont pas aménorrhéiques à la suite de la chimiothéra-
pie. La première de ces études (22), menée chez 1 504 patientes
ayant une tumeur avec envahissement ganglionnaire axillaire,
était un essai à trois bras (6 FAC versus 6 FAC + goséréline ver-
sus 6 FAC + goséréline + tamoxifène). Seul le sous-groupe des
patientes de moins de 40 ans semble bénéficier de l’addition du
goséréline. Malheureusement, cette étude ne comprend pas de
bras FAC + tamoxifène (bras considéré actuellement comme le
traitement de référence par de nombreuses équipes). Enfin,
l’étude récemment publiée de l’IBCSG, concernant une popu-
lation de 1 063 patientes ne présentant pas d’envahissement gan-
glionnaire axillaire dont 19 % ont moins de 40 ans, ne montre
pas d’avantage à l’association CMF + goséréline (23). Il est pro-
bable que la question de l’efficacité de l’adjonction des ana-
logues soit en relation avec l’obtention ou non de l’aménorrhée
chimio-induite. Beaucoup d’auteurs ont vu dans l’efficacité de
la chimiothérapie la part hormonothérapique de la suppression
de la fonction ovarienne, d’autant plus difficile à obtenir que la
patiente est jeune.
S’il est prouvé que les analogues de la LH-RH, associés au
tamoxifène, obtiennent de meilleurs résultats que les analogues
de la LH-RH seuls chez la femme jeune, aucun essai ne répond
à la question de l’utilité des analogues de la LH-RH associés au
tamoxifène comparé au tamoxifène sans suppression ovarienne.
Pour mémoire, peu d’essais ont été planifiés spécifiquement
pour les femmes préménopausées. Ces essais sont maintenant
mis en place et permettent d’espérer obtenir les réponses à ces
questions dans les années à venir (SOFT trial, TEXT trial,
PERCHE) (6).
En conclusion, le tamoxifène doit être prescrit chez toutes
patientes préménopausées présentant un cancer du sein RH+, en
l’absence de contre-indication, car il améliore toujours le pro-
nostic, y compris après une chimiothérapie adjuvante. Certaines
situations considérées comme très favorables peuvent donner
lieu à une prescription isolée de tamoxifène pendant cinq ans.
Les modalités et les indications de la suppression de la fonction
ovarienne restent encore à préciser. On pense aujourd’hui que
la suppression ovarienne transitoire par les agonistes de la LH-
RH semble aussi bénéfique qu’une castration définitive, mais
cela n’a jamais été prouvé par une étude randomisée. La castra-
tion chirurgicale sous cœlioscopie est peut-être à privilégier
pour le sous-groupe des patientes présentant une prédisposition
génétique (mutations de BRCA1 et BRCA2) non seulement
pour prévenir l’adénocarcinome ovarien, mais aussi pour dimi-
nuer le risque de récidive du cancer du sein (10). Cela suppose
une information de qualité des patientes, notamment en ce qui
concerne les effets secondaires endocriniens qui découlent de
l’instauration d’une ménopause précoce.
La prescription des agonistes de la LH-RH en cours de chimio-
thérapie (dans le but de préserver la fonction ovarienne) chez
des jeunes femmes nullipares, en particulier qui ont une tumeur
n’exprimant pas les RH, mérite d’être étudiée. La place des ago-
nistes de la LH-RH en tant qu’alternative thérapeutique chez des
patientes refusant une chimiothérapie et/ou ayant des facteurs
histologiques pronostiques favorables comme une tumeur de bas
grade, ne surexprimant pas HER-2 et un envahissement gan-
glionnaire axillaire peu important, reste à préciser.
Des essais en cours permettront de mieux préciser la place des
traitements par les agonistes de la LH-RH dans la prise en
charge adjuvante des cancers du sein. Ils pourraient apporter un
bénéfice supplémentaire même en association avec la chimio-
thérapie pour certains sous-groupes de patientes définis par des
critères cliniques comme l’âge inférieur à 40 ans (24), mais
aussi biologiques, et permettre l’utilisation des inhibiteurs de
l’aromatase chez les femmes non ménopausées. En effet, les
résultats prometteurs des anti-aromatases prescrits en adjuvant
chez les femmes ménopausées (25) doivent être pris en compte.
L’association agoniste de la LH-RH + anti-aromatases condui-
sant à un blocage estrogénique complet aura-t-elle une place
dans le traitement adjuvant de la femme non ménopausée ? Il
faudra alors prendre en compte également la qualité de vie
induite par un blocage estrogénique complet chez une femme
jeune et ses conséquences à moyen et à long terme.
La découverte de nouveaux paramètres biologiques (R-EGF, C-
erb-B2, cyclines, les protéines de la voie de la PI3K, etc.), eux-
mêmes la cible de thérapeutiques spécifiques, et intervenant
avec les voies du RE, permettra peut-être d’adapter avec plus de
finesse les thérapeutiques proposées en fonction du profil bio-
logique des tumeurs. Les études biologiques actuellement en
cours, notamment l’analyse génétique à grande échelle par
puces à ADN, permettront prochainement d’optimiser les indi-
cations en permettant une nouvelle classification pronostique
des cancers du sein (afin, par exemple, de ne pas traiter inutile-
ment un certain nombre de patientes qui ne rechuteront jamais)
et de mettre en évidence de nouveaux facteurs prédictifs de
réponse aux traitements (afin de ne pas traiter les patientes de
manière inadaptée ou trop toxique). ■
R
ÉFÉRENCES
B
IBLIOGRAPHIQUES
1. Bines J, Oleske DM, Cobleigh MA. Ovarian function in premenopausal
women treated with adjuvant chemotherapy for breast cancer. JCO 1996;
14(5):1718-29.
2. Pujol P, Duares JP, Tezenas S et al. Changing estrogen and progesterone
receptor patterns in breast carcinome during the menstrual cycle and meno-
pause. Cancer 1998;83:698-705.
3. Goldhirsch A, Wood WC, Gelber R et al. Meeting highlights: updated inter-
national expert consensus on the primary therapy of early breast cancer. JCO
2003;21(17): 3357-65.

13
La Lettre du Sénologue - n° 24 - avril/mai/juin 2004
4. Tamoxifen for early breast cancer: an overview of the randomised trials.
Early Breast Cancer Trialists’ Collaboration Group. Lancet 1998;351(9132):
1451-67.
5. Mignot L. Le Cancer du sein de la femme jeune (en dehors de la grossesse):
la chimiothérapie. La Lettre du Sénologue 2003;22:8:1-2.
6. Aebi S, Castiglione-Gertsch HM. Adjuvant endocrine therapy for the very
young patients. The Breast 2003;12:509-15.
7. Lesur A, Maudelonde T, Kerbrat P et al. Tamoxifène en hormonothérapie
adjuvante chez les femmes non ménopausées traitées pour cancer du sein. Ref
Gynécol Obstet 2003;10:21-6.
8. NIH Consensus Development Panel. NIH Consensus Development Confe-
rence Statement: Adjuvant therapy for breast cancer 2000;november:1-3. JNCI
2001;93:979-89.
9. Goldhirsch A, Glick JH, Gelber RD et al. Meeting highlights: International
Consensus Panel on the treatment of Primary Breast Cancer. JCO 2001;19:
3817-27.
10. Rebbeck TR, Henry Ph D, Lynch TH et al. Prophylactic oophorectomy in
carriers of BRCA1 or BRCA2 mutations. N Engl J Med 2002;346(21):1616-22.
11. Limonta P, Montagnani M.M, Moretti M. LH-RH analogues as anticancer
agents: pituitary and extrapituitary sites of action. Expert Opin Investig Drugs
2001;10:709-20.
12. Recchia F, Sica G, De Filippis S et al. Goserelin as ovarian protection in
the adjuvant treatment of premenopausal breast cancer: a phase II pilot study.
Anticancer Drugs 2002;13(4):417-24.
13. Ovarian ablation in early breast cancer: overview of the randomised trials.
Early Breast Cancer Trialists’ Collaborative group. Lancet 1996;348(9036):
1189-96.
14. Scottish Cancer Trials Breast Group. Adjuvant ovarian ablation versus
CMF chemotherapy in premenopausal women with pathological stage II breast
carcinoma: the Scottish trial. Lancet 1993;341:1293-8.
15. Ejlertsen B, Dombernowsky P, Mouridsen HT et al. Comparable effect of
ovarian ablation and CMF chemotherapy in premenopausal hormone receptor
positive breast cancer patients. ASCO 1999:A248.
16. Jonat W, Kaufmann M, Sauerbrei W et al. Goserelin versus cyclophospha-
mide, methotrexate, and fluorouracil as adjuvant therapy in premenopausal
patients with node positive breast cancer: the zoladex early breast cancer
research association study. JCO 2002;20(24):4628-35.
17. Klijn JGM, Blamey RW, Boccardo F et al. Combined tamoxifen and LHRH
agonist versus LHRH agonist alone in premenopausal advanced breast cancer:
a meta analysis of four randomised trials. JCO 2001;19(2):343-53.
18. Boccardo F, Rubagotti A, Amoroso D et al. CMF versus tamoxifen plus
ovarian suppression as adjuvant treatment of estrogen receptor positive
pre/perimenopausal breast cancer patients: results of the Italian breast cancer
adjuvant study group 02 randomized trial. JCO 2000;18(14):2718-27.
19. Jakesz R, Hausmaninger H, Kubista E et al. Randomized adjuvant trial of
tamoxifen and goserelin versus CMF: evidence for the superiority of treatment
with endocrine blockade in premenopausal patients with hormone responsive
breast cancer – Austrian breast and colorectal Cancer Study Group Trial 5.
JCO 2001;20(24):4621-7.
20. Roché H, de Lafontan B, Mihura J et al. Castration et tamoxifene versus
chimiotherapie (FAC): essai randomisé de traitement adjuvant chez des femmes
non ménopausées porteuses de cancer du sein avec ganglions envahis et récep-
teurs positifs. In: Namer M, Teissier M, Eds. Les traitements médicaux des can-
cers du sein. Dix huitième journée de la société française de sénologie et de
pathologie mammaire. Arnette Black-well 1996:129-38.
21. Roché H, Kerbrat P, Bonneterre J et al. Complete hormonal blockade ver-
sus chemotherapy in premenopausal early stage breast cancer patients with
positive hormone receptor and 1-3 node positive tumor, results of the FASG 06
trial. ASCO 2000;19:abstract 72A.
22. Davidson N, O’Neill A, Vukov A et al. Effect of chemohormonal therapy in
prememopausal, node (+), receptor (+) breast cancer: an Eastern Cooperative
Oncology Group. Phase III Intergroup Trial. ASCO 1999;18:67a.
23. International Breast Cancer Study Group. Adjuvant chemotherapy followed
by goserelin versus either modality alone for premenopausal lymph node-nega-
tive breast cancer: a randomised trial. JNCI 2003;95(24):1833-46.
24. Goldhirsch A, Gelber RD, Yothers G et al. Adjuvant therapy for very young
women with breast cancer: need for tailored treatments. JNCI monogr 2001;
30:44-51.
25. The ATAC Trialists’ Group. Anastrozole alone or in combination with
tamoxifen versus tamoxifen alone for adjuvant treatement of postmenopausal
women with early stage breast cancer. Cancer 2003;98(9):1802-10.
Nous faisons de vos spécialités
notre spécialité...
Nous faisons de vos spécialités
notre spécialité...
Société du groupe de presse et d'édition santé
1
/
4
100%