états de choc-généralités

1
Les états de choc
Généralités
Estelle Trochut
Bordeaux
Etat de choc
Définition
• Insuffisance circulatoire aigüe
•Evolution mortelle en l’absence de
traitement symptomatique et
étiologique
Le système cardio-circulatoire
bases physiologiques
Fonction = « Moyen » de transport de l’organisme
Objectif de la circulation:
Apport d’éléments vitaux aux cellules
Oxygène (réserves impossibles)
Glucose,lipide…
Elimination des déchets du métabolisme cellulaire
« acides » via le CO2
métabolites toxiques
Assure l’adéquation entre Besoins / Apports
Trois composants:
1. Le cœur (la pompe)
2. Les vaisseaux (les tuyaux) : 2 réseaux
3. Le sang (le fluide)
Le système cardio-circulatoire
bases physiologiques
Le cœur: la pompe
DC = VES x FC
PRECHARGE POSTCHARGE
FREQUENCE
CARDIAQUE
CONTRACTILITE
DC
DC DC
DC = 5
= 5 = 5
= 5 à
àà
à 6 l/min
6 l/min6 l/min
6 l/min
Index cardiaque de 3
Index cardiaque de 3 Index cardiaque de 3
Index cardiaque de 3 à
àà
à 3,5 l/
3,5 l/ 3,5 l/
3,5 l/
min/m
min/mmin/m
min/m
2
22
2
PAM = DC x RVS
Déterminants du VES (volume d’éjection systolique):
Contractilité myocardique
Précharge (volémie)
Postcharge (les vaisseaux: RVS)
Le système veineux
capacitif à basse
pression
:
1. Système pulmonaire:
•basse pression 10 à 15
mmHg et 600 à 700 ml
2. Système veineux:
•Très distensible
(80%du VS)
•Faible pression
3. Capillaire :
•surface d’échange ⇒
⇒⇒
⇒
7000 m2
Les vaisseaux: les tuyaux

2
Les vaisseaux: les tuyaux
Le système artériel
résistif à haute pression
:
•Faible capacité: 700 ml/5-
6000ml
•Importance de la
vasomotricité (Rvs)
•Élasticité
importante⇒
⇒⇒
⇒écoulement
alternatif
•PA normale:
•Syst: 110 à 130 mmHg
•Diast: 70 à 80 mmHg
•Moy: 75 à 80 mmHg
Déterminant de la postcharge
Le sang: le fluide
•Volémie : 70 ml/kg
•Composé inhomogène
Plasma : 55%
Cellules (GR, GB, Plaquettes) : 45%
Déterminant de la précharge
Finalité de la circulation
o
Transporter l’O
2
Reserve impossible
o Apports nutritifs
o Eliminer les déchets
Le système cardio-circulatoire
bases physiologiques
BUT: adéquation entre apport et besoin en O2
Adéquation apports/besoins en O2
• Besoin en O2 est fonction de:
–Consommation en O2 de l’organisme(VO2)
• Apport en O2 à la cellule est fonction de:
–Transport artériel en O2 (TaO2)
– Capacité d’extraction de l’O2 par les tissus
Adéquation apports/besoins en O2
Transport artériel en O2 (TaO2)
• Quantité d’O2 envoyé dans le circuit artériel
• TaO2 = DC x CaO2
– CaO2: contenu artériel en O2
– CaO2 =1,34 x SaO2 x Hb + 0,003 x PaO2
Adéquation besoin /apport en O2
Consommation en O2 (VO2)
↑VO2 = ↑TaO2 – TvO2
↑TaO2 = ↑DC x CaO2
(
CaO2=1,34 x HbxSaO2 + 0,003 PaO2)
Etat normal, au repos
VO2
DC
Le débit cardiaque est adapté au besoin en O
2
Une augmentation de la consommation en O2 entraine une augmentation du TaO2 par
augmentation du DC.

3
Adéquation besoin /apport en O2
Consommation en O2 (VO2)
• VO2 = Coefficient extraction de l’O2 x TaO2
• Ainsi pour s’adapter à l’augmentation des
besoins en O2 (VO2) de l’organisme:
–↑TaO2
–↑extraction en O2
Le système cardio-circulatoire : respiration
cellulaire
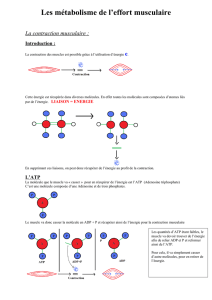
Adénosine Tri-Phosphate (ATP) :
principale forme d’énergie utilisée pour le
fonctionnement cellulaire, à partir des glucides et
lipides de l’alimentation
rendement maximal de production en présence
d’oxygène (O
2
)
glucose glucose, 6-phosphate
ATP ADP
pyruvate
CO
2
oxygène
lactate
ATP
ADP
ATP
H
2
O
Cycle de Krebs
36
3636
36
Le système cardio-circulatoire : respiration
cellulaire
Métabolisme aérobie
Métabolisme anaérobie
Hypoxie: métabolisme anaérobie
glucose glucose, 6-phosphate
ATP
ADP
pyruvate
CO
2
oxygène
lactate
ATP
ADP
ATP
H
2
O
XX
Le système cardio-circulatoire : respiration
cellulaire
Cycle de Krebs
4
44
4
Etat de choc
Définition
• Insuffisance circulatoire aigüe entrainant une
diminution aigüe des apports en O2 aboutissant
à une inadéquation entre besoin et apport en O2
Il en résulte une souffrance cellulaire par
–Défaut d’apport en oxygène (hypoxie cellulaire)
Et
–Défaut de production d’ATP (carence énergétique)
Entrainant une défaillance d’organe
(souffrance viscérale) et in fine la mort
Altération durable de l’oxygénation et du
métabolisme tissulaire
•La production d’ATP n’est possible que si l’oxygène
est…
–transporté jusqu’aux cellules
rôle du cœur
rôle des vaisseaux
rôle du sang
–extrait du sang et utilisé pour « brûler » les glucides et les
lipides (oxydation)
rôle de la mitochondrie
Etat de choc quand les besoins en O
2
ne sont plus
(ou mal) assurés
•soit par ↓
↓↓
↓du transport d’O
2
•soit par ↓
↓↓
↓de l’extraction d’O
2

4
Etats de choc: classification
•
↓
↓↓
↓
Transport de l’O2 par :
↓
↓↓
↓Pompe cardiaque →
→→
→choc cardiogénique
↓
↓↓
↓Tonus vasculaire →
→→
→choc anaphylactique,
choc septique (hypovolémie relative)
↓
↓↓
↓Volémie →
→→
→choc hypovolémique
(hypovolémie vraie)
•
↓
↓↓
↓
Extraction de l’O2 →
→→
→choc septique
Etats de choc: classification
Volémie Coeur Vaisseau Extraction O2
Hypovolémique
Etat de choc: diagnostic
CLINIQUE avant tout et URGENT
Hypotension artérielle (PAS<90mmHg)
+
Signes d’hypoperfusion d’organes
Mécanisme de compensation: tachycardie et polypnée
Etat de choc: diagnostic
Redistribution de la perfusion aux
différents organes
DEFFAILLANCE MULTIVISCERALE
Coeur
Cerveau
Reins
Intestin
Muscles et peau
Répartition des débits régionaux au cours de l’état
de choc distributif. En % du débit cardiaque
Mécanisme de compensation
Choc septique
Contrôle
Mécanisme de compensation
Répartition des débits régionaux au cours de l’état
de choc hémorragique. En % du débit cardiaque

5
Etat de choc: diagnostic
• Signe clinique d’hypoperfusion d’organe
– Peau,muscle: marbrure, paleur, extrémités
froides et cyanosées (↑RVS)
– Rein: oligoanurie
– Respiratoire: polypnée
– Tube digestif: iléus
– Cérébrale: confusion, agitation, coma
Etat de choc: diagnostic
Signes BIOLOGIQUE
•Lactates :
marqueur de l’hypoperfusion tissulaire
périphérique quand > 2mmol/l
•Bilan du retentissement viscéral
–métabolisme : acidose (↓
↓↓
↓pH, ↓
↓↓
↓HCO3
-
)
–reins : IRA (↑
↑↑
↑urée/créatinine )
–foie : ↑
↑↑
↑transaminases (= cytolyse)
–pancréas : ↑
↑↑
↑lipase (=souffrance digestive)
–cœur : ↑
↑↑
↑troponine
–Muscle: ↑CPK
–Hématologie: CIVD
Etat de choc: diagnostic étiologique
Les différents états de choc
•
↓
↓↓
↓
Transport de l’O2 par :
↓
↓↓
↓Pompe cardiaque →
→→
→choc cardiogénique
↓
↓↓
↓Volémie →
→→
→choc hypovolémique
↓
↓↓
↓Tonus vasculaire →
→→
→choc anaphylactique,
choc septique
•
↓
↓↓
↓
Extraction de l’O2 →
→→
→choc septique
Contexte clinique et profil hémodynamique
Principe de traitement
Diagnostic : examen clinique !
passe en
premier lieu par l’inspection du patient (et
pas par un chiffre isolé de PA) + contexte
Gravité : fonction du nombre et de l’importance
des défaillances d’organes
Traitement : rétablir une perfusion et une
oxygénation tissulaire, traiter la cause du
choc
Pronostic : fonction de la précocité du
traitement symptomatique et étiologique
Principe de traitement
• Le pronostic du choc dépend
– De la rapidité de la régression de
l’hypoperfusion tissulaire (traitement
symptomatique)
– De la rapidité du traitement de la cause
(traitement étiologique)
Mener le diagnostic étiologique
simultanément à la mise en route du
traitement symptomatique
Principe de traitement
• Objectif du traitement symptomatique
Rétablir l’oxygénation tissulaire et donc
l’adéquation entre besoin et apport en O2
• 3 possibilités pour améliorer l’oxygénation
tissulaire
–Réduction de la consommation en oxygène
–Optimiser le transport artériel en oxygène
– Augmenter l’extraction de l’oxygène par les cellules:
on ne sait pas faire!
 6
6
1
/
6
100%