Insuffisance Respiratoire Chronique

12/12/2012
1
Insuffisance Respiratoire Chronique
Définitions et Physiopathologie
les bases à connaître
en savoir plus
Diaporama réalisé par le Pr ChDiaporama réalisé par le Pr Ch--H Marquette, Service de Pneumologie, H Marquette, Service de Pneumologie,
Hôpital Pasteur CHU de Nice. Email: Hôpital Pasteur CHU de Nice. Email: marquette.ch@chumarquette.ch@chu--nice.frnice.fr
Commentaires réalisés par le Pr Ch Baillard, service dCommentaires réalisés par le Pr Ch Baillard, service d’’anesthésieanesthésie--réanimation,réanimation,
Hôpital Avicenne CHU de Bobigny, APHP. Email: Hôpital Avicenne CHU de Bobigny, APHP. Email: christophe.baillar[email protected].frchristophe.baillar[email protected]hp.fr
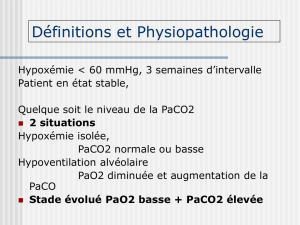
•IRC = faillite des mécanismes assurant l’hématose
– Hypoxémie avec ou sans hypercapnie
–parconventionon parle d’IRC quand à l’état stable (pH normal entre 7,37
et 7,43), à distance d'une poussée
PaO2< 60 mmHg (quelque soit le niveau de la capnie)
•Dans le cadre de l'IRC on distingue
–
l
'
hypoxémie
isolée
(Pa
0
Ô
)
et
Définition de l’insuffisance respiratoire chronique (IRC)
–
lhypoxémie
isolée
(Pa
0
2
Ô
)
et
– l'hypoventilation alvéolaire : ?
•Dans beaucoup de maladies pulmonaires chroniques et tout
particulièrement les BPCO on voit apparaître au cours de
l'évolution
– d'abord une hypoxémie isolée puis
– une hypoventilation alvéolaire (hypercapnie)
•IRC = faillite des mécanismes assurant l’hématose
– Hypoxémie avec ou sans hypercapnie
–parconventionon parle d’IRC quand à l’état stable (pH normal entre 7,37
et 7,43), à distance d'une décompensation de la maladie.
PaO2< 60 mmHg (quelque soit le niveau de la capnie)
•Dans le cadre de l'IRC on distingue
Définition de l’insuffisance respiratoire chronique (IRC)
– l'hypoxémie isolée (Pa02Ô)et
– l'hypoventilation alvéolaire (Pa02Ôet PaCO2Ò)
•Dans beaucoup de maladies pulmonaires chroniques et tout
particulièrement les BPCO on voit apparaître au cours de
l'évolution
– d'abord une hypoxémie isolée puis
– une hypoventilation alvéolaire (hypercapnie)
Hypoxie et hypoxémie: définition
•Hypoxémie = la quantité d’oxygène transportée dans le sang est diminuée
–Ôpression partielle en O2dans le sang artériel (PaO2)
•Hypoxie = la quantité d’oxygène délivrée aux tissus est insuffisante par
rapport aux besoins cellulaires
Ôde la quantité d’O2délivrée aux cellules (carence absolue)
incapacité de l’organisme à Òla quantité d’O2face à des besoins accrus (carence
lti )
re
l
a
ti
ve
)
incapacité des cellules à exploiter l’O2délivrée
–Quatre grands mécanismes d’hypoxie tissulaire
hypoxémie profonde (ex: insuffisance respiratoire aiguë)
incapacité cardio-circulatoire à amener le sang oxygéné aux cellules (ex: choc
cardiogénique)
anomalies du transport sanguin de l’O2(ex: anémie aiguë ou intox au CO)
incapacité de la cellule à utiliser l’O2qu’elle reçoit (ex: intox cyanhydrique
comme complication de l’inhalation des fumées d’incendie)
Hypoxie
insuffisance
respiratoire
aiguë
insuffisance
cardiaque
O2
CaO2(ml/dl): contenu artériel en O2
[ Hb x SaO2 x 1,34] + PaO2x 0,006
1,34 = pouvoir
oxyphorique de l’O2
0,006 = coefficient
de solubilité de l’O2
cardiaque
Débit cardiaque
TaO2: Transport artériel en O2
TaO2= CaO2x Débit cardiaque
cellule
O2
⇒la relation PaO2-SaO
2n’est pas linéaire
Hypoxémie
Courbe de dissociationCourbe de dissociation
de lde l’’hémoglobinehémoglobine

12/12/2012
2
Hypoxémie normoxique
Hypoxie
vs
hypoxémie
Hypoxémie normoxique
– Pneumopathie aiguë sans tare sous jacente (Hb= 14 g/dL)
Si la PaO2 passe de 100 mmHg (SaO2 = 99%) à 60 mmHg (SaO2 = 90%)
Alors le CaO2 ne fait que passer de 19,2 mL/dL à 17,2 mL/dL
–Absence d’hypoxie, alors que l’on peut parler de pneumonie aiguë
hypoxémiante !
Hypoxie
vs
hypoxémie
Hypoxémie normoxique
– Pneumopathie aiguë sans tare sous jacente (Hb= 14 g/dL)
Si la PaO2 passe de 100 mmHg (SaO2 = 99%) à 60 mmHg (SaO2 = 90%)
Alors le CaO2 ne fait que passer de 19,2 mL/dL à 17,2 mL/dL
–Absence d’hypoxie, alors que l’on peut parler de pneumonie aiguë
hypoxémiante !
Hypoxie
vs
hypoxémie
Hypoxie sans Hypoxémie
Hypoxémie normoxique
– Pneumopathie aiguë sans tare sous jacente (Hb= 14 g/dL)
Si la PaO2 passe de 100 mmHg (SaO2 = 99%) à 60 mmHg (SaO2 = 90%)
Alors le CaO2 ne fait que passer de 19,2 mL/dL à 17,2 mL/dL
–Absence d’hypoxie, alors que l’on peut parler de pneumonie aiguë
hypoxémiante !
Hypoxie
vs
hypoxémie
Hypoxie sans Hypoxémie
– Bas débit cardiaque (par exemple 2 litres/min)
–Le CaO
2est inchangé mais le débit est fortement diminué
–Le TaO
2est diminué
–Si le TaO
2est inférieur à la consommation en O2il y a hypoxie alors
qu’il n’y a pas d’hypoxémie
CLINIQUE: Insuffisance respiratoire aiguë ≠IRC
Signes en rapport avec l’Hypoxémie/Hypoxie
–cyanose
– signes cardiovasculaires
Tachycardie
L’hypoxémie aggrave un coronarien
– altérations neurolo
g
i
q
ues :
gq
céphalées, léthargie, somnolence
convulsions et dégâts cérébraux irréversibles en cas d’hypoxémie
gravissime
– tendance à la rétention de sodium et altération de la
fonction rénale
– acidose lactique (par hypoxie tissulaire) qui peut aggraver
une acidose gazeuse
Cyanose
•Il faut que le taux d’Hb réduite (non-oxygénée) dans le sang
capillaire soit ≥5 g/dL pour voir apparaître une cyanose
– Ce qui correspond à un taux d’Hb réduite de 3,4 g/dL dans le sang
artériel
– Un patient dont le taux d’Hb est de 15 g/dL (Ht ≈45%) ne
présentera pas de cyanose tant que sa SaO2sera > 78% (PaO244
mmHg)
–En cas d’anémie (ex: Hb = 9 g/dL) le seuil d’apparition de la
cyanose en terme de SaO
est diminué à 63% (PaO
33 mmHg)
cyanose en terme de SaO
2
est diminué à 63% (PaO
2
33 mmHg)
A un tel niveau d’hypoxémie les autres manifestations de l’hypoxémie
(détresse respiratoire, troubles de la conscience) prennent le pas sur
la cyanose
Pour un taux d’Hb < 9 g/dL le patient décèderait d’hypoxémie bien
avant de voir apparaître un cyanose
⇒la cyanose n’est pas un signe clinique fiable pour apprécier
la sévérité d’une hypoxémie

12/12/2012
3
1. Anomalies des rapports ventilation/perfusion (VA/Q)
–C’est le principal mécanisme en cause, notamment dans les
hypoxémies des troubles ventilatoires obstructifs
2. Incapacité du soufflet thoracique à assurer une
ventilation suffisante
(
h
yp
oventilation alvéolaire
)
PHYSIOPATHOLOGIE:: TROIS principaux mécanismes
conduisent à l’hypoxémie
(yp
)
– Ce mécanisme est en cause, notamment dans les hypoxémies des
troubles ventilatoires restrictifs
3. Incapacité de la surface alvéolo capillaire d'assurer les
échanges
– Soit altération au niveau de la membrane alvéolo capillaire
(fibroses)
– Soit altération au niveau du lit vasculaire (HTAP primitive ou post-
embolique)
1. Anomalies des rapports ventilation/perfusion (VA/Q)
–C’est le principal mécanisme en cause, notamment dans les
hypoxémies des troubles ventilatoires obstructifs
PHYSIOPATHOLOGIE:: TROIS principaux mécanismes
conduisent à l’hypoxémie
•hypoxémie par effet shunt
•principal mécanisme en cause, notamment dans les
troubles ventilatoires obstructifs
1. Hypoxémie liée à la perturbation des rapports VA/Q
– troubles de la distribution de l'air dans les alvéoles
– dans certains territoires le renouvellement de l ’air est
insuffisant
– l'inhalation d'02pur corrige complètement l'effet shunt car dans
ces conditions l'alvéole même mal ventilée se remplit d'02.
1. Hypoxémie liée à la perturbation des rapports VA/Q
Ôdu Ø des voies
aériennes par
l’inflammation
Effet shunt:BPCO*
Ôde la ventilation
alvéolaire (VA) et
de la pression
partielle en
oxygène (PAO2)
Ô
du contenu
zone relativement normale :
ventilation alvéolaire (VA)
normale et pression partielle
en oxygène (PAO2) normale
Ô
du contenu
en O2
et débit normal
contenu en O2
normal
ÔÔdu
contenu en O2
artère
pulmonaire veine
pulmonaire
* Adapted from:
COPD, Celli B et al, Harcourt Health communication 2001
4040mmHgmmHg
6060mmHgmmHg 100100mmHgmmHg
100100mmHgmmHg
6060mmHgmmHg
4545mmHgmmHg
1. Hypoxémie liée à la perturbation des rapports VA/Q
Ô
Ô
Ô
du
zone relativement normale :
ventilation alvéolaire (VA)
normale et pression partielle
en oxygène (PAO2) normale
obstruction
bronchique
complète
ventilation
alvéolaire (VA) = 0
et pression
partielle en
oxygène PAO2 = 0
shunt vrai (atélectasie)
Ô
Ô
Ô
du
contenu en O2
et débit normal
contenu en O2
normal
ÔÔÔdu
contenu en O2
artère
pulmonaire veine
pulmonaire
4040mmHgmmHg
00mmHgmmHg 100100mmHgmmHg
100100mmHgmmHg
5050mmHgmmHg
4040mmHgmmHg
•shunt vrai intra-pulmonaire: quand dans certains
territoires la ventilation alvéolaire (VA) est nulle
–l’hypoxémie par shunt vrai se rencontre notamment
en cas d’atélectasie
dans les comblements alvéolaires (pneumonie, SDRA)
1. Hypoxémie liée à la perturbation des rapports VA/Q
Scanner injecté : atélectasie (poumon non ventilé)
gardant un certain degré de perfusion par rapport
à l’épanchement pleural
L’épanchement pleural ne prend pas le contraste
– l'inhalation d'02pur ne corrige pas
complètement l'effet shunt car dans
ces conditions l'02n’atteint pas
l'alvéole

12/12/2012
4
AtélectasiesAtélectasies 1. Hypoxémie liée à la perturbation des rapports VA/Q
Ô
Ô
Ô
du
zone relativement normale :
ventilation alvéolaire (VA)
normale et pression partielle
en oxygène (PAO2) normale
shunt vrai (comblement alvéolaire)
ventilation
alvéolaire (VA) = 0
et pression
partielle en
oxygène PAO2 = 0
Ô
Ô
Ô
du
contenu en O2
et débit normal
contenu en O2
normal
ÔÔÔdu
contenu en O2
artère
pulmonaire veine
pulmonaire
4040mmHgmmHg
00mmHgmmHg 100100mmHgmmHg
100100mmHgmmHg
5050mmHgmmHg
4040mmHgmmHg
Comblement alvéolaire : pneumopathieComblement alvéolaire : pneumopathie
cas particulier de l
’
emphysème
•il existe en plus du trouble ventilatoire obstructif une
raréfaction du lit vasculaire
–Ôde la diffusion* alvéolaire de l’O2en raison de la Ôde la
surface d’échanges alvéolo-capillaires
le CO
(beaucoup plus diffusible que l
‘
O
) est normal ou
Ô
1. Hypoxémie liée à la perturbation des rapports VA/Q
–
le CO
2
(beaucoup plus diffusible que l
O
2
) est normal ou
Ô
(hyperventilation du fait de l'hypoxémie)
–la PaO
2est longtemps normale tout au moins au repos, la PaCO2
est Ôet ne s'élève qu’au stade ultime de la maladie
*peut s’évaluer par la mesure du transfert de l’oxyde de carbone (DLCO)
1. Hypoxémie liée à la perturbation des rapports VA/Q
Ôdu Ø des voies
aériennes par Ôdes
forces de rétraction
élastiques
emphysème: Ôde
la ventilation
alvéolaire (VA) et
de la PAO2
destruction des
ca
p
illaires
Ôdu contenu
en O
2
emphysème*
zone relativement normale : Ò
de la ventilation alvéolaire
(VA) et pression partielle en
oxygène (PAO2) normale
p
alvéolaires: Ô
de la perfusion
(Q)
2
et ÔÔdu
débit
contenu en O2
normal et haut
débit
contenu en O2
relativement
normal
artère
pulmonaire veine
pulmonaire
* Adapted from:
COPD, Celli B et al, Harcourt Health communication 2001
4040mmHgmmHg
6060mmHgmmHg 100100mmHgmmHg
100100mmHgmmHg
9090mmHgmmHg
4545mmHgmmHg
1. Anomalies des rapports ventilation/perfusion (VA/Q)
–C’est le principal mécanisme en cause, notamment dans les
hypoxémies des troubles ventilatoires obstructifs
2. Incapacité du soufflet thoracique à assurer une
ntil ti n
suffis nt
(h p ntil ti n
léli )
PHYSIOPATHOLOGIE:: TROIS principaux mécanismes
conduisent à l’hypoxémie
ve
ntil
a
ti
o
n
suffis
a
nt
e
(h
y
p
ove
ntil
a
ti
o
n
a
l
v
é
o
l
a
i
re
)
– Ce mécanisme est en cause, notamment dans les hypoxémies des
troubles ventilatoires restrictifs

12/12/2012
5
2. Hypoxémie liée à l’hypoventilation alvéolaire
•l‘insuffisance respiratoire est homogène
–la Ôde la PaO2s'accompagne d'une Òde la PaCO2
⇒la somme PaO2+ PaCO2est normale (120 à 130 mmHg)
⇒absence d’effet shunt
O2C0202C02
normal hypoventilation
1. Anomalies des rapports ventilation/perfusion (VA/Q)
–C’est le principal mécanisme en cause, notamment dans les
hypoxémies des troubles ventilatoires obstructifs
2. Incapacité du soufflet thoracique à assurer une
ventilation suffisante
(
h
yp
oventilation alvéolaire
)
PHYSIOPATHOLOGIE:: TROIS principaux mécanismes
conduisent à l’hypoxémie
(yp
)
– Ce mécanisme est en cause, notamment dans les hypoxémies des
troubles ventilatoires restrictifs
3. Incapacité de la surface alvéolo capillaire d'assurer les
échanges
– Soit altération au niveau de la membrane alvéolo capillaire
(fibroses)
– Soit altération au niveau du lit vasculaire (HTAP primitive ou post-
embolique)
•surface alvéolo-capillaire : 100 à 150 m2
•soit parce que la membrane alvéolo capillaire est
atteinte (épaissie)
t bl d l diff si n f is nt b x é h n s x
3. Hypoxémie liée à l’incapacité de la surface alvéolo-
capillaire d'assurer les échanges
–
t
rou
bl
e
d
e
l
a
diff
u
si
o
n f
a
is
a
nt b
arrage
au
x é
c
h
a
n
ge
s
gazeu
x
ex : fibrose interstitielle diffuse
•soit parce que le lit vasculaire est réduit
– ex : thrombose chronique des Artères Pulmonaires ou Hyper
Tension Artérielle Pulmonaire (HTAP) primitive
•À l’état normal les échanges d'O2et de CO2au niveau
de la membrane (par simple gradient des pressions) se fait
facilement
⇒au repos l'hématose est totalement faite dans le premier tiers de
la longueur du capillaire, (les 2/3 restant sont utilisés à l'effort).
–le san
g
sé
j
ourne environ 0,75 seconde dans le ca
p
illaire
p
ulmonaire
3. Hypoxémie liée à l’incapacité de la surface alvéolo-
capillaire d'assurer les échanges
gj p p
– en raison de la différence des pressions partielles de l’oxygène
entre le sang veineux (PVO2= 40 mmHg) et l’air alvéolaire ( PAO2=
100 mmHg) la diffusion de l’oxygène est quasiment achevée en
0,25 seconde (PaO2devient sensiblement égale à PAO2)
⇒le temps de diffusion reste suffisant sauf lorsque le temps de
transit se réduit, par …
•À l’état normal les échanges d'O2et de CO2au niveau
de la membrane (par simple gradient des pressions) se fait
facilement
⇒au repos l'hématose est totalement faite dans le premier tiers de
la longueur du capillaire, (les 2/3 restant sont utilisés à l'effort).
–le san
g
sé
j
ourne environ 0,75 seconde dans le ca
p
illaire
p
ulmonaire
3. Hypoxémie liée à l’incapacité de la surface alvéolo-
capillaire d'assurer les échanges
gj p p
– en raison de la différence des pressions partielles de l’oxygène
entre le sang veineux (PVO2= 40 mmHg) et l’air alvéolaire ( PAO2=
100 mmHg) la diffusion de l’oxygène est quasiment achevée en
0,25 seconde (PaO2devient sensiblement égale à PAO2)
⇒le temps de diffusion reste suffisant sauf lorsque le temps de
transit se réduit, par la tachycardie d’exercice par exemple
⇒désaturation à l’effort !
Diffusion Alvéolo-Capillaire
 6
6
 7
7
 8
8
 9
9
1
/
9
100%