insuffisance respiratoire chronique - Conf

ITEM 254
INSUFFISANCE RESPIRATOIRE CHRONIQUE
- Diagnostiquer une insuffisance respiratoire chronique.
- Argumenter l’attitude thérapeutique et planifier le suivi du patient.
- Décrire les principes de la prise en charge au long cours.
Zéros
- PaO2 < 70mmHg
- GdS : hypoventilation
alvéolaire
- Obstructive : BPCO,
asthme, emphysème
- Restrictive :
pneumopathies
interstitielles
- Vasculaire : cœur
pulmonaire chronique
post-embolique, HTAP
primitive
- Arrêt de tabac
- Kinésithérapie
respiratoire
- Réhabilitation
respiratoire
- Oxygénothérapie
longue durée si :
o PaO2 < 55mmHg
o PaO2 < 60mmHg
+ IVD ou
polyglobulie ou
HTAP ou
Hypoxémie
nocturne
Signes ECG d’IVD
- Déviation axiale
droite
- Bloc de branche
droite
- Hypertrophie
auriculaire droite
- Troubles de la
repolarisation en
V1, V2, V3
Hypoventilation
centrale :
- Post-AVC
Pathologies
neuromusculaires
- Lésions spinales
- Myopathies
- SLA
Anomalies de la
paroi thoracique :
- Déformation :
cypho-scoliose
- Obésité morbide
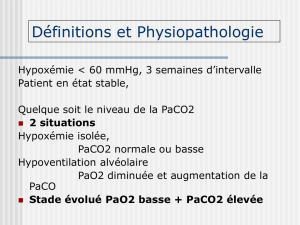
1. Définitions :
Définition - Incapacité de l’appareil respiratoire à assurer l’hématose
- PaO2 < 70mmHg en air ambiant, au repos et à l’état stable
- Contrôle à 2 reprises, à 3 semaines d’intervalle, à l’état stable
IRC grave
- PaO2 < 55mmHg
- Ou PaO2 < 60mmHg avec : Polyglobulie
Ou hypoxémie nocturne
Ou insuffisance ventriculaire droite
Ou HTAP
2. Physiopathologie de l’hypoxémie et de l’hypercapnie :
Effet shunt - Existence de zone perfusée non ventilée : hypoxémie
- Hyperventilation réflexe à l’hypoxie : hypocapnie au début
- Evolution vers l’hypoventilation : hypoxémie + hypercapnie
Atteinte de la
surface
d’échange
- Augmentation de l’épaisseur de la membrane : pneumopathies interstitielles
- Réduction du lit vasculaire : HTAP, emphysème
- Destruction alvéolaire : emphysème
- Hypoxémie d’effort + hypo- ou normocapnie (CO2 plus diffusible)
3. Conséquences physiopathologiques de l’hypoxémie :
Polyglobulie - Sécrétion d’EPO compensatrice de la chute de SpO2
- Hyperviscosité sanguine à risque de thromboses artérielles ou veineuses
Rétention
hydro-sodée - Anomalies de régulation du facteur natriurétique
- Œdèmes importants des régions déclives
HTAP - HTAP pré-capillaire par vasoconstriction hypoxique et remodelage musculaire
Hypercapnie - L’hypercapnie provoque une acidose respiratoire compensée par le rein
4. Diagnostic :
Clinique
Anamnèse
- Antécédents personnels médico-chirurgicaux et familiaux
- Prise de traitement
- Intoxication tabagique
- Signes fonctionnels : Dyspnée : Initialement à l’effort
Evaluation par l’échelle MRC
- Signes associés : expectoration chronique, toux sèche…
Examen
physique
- Général : poids, taille, IMC
- Signe d’hypoxie : cyanose, mesure de la SpO2
- Etiologie : Pathologie obstructive : Distension thoracique
Diminution du murmure vésiculaire
Pathologie restrictive : Râles crépitants des bases
Hippocratisme digital
- Complications : Signes d’insuffisance ventriculaire droite
Rétention hydro-sodée
Signes d’HTAP (éclat du B2, insuffisance tricuspide)
Paraclinique
Positif - Gaz du sang artériel : PaO2 < 70mmHg
Diagnostic
étiologique
- EFR : Trouble ventilatoire : Obstructif : VEMS/CV < 0,7
Restrictif : CPT < 80%
Mesure du transfert de CO : évaluation de la surface d’échange
- Radiographie thoracique
Complications - ECG : signes d’insuffisance ventriculaire droite
- Biologie : NFS : polyglobulie
Ionogramme sanguin : rétention hydro-sodée
- Echographie cardiaque : recherche une HTAP
5. Etiologies de l’insuffisance respiratoire chronique :
Atteinte Etiologies Spirométrie Mécanisme de l’hypoxémie
Echangeur
BPCO
Obstructif - Effet shunt
- Surface d’échange (emphysème)
- Dilatation des bronches
- Mucoviscidose Mixte - Effet shunt
- Pneumopathie interstitielle Restrictif - Surface alvéolo-capillaire
Pompe ou
commande
centrale
- Atteinte anatomique
- Atteinte fonctionnelle
- Hypoventilation centrale
Restrictif
- Hypoventilation alvéolaire
Vascularisation - HTAP Normal - Surface alvéolo-capillaire

6. Prise en charge thérapeutique :
Mesures hygiéno-
diététiques - Sevrage tabagique : arrêt impératif, total et définitif
- Activité sportive régulière
- Prise en charge des facteurs de risque cardio-vasculaire
Etiologique - Traitement de la cause lorsque c’est possible
Vaccinations - Antigrippale annuelle
- Anti-pneumococcique tous les 5 ans
Réhabilitation
respiratoire
- Prise en charge multidisciplinaire :
Optimisation du traitement médicamenteux
Aide à l’arrêt du tabac
Réentrainement à l’exercice
Kinésithérapie respiratoire de drainage bronchique
Prise en charge psychosociale et éducation
Prise en charge nutritionnelle
Oxygénothérapie
longue durée
- Indiquée dans l’IRC grave (cf. ci-dessus)
- Administrée à domicile, aux lunettes nasales
- Au moins 15h par jour (idéalement 24h/24)
- Avec un débit nécessaire pour PaO2 > 60mmHg
Ventilation à
domicile - Indiquée en cas de défaillance de la pompe ventilatoire
- VNI le plus souvent
- Trachéotomie si échec de la VNI
Chirurgie - Transplantation pulmonaire chez les patients sélectionnés
Education - Education du patient
- Conduite à tenir en cas d’urgence
- Respect des mesures hygiéno-diététiques
- Contre-indication des traitements dépresseurs respiratoires
7. Pronostic et risques évolutifs :
- Dans la majorité des cas, processus lent et irréversible
- Risque d’insuffisance respiratoire aiguë de fréquence croissante au cours du temps
- Facteurs de décompensations : Infections respiratoires basses
Dysfonction cardiaque et troubles du rythme
Embolie pulmonaire
Prise de traitements à visée sédative
Traumatisme, pneumothorax, chirurgie…
1
/
2
100%