Concours blanc, dossier 9 Romain Paule

CONCOURS BLANC
6 - 7 Décembre 2014
Session 3
EPREUVE DE DOSSIERS
Dossier N°9
Enoncé
Interne aux urgences ophtalmologiques, vous recevez, de bon matin, Mr P., 71 ans, très angoissé car
« (il) ne distingue plus qu’une vague lumière quand (il) ferme l’œil droit ». En 3 semaines, il a eu 3
épisodes d’amblyopie fugace et transitoire de l’œil gauche, en lisant et en conduisant. Il s’en est
inquiété auprès de son médecin traitant qui lui a conseillé de consulter son ophtalmologue (« mais
son rendez-vous est dans 3 mois ! ») et lui a prescrit un scanner cérébral d’autant qu’il souffre,
depuis 2 mois, de maux de tête inhabituels.
Mr P. a des antécédents de primo-infection tuberculeuse alors qu’il était militaire en affectation
dans les DOM-TOM et d’ulcère gastrique lié à la prise de diclofénac pour une chondrocalcinose
articulaire. Il est traité depuis 10 ans par 1 cp/jour d’aténonolol pour une HTA et 1 cp/jour de
pravastatine 20mg pour une hypercholestéromie.
Il fume un paquet par jour depuis 50 ans et s’inquiète de l’apparition récente d’une toux sèche.
A l’examen ophtalmologique de ce patient fatigué, pesant 72 kg pour 1,79 m (il a perdu 2 – 3 kg) :
les yeux sont blancs et indolores ; les pupilles sont asymétriques et le réflexe photomoteur gauche
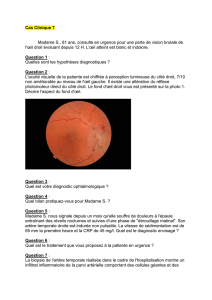
direct diminué ; l’examen du segment antérieur à la lampe à fente est normal ; le fond d’œil note à
gauche un œdème papillaire avec quelques hémorragies en flammèches péri-papillaires.
Question N°1
Quelle(s) étiologie(s) évoquez-vous, compatible(s) avec les éléments dont vous disposez ?
Question N°2
En voyant les douleurs et les difficultés de Mr P. à se lever de son siège et à enfiler sa veste, vous
appelez votre collègue de médecine interne. Quel diagnostic suspectez-vous ? Argumentez.
Question N°3
Quels autres signes recherchez-vous à l’examen clinique en faveur de ce diagnostic ?
Question N°4
Quel examen paraclinique permettrait un diagnostic de certitude ? Qu’en attendriez-vous ?
Question N°5
Quel traitement instaurez-vous dans l’immédiat ?
Question N°6
Rédiger l’(les) ordonnance(s) de sortie.
Alors que votre traitement est débuté́ depuis 3 mois, Mr P. se plaint à nouveau de douleurs des
épaules, à type de brûlure, parfois vives, en « coup de poignard ». L’examen met en évidence des
lésions érythémateuses de l’omoplate et de la base du thorax à droite sur laquelle siège une vésicule.
Question N°7
Quel traitement proposeriez-vous ? Argumentez.
Deux ans plus tard, le patient revient à votre consultation programmée pour l’arrêt du traitement.
Il est de nouveau très fatigué depuis plusieurs semaines. L’examen clinique ne montre pas de signes
de récidive de la maladie. Au bilan réalisé : Hb = 9,7g/dL (VGM 104fl) ; leucocytes = 4 G/L (dont
70% de polynucléaires neutrophiles et 30 % de lymphocytes) ; plaquettes = 119 G/L ; réticulocytes
= 51.000/mm3 ; VS et CRP normales de même que la créatininémie, le bilan hépatique et la TSH.
Question N°8
Quelle est votre principale hypothèse diagnostique ? Justifiez votre réponse.
Question N°9
Quel examen vous permettra de confirmer votre diagnostic ?

CONCOURS BLANC
6 - 7 Décembre 2014
CORRECTION
Q1/
10 points
Névrite optique ischémique antérieure aigüe de l’œil gauche : le plus probable
HTIC : à évoquer systématiquement devant des céphalées et un trouble visuel
NB : Le fond d’œil retrouvant un œdème papillaire élimine :
Une hémorragie intra vitréenne : le FO serait impossible
Une hyalite : on aurait vu des cellules inflammatoires dans le vitré
Une OACR : pas de macula rouge cerise
Une OVCR : pas de nodules, d’hémorragies ou d’atteinte veineuse
Un décollement de rétine : il est éliminé par le fond d’œil.
Une NORB : le FO serait normal
Une toxoplasmose oculaire : pas d’argument à l’anamnèse
Une rétinopathie diabétique : pas d’antécédent de diabète
5
5
Q2/
10 points
Maladie de Horton devant
Le terrain : âge > 60 ans
La baisse unilatérale de l’acuité visuelle évocatrice de NOIAA
Les céphalées
L’AEG avec asthénie et perte de poids
La toux sèche
Le syndrome douloureux rhizomélique (pseudo-polyarthrite rhizomélique)
5
1
NC
1
1
1
1
Q3/
10 points
Il faut rechercher d’autres signes évocateurs de maladie de Horton :
A l’interrogatoire :
Claudication intermittente douloureuse de la mâchoire
Douleurs temporales nocturnes et hyperesthésie du cuir chevelu (signe du
peigne)
A l’examen clinique :
Artère temporale indurée, inflammatoire, saillante, sensible à la palpation avec
diminution ou abolition du pouls
Palpation et auscultation des artères périphériques (carotides, sous-clavières, )
3
2
3
2
Q4/
10 points
Biopsie de l’artère temporale gauche (orientée par l’atteinte visuelle)
A la recherche d’une vascularite des gros vaisseaux :
Fragmentation de la limitante élastique interne
Destruction des fibres musculaires lisses de la média
Infiltrat inflammatoire polymorphe à prédominance de cellules mononucléées et
granulome à cellules géantes multinucléées (artérite giganto-cellulaire)
Fibrose adventitielle
Thrombose intimale (diminution voire occlusion de la lumière du vaisseau)
Mais la normalité de l’examen n’exclut pas le diagnostic car l’atteinte est
segmentaire (il faut prélever un segment d’au moins 2.5 cm)
3 + 1
1
1
2
2
Q5/
10 points
Urgence (risque de cécité définitive par bilatéralisation : atteinte irréversible)
Hospitalisation
Corticothérapie IV : bolus de méthylprednisolone
500 mg à 1g, 3 jours de suite
après réalisation d’un ECG et d’un ionogramme plasmatique avec kaliémie
3 PMZ
3 PMZ
1 + 1

CONCOURS BLANC
6 - 7 Décembre 2014
Traitement antithrombotique (« équipe-dépendant ») :
Héparinothérapie préventive pour certains (non validée dans cette indication).
Traitement antiagrégant plaquettaire d’emblée pour d’autres.
2
Q6/
25 points
Prednisone orale à forte dose en relais des bolus : 0,7 à 1 mg/kg/jour
Après bilan préthérapeutique : ionogramme (dont kaliémie) ; glycémie ; bilan
lipidique ; bilan hépatique (sérologies VHB-VHC)
Après radiographie pulmonaire ; Quantiféron ; BK au moindre doute.
Mesures hygiéno-diététiques d’accompagnement :
Régime contrôlé en sel (HTA)
Régime riche en potassium (ou supplémentation potassique)
Régime pauvre en sucres rapide et en graisses, riche en protéines
Prévention de l’ostéoporose cortico-induite :
Apports suffisants en calcium (ou supplémentation calcique)
Supplémentation en vitamine D
Traitement par un bisphosphonate per os ou IV débuté pour une durée de 2 ans
(Corticothérapie > 7,5 mg/jour et > 3 mois - Cf Recommandations récentes)
Dose minimale efficace de corticoïdes
Prévention du risque de chute (activité physique régulière, correction visuelle)
Correction des facteurs de risques cardio-vasculaires
Arrêt du tabac
Contrôle de l’HTA et de l’hypercholestérolémie
Prévention des infections :
Déparasitage par Ivermectine (militaire ayant séjourné aux Antilles)
Mise à jour des vaccinations
Protection gastrique par IPP : antécédent d’ulcère + association à l’aspirine
ALD 30
3 PMZ
1
1
1
PMZ
1
1
3
NC
1
2
2
2 PMZ
2
Ordonnance du bilan biologique de suivi :
NFS-plaquettes, VS, CRP
Ionogramme dont kaliémie (à préciser en toutes lettres), urée-créatinine
Glycémie à jeun ; bilan lipidique à 6 mois
Ordonnance d’examen ostéodensitométrique (remboursé dans cette indication)
2
2
1
Q7/
10 points
Hospitalisation
Traitement par aciclovir intraveineux (10mg/kg toutes les 8h) devant :
Zona multimétamérique
Patient âgé et immunodéprimé
Traitement antalgique orienté sur les douleurs neuropathiques en prévention des
douleurs post-zostériennes :
Traitement antalgique adapté à l’EVA : tramadol ou opioïde
Gabapentine (Neurontin®) ou prégabaline (Lyrica®)
Traitement antidépresseur tricyclique : amitryptiline (Laroxyl®)
3 (PMZ)
2
2
1
1
1
Q8/
10 points
Myélodysplasie devant
Anémie arégénérative associée à une macrocytose, une thrombopénie et une
leucopénie (pancytopénie)
Sans cause secondaire retrouvée : pas d’hypothyroïdie, d’insuffisance rénale
chronique ou d’insuffisance hépato-cellulaire
Autres diagnostics (carence en vitamine B12 et leucémie aiguë) peu probables
5
2
2
1

CONCOURS BLANC
6 - 7 Décembre 2014
Q9/
5 points
Myélogramme
à la recherche d’une moelle riche avec anomalies morphologiques des éléments
nucléés : dysérythropoïèse +++ ; dysgranulopoïèse ; dysmégacaryocytopoïèse
5
Références programme de l’ENC
56. Ostéoporose.
112. Réaction inflammatoire : Aspects biologiques et cliniques. Conduite à tenir.
119. Maladie de Horton et Pseudo-polyarthrite rhizomélique.
161. Dysmyélopoïèse.
174. Prescription et surveillance des anti-inflammatoires stéroïdiens et non stéroïdiens.
179. Prescription d’un régime diététique.
187. Anomalie de la vision d’apparition brutale.
188. Céphalée aiguë et chronique.
293. Altération de la fonction visuelle.
309. Electrocardiogramme : indications et interprétations.
316. Hémogramme : indications et interprétations.
336. Toux chez l’enfant et chez l’adulte (avec le traitement).

CONCOURS BLANC
6 - 7 Décembre 2014
Définition :
• MH = Vascularite systémique primitive, panartérite artères grand + moyen calibre (carotide externe
+++)
• PPR = Arthromyalges proximales (ceintures scapulaires + pelviennes) = doit faire rechercher MH
+++
Epidémiologie :
• MH = vascularite la plus fréquente après 50 ans (prévalence 1-6/1000)
• Femme +++, > 50 ans
• PPR non traitée = évolutions vers MH (20-40% des cas)
Diagnostic positif :
• Clinique :
PPRh :
AEG + fièvre
Arthromyalgies inflammatoires (bilatérales, symétriques, rhizomélique = ceintures
scapulaires + pelviennes)
Enraidissement matinal
Bursite sous-acromio-deltoïdienne
Ténosynovites
Arthrites périphériques
Maladie de Horton :
AEG + fièvre
Signes vasculaires crâniens
Céphalées
Claudication langue+mâchoire
Hyperesthésie cuir chevelu (signe du peigne)
Douleur trajet artères temporales, indurées + saillantes
Abolition pouls
Signes vasculaires oculaires
BAV, flou, diplopie, amaurose, CMT, hallucinations
FO = OACR - NOIA (oedème, flou, pâleur papille, nodules cotonneux,
hémorragies)
Paraclinique :
‣ Biologie :
- Syndrome inflammatoire (VS +++)
- Cytolyse hpatique + PA/GGT (cholestase anictrique) (20-30% cas)
- Ac APL (20-30% cas)
‣ Biopsie artère temporale : (non indispensable, pas devant PPRh isolée typique)
- = Panartérite segmentaire et focale
- Granulome
- Infiltrat inflammatoire lymphocytes, histiocytes, PNN, plasmocytes des tuniques
artérielles
- Destruction cellules musculaires média
- Destruction limitante élastique interne
- Epaississement fibreux intima
Diagnostics différentiels :
• PR
• CCA
• Néoplasie
• Si VS normale = myalgies au traitement, hypothyroïdie, tendinopathies, ostéomalacie
Evolution / Complications :
• Evolution favorable sous traitement (test thérapeutique = diminution douleur en 72h)
• Normalisation VS 3-4 semaines (marqueur suvi)
FMC 119
MALADIE DE HORTON - PPR
 6
6
1
/
6
100%