télécharger - Réseau ROPE

st
DANS LES AFFECTION CANCÉREUSES
Réseau Ville-Hôpital de Cancérologie du Val-de-Marne Ouest
Dyspnée
Novembre 2004
revu en janvier 2006
Avec le soutien
de la Ligue contre
le cancer
du Val-de-Marne
COUV DYSPNEE BAG 23/06/06 17:29 Page 2

Dyspnée
TABLE DES MATIERES
DEFINITIONS 1
PATHOPHYSIOLOGIE 3
MESURE DE LA DYSPNEE 4
DYSPNEE DANS LE CANCER 5
ETIOLOGIE (CANCER BRONCHIQUE) 6
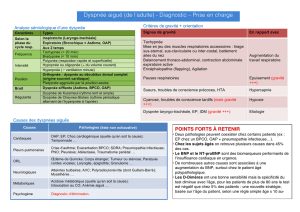
DIAGNOSTIC CLINIQUE 7
DIAGNOSTIC DIFFERENTIEL 8
EXAMENS COMPLEMENTAIRES 9
ETIOLOGIE (DANS LE CANCER) 10
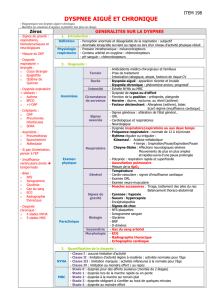
TRAITEMENT SYMPTOMATIQUE 14
DYSPNEE DE FIN DE VIE 20
PRISE EN CHARGE DE LA DYSPNEE
NON MEDICAENTEUSE EN FIN DE VIE 23
CONCLUSIONS 24
REFERENCES 25
NOTES 26
Réseau Ville-Hôpital de Cancérologie du Val-de-Marne Ouest
Dyspnée
Réseau Ville-Hôpital de Cancérologie
du Val-de-Marne Ouest
•Onco 94 Ouest
CHSP – 24 rue Albert Thuret
94 669 Chevilly-Larue Cedex
Tél : 01 46 63 00 33 Fax : 01 46 63 19 28
email : [email protected]
Site internet : www.onco94.org
Association Loi 1901
n° SIRET : 443 872 411 00014 – n° APE : 913 E
Dr Pierre Ruffié • Oncologue thoracique
•
IGR • Villejuif
Dr Olivier Bismuth • Médecin généraliste • Thiais
M. Laurent Cenard • Coordonnateur Onco 94 Ouest • Chevilly-Larue
M. François Creachcadec • Infirmier libéral • Champigny-sur-Marne
Dr Alain Felix • Médecin généraliste • Vitry-sur-Seine
Mme Monyque-Marie Lecouteur • Infirmière libérale • Le Plessis-Robinson
Dr Bernard Legouy • Médecin généraliste • Arcueil
Dr Ali Mansouri • Médecin généraliste • Villejuif
Dr Philippe Marian • Médecin généraliste • Arcueil
M. John Pinte • Infirmier libéral • Vitry-sur-Seine
Mme Béatrice Shaeffer • Infirmière libérale • Creteil
RELECTURE
Dr Joël Guygey • Pneumologue •IGR • Villejuif
Dr Sylvain Pouchet • Soins palliatifs • Paul Brousse • Villejuif
MEMBRES DU GROUPE DE TRAVAIL
GROUPE DE TRAVAIL ANIME PAR
COUV DYSPNEE BAG 23/06/06 17:29 Page 3

Dyspnée
1
Les symptômes respiratoires dans le cancer
• La dyspnée essentiellement
La dyspnée dans le cancer
•Cas particuliers : - Le cancer bronchique
- La dyspnée de fin de vie
En fonction du mécanisme étiologique
• Syndrome de compression cave supérieur
• Obstruction Bronchique
•Lymphangite carcinomateuse
•Epanchement pleural
•Epanchement péricardique
En fonction du traitement
• Place de la corticothérapie
•Oxygénothérapie
• Place des aérosols
• Kinésithérapie
•Dyspnée de fin de vie (hors situation de sédation pour détresse en phase terminale)
Perception consciente d'une gêne respiratoire
Sensation subjective de manque d'air
Le souffle est toujours lié à l'expression de la vie :
« Rendre le dernier souffle », « Perdre son souffle », « Avoir le souffle court » …
Sensation désagréable, inconfortable et anxiogène
Expérience sensorielle et émotionnelle désagréable ou décrite comme
telle, associée à un dommage fonctionnel réel ou virtuel
Phénomène complexe :
Triple dimension médico-psycho-sociale : prendre en compte le vécu du
malade (par rapport à l’autonomie) et la difficulté d’adaptation de la
famille
Détresse respiratoire
Dyspnée = souffle
Définition du cadre
DEFINITIONS
BOOK DYSPNEE BAG 22/12/06 13:18 Page 1

Aiguë, paroxystique (quelques heures), sub-aiguë (quelques jours - semaines)
ou chronique (lentement progressive - mois).
Agonique ou asphyxique foudroyante (fin de vie)
Tachypnée : augmentation du rythme respiratoire (fièvre)
Hyperpnée : augmentation de la ventilation (acidose métabolique)
Hyperventilation : augmentation du rythme respiratoire d'origine
psychologique (spasmophilie) induit une alcalose + hypocapnie, aggravée
par l'anxiété
Ne pas confondre
Selon circonstances de survenue
Dyspnée
DEFINITIONS
2
BOOK DYSPNEE BAG 22/12/06 13:18 Page 2

PATHOPHYSIOLOGIE
Cortex
Cérébral
Poumons
(alvéoles + muscles lisses
bronches)
Muscles respiratoires
(intercostaux
diaphragme)
Centre
medullaire respiratoire
MR
CR
CR
Anxiété Hyperventilation
P O2PCO
2
Chemorecepteurs Mecanorecepteurs
ASCITE
Malnutrition
(fatigue du muscle diaphragmique)
Anemie - Acidose
Sensation de dyspnée
CR : Chemorecepteurs
MR : Mécanorecepteurs
Dyspnée
3
BOOK DYSPNEE BAG 22/12/06 13:18 Page 3
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%