Vertiges - ShoutWiki

Vertiges
E. Vitte
Le vertige est une illusion sensorielle de rotation de la scène visuelle alors que le trouble de l’équilibre se
manifeste par des sensations ébrieuses ou encore par l’impression de tituber. Il est important de
caractériser ce trouble par un interrogatoire précis et un examen clinique avec étude des paires
crâniennes, au terme desquels il est souvent possible de porter un diagnostic. Les atteintes de l’oreille
interne induisent en général des vertiges rotatoires et peuvent être accompagnées de signes auditifs.
Toutefois, certains accidents vasculaires de la fosse postérieure peuvent débuter par un vertige, d’où la
nécessité de rechercher systématiquement les facteurs de risque vasculaires.
© 2009 Elsevier Masson SAS. Tous droits réservés.
Mots clés : Vertige ; Trouble de l’équilibre ; Nystagmus ; Examen cochléovestibulaire
Plan
¶Introduction 1
¶Conduite à tenir 1
Interrogatoire 1
Examen clinique 1
Explorations fonctionnelles de l’appareil cochléovestibulaire 2
¶Diagnostic étiologique 2
Causes périphériques 2
Troubles de l’équilibre du sujet âgé 3
Migraines 3
Causes métaboliques 3
Causes centrales 3
¶Conclusion 4
■Introduction
Le vertige est l’un des motifs les plus fréquents de consulta-
tion chez le médecin généraliste. Si les patients consultent pour
des vertiges, le médecin doit distinguer, par un interrogatoire
bien conduit, le vertige du trouble de l’équilibre. Le vertige est
une illusion sensorielle de rotation de la scène visuelle et il est
le plus souvent dû à une lésion de l’oreille interne. Le trouble
de l’équilibre se manifeste par une impression d’ivresse, d’être
instable, de marcher en titubant ou sur un sol inégal et évoque
une atteinte des voies centrales de l’équilibre. À la fin de cet
interrogatoire long et minutieux, on peut souvent porter un
diagnostic précis.
L’équilibre est une fonction impliquant trois types d’infor-
mations : vestibulaires (envoyées par les récepteurs de l’oreille
interne, crêtes ampullaires et macules otolithiques), visuelles
(avec les voies visuelles et l’oculomotricité) et sensitives
(propriocepteurs articulaires et extérocepteurs de la sole
plantaire).
Si les informations arrivant aux centres sont concordantes, le
sujet n’a pas conscience de son équilibre, ce qui correspond à
la plupart des situations de la vie courante.
Si les informations sont discordantes, le sujet est dans un état
de « conflit sensoriel » ; c’est le cas, par exemple, du mal des
transports.
Si l’une des informations fait défaut comme dans le cas d’une
atteinte aiguë de l’oreille interne, le patient va ressentir un
vertige. Puis, le patient va « compenser » ce déficit. Si la
compensation est parfaite, le sujet n’a plus de trouble de
l’équilibre sauf en cas de situation extrême.
Cette physiologie explique qu’un vertige est le plus souvent
périphérique (oreille interne) et qu’un trouble de l’équilibre peut
être dû soit à un conflit sensoriel, soit à une non-utilisation
d’un capteur (vieillissement), soit encore à une atteinte centrale.
■Conduite à tenir
Interrogatoire
L’interrogatoire est une étape fondamentale du diagnostic. Il
doit préciser : les caractéristiques du symptôme (cela tourne ou
pas) ; ses circonstances d’apparition (dans une position détermi-
née, quelle que soit la position ; après un traumatisme, une
infection, une chirurgie de l’oreille, la prise de médicaments ou
de drogues) ; sa durée (secondes, minutes ou heures), son
évolution (vertige unique ou survenant par crises) ainsi que les
signes d’accompagnement (otologiques : surdité et/ou acouphè-
nes ; neurovégétatifs : nausées, vomissements ou encore neuro-
logiques : atteinte d’un autre nerf crânien, faiblesse d’un
membre, paresthésies). Enfin, on note les antécédents du
patient (otologiques, traumatiques : crâne ou cou), ses maladies
intercurrentes, ses facteurs de risque vasculaires et surtout ses
traitements (il faut exiger toutes les ordonnances).
Examen clinique
Paires crâniennes
On pratique l’examen de toutes les paires crâniennes : nerfs
III, IV et VI impliqués dans l’oculomotricité (le patient a la tête
¶6-0430
1Traité de Médecine Akos
þÿDocument téléchargé de ClinicalKey.fr par HFR hopital fribourgeois freiburger spital octobre 29, 2016.
Pour un usage personnel seulement. Aucune autre utilisation n´est autorisée. Copyright ©2016. Elsevier Inc. Tous droits réservés.

maintenue par l’examinateur et doit suivre son doigt ; attention,
on doit toujours voir en entier l’iris du patient dans le regard
latéral) ; nerfs V et VII (sensibilité et motricité de la face) ; nerfs
IX et X (réflexe nauséeux et contraction du voile du palais), nerf
XII (protraction de la langue) et nerf XI (en demandant au
patient de tourner la tête et de hausser les épaules).
Recherche de signes vestibulaires :
nystagmus et déviations segmentaires
Le nystagmus est un mouvement des yeux composé d’une
phase lente (réflexe vestibulo-oculaire) et d’une phase rapide
(saccade de retour) qui détermine le sens du nystagmus. Si la
phase rapide est dirigée vers la droite du patient, on dit que le
nystagmus « bat » à droite. Le nystagmus doit être recherché
avec fixation (lors de l’examen de l’oculomotricité) et sans
fixation en utilisant des lunettes de type « Bartels » ou « Fren-
zel » (inhibant la fixation oculaire) ou mieux des lunettes vidéo
(le patient est alors dans le noir).
Le nystagmus est dit « spontané » quand il apparaît dans le
regard direct. Le nystagmus positionnel est recherché en
demandant au patient de s’asseoir face à l’examinateur ; puis, de
se coucher sur un côté, de se redresser et enfin de se coucher
sur le côté opposé. En cas de vertige positionnel paroxystique
bénin, le nystagmus n’apparaît que d’un côté (celui du vertige),
bat vers l’oreille la plus basse et s’inverse lors du retour à
l’orthostatisme. Il n’est pas utile de faire pendre la tête du
patient en dehors de la table d’examen comme dans la manœu-
vre de Dix et Hallpike.
Les déviations segmentaires impliquent la déviation des
index, le signe de Romberg ou encore la marche en « étoile ».
En pratique, on demande au patient de se tenir debout, les yeux
fermés et les bras tendus vers l’avant comme s’il voulait attraper
l’examinateur.
Lors d’une atteinte périphérique, le syndrome vestibulaire est
dit « harmonieux » car la phase lente du nystagmus et les
déviations segmentaires ont lieu dans le même sens et du côté
de la lésion. Lors d’une atteinte centrale, le syndrome vestibu-
laire est dit « dysharmonieux ».
Recherche de signes cérébelleux
On recherche une dysmétrie et une adiadococinésie et au
moindre doute, on pratique un examen neurologique.
Tension artérielle
La tension artérielle est prise aux deux bras, après repos en
position assise et en demandant au patient de se lever rapide-
ment (recherche d’hypotension orthostatique).
Au terme de cet examen, plusieurs explorations fonctionnel-
les de l’appareil cochléovestibulaire sont réalisées (Tableau 1).
Explorations fonctionnelles de l’appareil
cochléovestibulaire
• Examen audiométrique tonal (mesure du seuil auditif en
conduction aérienne et osseuse), vocal (mesure de la compré-
hension du patient) et impédancemétrie (mesure de la
compliance du tympan et du réflexe stapédien).
• Examen vestibulaire calorique : après avoir vérifié l’état des
tympans (il ne doit pas y avoir de perforation), on introduit
de l’eau chaude (44 °C) et de l’eau froide (30 °C) dans le méat
acoustique externe du patient et l’on analyse les nystagmus
produits. L’eau chaude stimule et l’eau froide inhibe le
vestibule. Les résultats sont reportés sur le diagramme du
professeur Freyss. Un vestibule « malade » donne moins de
réponses qu’un vestibule « sain », c’est l’hypovalence vestibu-
laire.
• Potentiels évoqués auditifs précoces : ils mesurent le seuil
auditif objectif et confirment le caractère endocochléaire
(atteinte de l’oreille interne) ou rétrocochléaire (atteinte des
voies centrales) d’une surdité de perception (Fig. 1).
■Diagnostic étiologique
Causes périphériques
Vertige positionnel paroxystique bénin
C’est l’une des premières causes de vertige se manifestant le
plus souvent le matin au réveil. Le patient en se retournant
dans son lit ressent un violent vertige durant quelques secon-
des. Ce vertige disparaît s’il ne bouge pas la tête et réapparaît
dès qu’il reprend la position déclenchante. Il peut être accom-
pagné de nausées, voire de vomissements. L’interrogatoire est
caractéristique et l’examen clinique est normal ainsi que les
explorations fonctionnelles. Seule la manœuvre consistant à
coucher le patient sur le côté de son vertige induit un nystag-
mus qui s’inverse au retour à l’orthostatisme. Si et uniquement
si ces critères sont respectés, on peut parler de vertige position-
nel paroxystique bénin et effectuer une manœuvre libératoire
(Sémont ou Epley).
Névrite vestibulaire
C’est une perte brutale de la fonction vestibulaire, le plus
souvent d’origine virale, entraînant un grand vertige rotatoire
pouvant empêcher le patient de se lever. Ce vertige est isolé,
sans signe auditif ni neurologique mais est accompagné de
signes neurovégétatifs tels que nausées et vomissements. À
l’examen, le patient présente un violent nystagmus spontané
battant du côté opposé à sa lésion et inhibé ou fortement
diminué par la fixation. Une IRM cérébrale est systématique-
ment demandée, surtout en présence de facteurs de risque
vasculaires. Il faut soulager le patient avec des antivertigineux
par voie veineuse et le lever le plus rapidement possible pour
favoriser sa compensation. Il peut aussi bénéficier de séances de
rééducation vestibulaire.
Maladie de « Ménière »
La crise de « Ménière » se caractérise par une triade compre-
nant une surdité avec acouphènes et/ou sensation d’oreille
pleine associée à des vertiges vrais. Entre les crises, le patient
peut être asymptomatique ou parfois instable. Au cours de
l’évolution de la maladie, le patient devient de plus en plus
sourd et peut présenter des acouphènes. Enfin, la maladie peut
atteindre l’autre oreille ; toutefois, c’est une maladie rare ne
touchant que 10 % des patients consultant pour vertige. Le
Tableau 1.
Signes et symptômes d’un syndrome vestibulaire périphérique ou central.
Signes
et symptômes
Syndrome vestibulaire
périphérique
Syndrome
vestibulaire central
Nystagmus Horizontorotatoire,
unidirectionnel
Inhibé par la fixation
Vertical, horizontal,
multidirectionnel
Non inhibé
par la fixation
Signes
d’accompagnement
Végétatifs
Cochléaires
Végétatifs
Neurologiques
Syndrome harmonieux Syndrome
non harmonieux
“Point fort
Après ces différents examens, il est possible de classer les
symptômes des patients en « périphériques » du ressort
de l’ORL et en « centraux » du ressort du neurologue.
Devant une atteinte cochléovestibulaire unilatérale et
surtout si elle est rétrocochléaire, une imagerie par
résonance magnétique (IRM) cérébrale avec injection de
gadolinium est demandée.
.
.
.
.
6-0430
¶
Vertiges
2Traité de Médecine Akos
þÿDocument téléchargé de ClinicalKey.fr par HFR hopital fribourgeois freiburger spital octobre 29, 2016.
Pour un usage personnel seulement. Aucune autre utilisation n´est autorisée. Copyright ©2016. Elsevier Inc. Tous droits réservés.

diagnostic est facile et se caractérise par une atteinte cochléo-
vestibulaire unilatérale endocochléaire. Le traitement associe
celui de la crise et un traitement de fond (antivertigineux,
régime peu salé, rééducation vestibulaire). Si la maladie est trop
invalidante, il faut recourir à la gentamicine en intratympani-
que ou encore à la neurotomie vestibulaire.
Causes purement otologiques
Otospongiose
Maladie génétique se caractérisant par une surdité à tympan
normal, elle peut donner des troubles de l’équilibre et des
acouphènes, rarement des vertiges vrais. Le traitement est
chirurgical.
Fractures du rocher
Elles peuvent entraîner une atteinte cochléaire et une atteinte
vestibulaire associées à une paralysie faciale. La tomodensito-
métrie (TDM) des rochers en coupes millimétriques montre la
fracture. Le traitement est symptomatique, sauf pour l’atteinte
faciale qui peut nécessiter une intervention chirurgicale.
Labyrinthites
L’inflammation ou l’atteinte infectieuse du labyrinthe peut
survenir au cours d’une otite aiguë ou chronique, notamment
cholestéatomateuse, et donner des vertiges et/ou des troubles de
l’équilibre. Ceci impose d’une part une TDM des rochers et
d’autre part un traitement médical urgent. Le traitement du
cholestéatome est chirurgical.
Causes toxiques
Il faut toujours penser aux atteintes toxiques dues aux
aminoglycosides qui donnent une aréflexie vestibulaire bilaté-
rale et dont le seul traitement est la rééducation vestibulaire.
Petites tumeurs de l’angle pontocérébelleux
Les neurinomes stade I ou II et les méningiomes se manifes-
tent le plus souvent par des troubles de l’équilibre associés à
une surdité et à des acouphènes. Il est donc important de
demander systématiquement une IRM avec injection de gadoli-
nium devant une surdité de perception unilatérale, un
acouphène unilatéral ou encore une atteinte vestibulaire
unilatérale.
Troubles de l’équilibre du sujet âgé
Ils sont souvent plurifactoriels mais il faut penser à l’« omis-
sion vestibulaire ». Il s’agit d’un patient qui se plaint de troubles
de l’équilibre surtout dans les situations où sa vue est perturbée.
Il n’a pas d’atteinte vestibulaire mais il ne se sert plus de ses
informations vestibulaires. Le traitement reste la rééducation
vestibulaire.
Migraines
Les migraines avec « aura » ou migraines accompagnées
peuvent s’associer à des troubles de l’équilibre et/ou à des
vertiges de position qu’il ne faut pas confondre avec un vertige
paroxystique positionnel bénin. La céphalée est souvent
postérieure de type nucalgie. Il s’agit d’un diagnostic d’élimina-
tion et le traitement est celui de la migraine (en évitant les
tryptans) mais en y associant des antivertigineux.
Causes métaboliques
Le diabète, l’hypertension artérielle peuvent donner des
troubles de l’équilibre, plus rarement des vertiges.
Causes centrales
Accidents vasculaires
Ce sont des urgences qui peuvent commencer par un vertige
et/ou un trouble de l’équilibre d’où l’importance d’un bon
examen clinique et de la prise de tension artérielle. Dans les
premières heures, seule l’IRM cérébrale avec séquence de diffusion
peut faire le diagnostic, la TDM est inutile et surtout sa normalité
n’élimine pas un accident vasculaire cérébral.
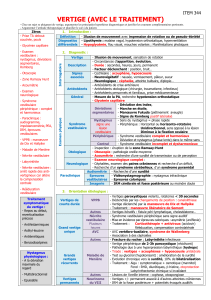
Vertige et/ou
trouble de l'équilibre
Interrogatoire
Examen clinique
Examen cochléovestibulaire
Signes neurologiques
Syndrome vestibulaire dysharmonieux Syndrome vestibulaire harmonieux
Avis neurologique Examen cochléovestibulaire
Endocochléaire Rétrocochléaire Normal
Signes cochléaires Pas de
signes cochléaires IRM VPPB
Maladie de Ménière Névrite
Figure 1. Arbre décisionnel. Stratégie diagnostique devant un vertige et/ou un trouble de l’équilibre. IRM : imagerie par résonance magnétique ; VPPB :
vertige paroxystique positionnel bénin.
Vertiges
¶
6-0430
3Traité de Médecine Akos
þÿDocument téléchargé de ClinicalKey.fr par HFR hopital fribourgeois freiburger spital octobre 29, 2016.
Pour un usage personnel seulement. Aucune autre utilisation n´est autorisée. Copyright ©2016. Elsevier Inc. Tous droits réservés.

Sclérose en plaques
Elle peut débuter par un trouble de l’équilibre mais le
syndrome vestibulaire est souvent dysharmonieux et là encore
l’IRM contribue au diagnostic.
Hydrocéphalie
L’hydrocéphalie peut donner des troubles de l’équilibre. Il
s’agit le plus souvent d’un sujet âgé avec des troubles cognitifs
mais les troubles de l’équilibre ne sont pas d’origine vestibulaire.
Causes rares
Parmi les causes plus rares, citons la neurosarcoïdose, le
neuro-Behçet et les atteintes héréditaires et dégénératives.
■Conclusion
Si un vertige vrai évoque une atteinte périphérique :
• le diagnostic de vertige positionnel paroxystique bénin ne
peut être porté que s’il remplit les caractéristiques données et
il ne faut pas faire de manœuvre si le nystagmus ne s’inverse
pas au retour à l’orthostatisme ;
• le diagnostic de névrite vestibulaire implique une atteinte
vestibulaire isolée avec un syndrome vestibulaire harmonieux
et si le patient présente des facteurs de risque vasculaires, il
faut avant tout éliminer un accident vasculaire cérébral ;
• le diagnostic de maladie de « Ménière » est rare et il faut, au
cours de l’évolution, vérifier la fosse postérieure du patient
par une IRM.
Pour en savoir plus
Brandt T. Vertigo: its multisensory syndromes. London: Springer-Verlag;
1999.
ChaysA, FlorantA, Ulmer E. Les vertiges. Paris: Masson; 2004.
SauvageJP,ChaysA,GentineA.Vertigespositionnels.RapportdelaSociété
française d’ORL et de chirurgie de la face et du cou. Paris: L’Euro-
péenne d’Édition; 2007.
Sémont A, Freyss G, Vitte E. Curing the BPPV with a liberatory maneuver.
Adv Otorhinolaryngol 1988;42:290-3.
Tran Ba Huy P, de Waele C. Les vertiges et le praticien. Paris: John Libbey
Eurotext; 1996.
E. Vitte, Maître de conférences des Universités, praticien hospitalier ([email protected]).
Service d’oto-rhino-laryngologie et de chirurgie cervicofaciale du professeur Lamas, Hôpital Pitié-Salpêtrière, 52, boulevard de l’Hôpital, 75013 Paris, France.
Toute référence à cet article doit porter la mention : Vitte E. Vertiges. EMC (Elsevier Masson SAS, Paris), Traité de Médecine Akos, 6-0430, 2009.
“Point fort
Si un vertige vrai est le plus souvent dû à une atteinte
périphérique, un accident vasculaire tel qu’un syndrome
de Wallenberg ou touchant le cervelet peut débuter par
un grand vertige évoquant une névrite vestibulaire ; de
même une dissection vertébrale peut se manifester par un
vertige pouvant faire évoquer un VPPB.
Disponibles sur www.em-consulte.com
Arbres
décisionnelsIconographies
supplémentairesVidéos/
AnimationsDocuments
légauxInformation
au patient Informations
supplémentairesAuto-
évaluations
.
6-0430
¶
Vertiges
4Traité de Médecine Akos
þÿDocument téléchargé de ClinicalKey.fr par HFR hopital fribourgeois freiburger spital octobre 29, 2016.
Pour un usage personnel seulement. Aucune autre utilisation n´est autorisée. Copyright ©2016. Elsevier Inc. Tous droits réservés.
1
/
4
100%