D-pénicillamine et trouble de l odorat - A propos d une

CAS CLINIQUE
14
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no254 - juin 2000
L
es troubles de l’odorat connaissent actuellement un
regain d’intérêt dans la communauté scientifique,
notamment en ORL. Les étiologies des troubles de
l’odorat sont multiples et éminemment variables sur le plan pro-
nostique et évolutif, allant d’une simple infection nasosinusienne
ou grippale à une pathologie dégénérative (maladie d’Alzheimer)
ou tumorale du système nerveux central.
Comme pour le reste des structures ou appareils de l’organisme,
les voies olfactives peuvent être le siège d’un dysfonctionnement
(dysosmie) secondaire à l’action toxique médicamenteuse. Cer-
taines molécules sont connuespour leur effet inhibiteur sur l’odo-
rat, d’autres sont des toxiques potentielsou hypothétiqueset beau-
coup restent certainement méconnues. C’est dire l’importance
des activités des centres de pharmacovigilance, véritables réfé-
rences pour toute recherche en toxicologie clinique.
OBSERVATION CLINIQUE
Le patient M. A.S., âgé de 50 ans, consulte pour des troubles de
l’odorat évoluant depuis six mois.
Notre patient, chauffeur de profession, rapporte l’installation
progressive d’une hyposmie isolée en dehors de toute circons-
tance notable : infection grippale, traumatisme ou chirurgie
nasosinusienne. Ce trouble a évolué vers une anosmie totale sans
dysgueusie.
L’anamnèse ne retrouve aucun antécédent médical ou chirurgi-
cal ORL. Toutefois, le patient est connu et suivi depuis quatre
ans pour une polyarthrite rhumatoïde, non invalidante et bien
contrôlée (sur le plan fonctionnel) par le traitement médical :
D-pénicillamine deux comprimés (600 mg) par jour pendant trois
mois, puis un comprimé (300 mg) depuis cinq mois.
L’examen endonasal à l’optique rigide note l’absence d’obstacle
mécanique, avec des méats moyens libres et propres. L’explora-
tion primaire de l’olfaction (test flacon d’eau neutre et eau de
rose) confirme cette anosmie.
L’examen tomodensitométrique du massif facial et de l’étage
antérieur de la base du crâne est normal : cavités sinusiennes bien
aérées et absence de néoformation tumorale.
Le bilan biologique (glycémie et fonction rénale) est normal. La
vitesse de sédimentation est de 10/15 mm.
Au terme de notre examen et devant la négativité de ce bilan,
nous évoquons le diagnostic d’anosmie médicamenteuse à la
D-pénicillamine et proposons au rhumatologue l’interruption (test
thérapeutique) de cet anti-inflammatoire. Après trois mois de
sevrage thérapeutique, le patient signale une récupération par-
tielle de l’odorat.
COMMENTAIRES
Les troubles de l’odorat induits par une prise médicamenteuse
sont peu fréquents et représentent pour Deems 2 % des motifs de
consultations (1).
Cela pose de façon globale le problème de la pathologie iatro-
gène toximédicamenteuse sur l’organisme et de ses difficultés :
reconnaissance-imputabilité/reproductibilité. Bonfils rapporte,
en 1999, dans une enquête auprès des centres régionaux de
pharmacovigilance français, 68 complications olfactives sur
150 000 dossiers d’accidents thérapeutiques, soit 0,05 % des dos-
siers (2). Sur ces 68 cas, 35 concernaient des troubles isolés de
l’odorat, contre 33 cumulant des troubles du goût et de l’odorat.
Cette enquête relève par ailleurs un niveau d’imputabilité pos-
sible dans seulement 22 % des cas, avec 127 médicaments en
cause. Ces données rendent compte des difficultés que peut poser
cette pathologie au clinicien ainsi que de la complexité de la
démarche diagnostique.
Pour notre observation, la responsabilité de la D-pénicillamine
dans la genèse de la dysosmie est très probable compte tenu de
sa survenue après le début de la médication, de la négativité du
bilan clinique et paraclinique (imagerie) et de l’amélioration, bien
que partielle, après le sevrage thérapeutique.
La D-pénicillamine (Trolovol®) est un antirhumatismal d’action
lente largement utilisé dans le traitement de la polyarthrite rhu-
matoïde. Son effet suppresseur sur la physiologie de l’odorat
est connu et signalé dans plusieurs publications (3-5). La toxi-
cité de la D-pénicillamine sur les voies olfactives reste difficile
à évaluer en raison de l’absence de signalisation systématique
des dossiers se rapportant à ces accidents thérapeutiques. Son
impact (fréquence) reste donc méconnu et nécessite une éva-
luation rigoureuse (tests olfactifs, potentiels évoqués olfactifs)
dans une population représentative de patients utilisant cette
D-pénicillamine et troubles de l’odorat
À propos d’une observation
●
S. Kharoubi*
* Maître-assistant ORL, 1, rue Chenafi-Mohamed, Annaba 23000, Algérie.

15
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no254 - juin 2000
molécule. Le mécanisme de toxicité de la D-pénicillamine est
inconnu. Nous pouvons supposer que son impact (toxicité)
s’exerce sur le neuroépithélium olfactif.
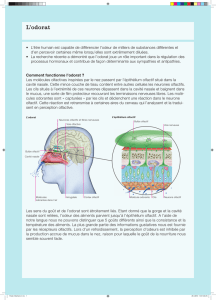
En effet, sous la membrane basale de cet épithélium olfactif
se trouve un réseau riche en fibres élastiques et collagènes.
Or il est bien établi sur le plan pharmacologique que la
D-pénicillamine se fixe sélectivement sur ces structures
(propriété qui est à la base de son effet thérapeutique). L’ac-
cumulation de la D-pénicillamine au niveau du chorion
pourrait donc entraîner des modifications du mucus et/ou
perturber la transduction de l’influx nerveux. Ces réflexions
restent hypothétiques en l’absence d’une expérimentation
au laboratoire.
TROUBLES DE L’ODORAT
ET TOXICITÉ PHARMACOLOGIQUE
Les dysosmies d’origine médicamenteuse doivent être reconnues,
car elles peuvent aboutir à une régression du trouble à l’arrêt du
traitement, permettant un confort de vie et parfois une réadapta-
tion sociale (professionnels de l’odorat : industrie du parfum, cui-
sinier, dégustateur).
La démarche diagnostique comporte trois étapes :
1. Reconnaître ce trouble (dysosmie).
2. Éliminer les autres étiologies (plus fréquentes).
3. Établir l’imputabilité de l’agent pharmacologique en cause.
1. Reconnaître le trouble : anosmie isolée ou associée à une
dysgueusie.
Le trouble constitue généralement le motif de la consultation.
S’agissant d’un trouble sensoriel, son vécu par le patient est émi-
nemment variable et dépend notamment du niveau socioculturel
ou d’éventuelles implications professionnelles. L’examen cli-
nique permet de conforter la plainte initiale du patient. Les moda-
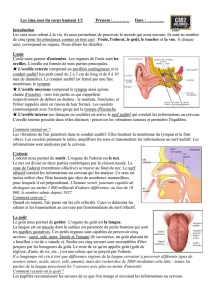
lités de l’examen de l’olfaction sont variables : méthode des
mouillettes, procédés électrophysiologiques (potentiels évoqués
olfactifs). En pratique, ce “testing” repose sur une évaluation
quantitative en utilisant trois concentrations de phényl-éthyl-
alcool (6).
2. Éliminer les autres étiologies
L’anamnèse permet de faire le point sur les antécédents
médicaux : infection grippale, allergie nasosinusienne, affection
métabolique (diabète), endocrinienne (hypothyroïdie, pseudo-
hypoparathyroïdie), cardiovasculaire (HTA), neurologique (trau-
matisme crânien, épilepsies, tumeurs cérébrales, maladies dégé-
nératives), et chirurgicaux : chirurgie nasosinusienne, séquelles
neurochirurgicales (2).
L’endoscopie nasale permet un bilan local précis, en particulier
du mur externe des fosses nasales (cornets-méats) et de la fente
olfactive (toit des fosses nasales).
L’imagerie est une étape fondamentale. Elle repose sur un exa-
men tomodensitométrique en coupes axiales et coronales, avec
injection de produit de contraste, du massif facial (cavités naso-
sinusiennes) et de la base du crâne.
La négativité des résultats de l’examen clinique et du bilan radio-
logique conforte l’origine toxique du trouble.
3. Établir l’imputabilité de l’agent pharmacologique dans la
genèse du trouble
C’est l’étape la plus importante et aussi la plus difficile. Elle
nécessite une certaine connaissance des effets secondaires des
médicaments en cause.
Les centres de pharmacovigilance constituent une banque de
données très précieuse, et fournissent au clinicien les infor-
mations nécessaires au traitement de son dossier clinique.
Plusieurs molécules thérapeutiques peuvent induire un trouble
de l’odorat. La liste de ces médicaments (non limitative) figure
dans le tableau I, page 16. Par ordre de fréquence, il s’agit essen-
tiellement de médicaments utilisés en pathologie cardiovascu-
laire (inhibiteur de l’enzyme de conversion de l’angiotensine ou
certains bêtabloquants) (8), des anti-infectieux (cyclines, antipa-
rasitaires) (9), des anti-inflammatoires et, enfin, des médicaments
utilisés en endocrinologie (carbimazole), en neurologie, en ORL
(gouttes nasales) et en immunologie (interféron) (10).
Seuls quatre médicaments sont reconnus et répertoriés dans
la pharmacopée comme responsables de troubles de l’odorat :
–le tixocortol-néomycine ;
–la tétrofosmine ;
–l’amrinone ;
–le moexipil (2, 7).
La relation d’imputabilité nécessite en réalité l’observance de
certains critères : délai d’apparition après la prise médica-
menteuse, réversibilité du trouble lors du sevrage et, enfin, réci-
dive de la symptomatologie dès la réintroduction de la molé-
cule en cause.
De plus, la rigueur scientifique impose une expertise en labo-
ratoire, indispensable pour établir la certitude de la relation de
cause à effet et surtout pour comprendre son mécanisme phy-
siopathologique.
Certaines situations peuvent prêter à confusion : polymédica-
tions, pathologies sous-jacentes connues comme étiologies
potentielles de dysosmies (diabète, neuropathies dégénéra-
tives). La réversibilité du trouble (parfois partielle) à l’arrêt du
médicament et sa reproductibilité (réintroduction) sont déci-
sives. Les différentes thérapeutiques associées (corticoïdes,
vitaminothérapie) sont sans effet (11).
CONCLUSION
Les dysosmies d’origine médicamenteuse comptent actuel-
lement, dans l’approche étiologique, des troubles de l’odo-
rat ; leur imputabilité est cependant difficile à mettre en
évidence (12).
Le diagnostic d’une anosmie d’origine médicamenteuse com-
porte une obligation : éliminer les causes habituelles (grippales,
nasosinusiennes, générales), et débouche sur un résultat : la
guérison du trouble, très appréciable compte tenu de l’évolu-
tion en général imprévisible et peu favorable des dysfonction-
nements sensoriels. ■

CAS CLINIQUE
16
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no254 - juin 2000
RÉFÉRENCES BIBLIOGRAPHIQUES
1. Deems DA, Doty RL, Settle RG et al. Smell and taste disorders. A study of
750 patients from the university of Pennsylvania Smell and Taste Center. Arch
Oto Laryngol Head Neck Surg 1991 ; 117 : 519-28.
2. Bonfils P, Tran Ba Huy P. Troubles du goût et de l’odorat. Rapport de la
Société française d’ORL et de chirurgie cervico-faciale 1999.
3. Keiser HR, Henkin RJ, Bartter FC, Sjoerdsma A. Loss of taste during the-
rapy with penicillamine. JAMA 1968 ; 203 : 381-3.
4. Tausch G, Broll H, Eberl R. D-Penicillamine (Artamin) as basic therapy
agent in the treatment of chronic rheumatoid arthritis. Wien Klin Wochenschr
1973 ; 26 : 59-63.
5. Bonfils P. Troubles du goût et de l’odorat. Impact Médecin 1994 ; 249.
6. Bonfils P, Corre FL, Biacabe B. Sémiologie et étiologie des anosmies :
à propos de 306 patients. Ann Otolaryngol Chir Cervico-Fac 1999 ; 116 :
198-206.
7. Le dictionnaire Vidal
®
1999. Paris : OVP, 1999.
8. Levanson JL, Kennedy K. Dysosmia, dysgueusia and nifedipine. Ann Intern
Med 1985 ; 102 : 135-6.
9. Waber JC, Alt M, Blaison G et al. Modifications du goût et de l’odorat
imputables à l’hydroxychloroquine. Presse Med 1996 ; 25 : 213.
10. Maruyama S, Hirayama C, Kadowaki Y et al. Interferon-induced anosmia
in a patient with chronic hepatitis C. Am J Gastroenterol 1998 ; 93 : 122-3.
11. Jones N, Rog D. Olfaction : a review. J Laryngol Otol 1998 ; 112 : 11-24.
12. Hastings L, Miller ML. Olfactory loss secondary to toxic exposure. In :
Seiden AM (ed). Taste and smell disorders. Stuttgart : Thieme Editor, 1996 :
88-106.
Dénomination commune Propriétés Indications
Amrinone Inhibiteur des phosphodiestérases Insuffisance cardiaque aiguë
Moexipil Inhibiteur de l’enzyme de conversion HTA
Tétrofosmine Traceur Scintigraphie myocardique
Tixocortol/néomycine Corticoïde (local) Infections rhinopharyngées
Antibiotique
Dénomination commune Propriétés Indications
Amlodipine Antagoniste du calcium HTA, angine de poitrine
Captopril Inhibiteur de l’enzyme de conversion HTA, insuffisance cardiaque
Carbimazole Antithyroïdien de synthèse Hyperthyroïdie
Ciprofloxacine Antibiotique : quinolone Infections germes sensibles
Cytarabine Antimétabolite Leucoses aiguës
Diltiazem Inhibiteur calcique Crises d’angor stable
Doxycycline Antibiotique : cycline Infections germes sensibles
D-pénicillamine Antirhumatismal Polyarthrite rhumatoïde
Énalapril Inhibiteur de l’enzyme de conversion HTA, insuffisance cardiaque
Félodipine Inhibiteur de l’enzyme de conversion HTA, angor stable
Hydroxychloroquine Anti-inflammatoire Polyarthrite rhumatoïde, lupus
Interféron Immunomodulateur
Lévamisole Antihelminthique Ascaridiase, ankylostomiase
Lisinopril Inhibiteur de l’enzyme de conversion HTA, insuffisance cardiaque
Méthotrexate Antinéoplasique Oncologie
Métoprolol Bêtabloquant HTA, insuffisance cardiaque
Nifédipine Antagoniste calcique Angor stable ou Prinzmetal
Terbinafine Antifongique Onychomycoses
Dénomination commune Propriétés
Codéine Antitussif
Cimétidine Antiacide
Griséofulvine Antifongique
Sels de mercure ou d’or Anti-inflammatoire
Streptomycine Antibiotique
Vasoconstricteurs nasaux Vasoconstricteur
Médicaments avec toxicité établie pour les voies olfactives
Médicaments avec toxicité possible ou potentielle pour les voies olfactives
Autres médicaments associés aux troubles de l’odorat
Tableau I. Médicaments et troubles de l’odorat (2, 5, 7).
1
/
3
100%