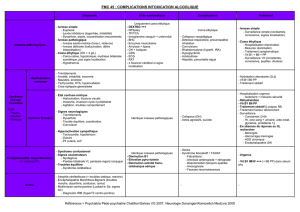
Protocole : hypothermie modérée induite à 33°C lors d`arrêt cardiaque

Directives SMIA Coma Post-Arrêt Cardiaque – validé Mai 2016
1
1
Prise en Charge du Coma Post-Arrêt Cardiaque
Neuroprotection
1. Gestion ciblée de la température (« Targeted Temperature Management »)
Obligatoire chez tout patient avec coma post-ACR (extra- ou intra-hospitalier),
indépendamment du rythme (fibrillation ventriculaire vs. asystolie ou AESP) et de
l’étiologie (cardiaque vs. non-cardiaque)
Cible de température: 35-36°C
o à atteindre dans les plus brefs délais
o si T° à l’admission <35°C, réchauffement contrôlé (max. 0.2.-
0.3°C/h) jusqu’à 35°C, puis maintien T° stable à la cible
Techniques de refroidissement: Système Arctic Sun avec contrôle automatisé
de la température (NB : pose de sonde vésicale ad hoc)
Perfusions froides (4°C; Ringer-lactate isotonique): autorisées pour accélérer
le refroidissement si hypovolémie (max. 1 L). Ne doivent autrement pas être
utilisées.
Durée du traitement: 24 heures, température constante
Ensuite, réchauffement contrôlé via Arctic Sun (maximum 0.2-0.3°C/h) et
maintien de la température <37.5°C pendant minimum 48 heures
2. Sédation-analgésie
1er choix : Propofol (2-4 mg/kg/h)
2ème choix : Midazolam (0.1-0.15 mg/kg/h)
Analgésie par Fentanyl (1.5 µg/kg/h)
Curarisation selon besoins et si frissons par rocuronium (bolus i.v. 0.6 mg/kg)
Durée de la sédation : doit être maintenue pendant la période de refroidissement
actif à 35-36°C, pendant les premières 24 heures, et aussi lors du réchauffement
contrôlé, jusqu’à la stabilisation de la température du patient à 37°C
3. Perfusion cérébrale
TAM > 70 mm Hg (noradrénaline)
PaCO2 38-42 mm Hg éviter hypocapnie (PaCO2<35 mm Hg) et hypercapnie (> 42
mmHg)
4. Oxygénation
PaO2 70-100 mmHg, SpO2 > 94% éviter hyperoxie (PaO2>150 mm Hg)
PEEP ≥ 5 cmH2O, à titrer selon tableau clinique cardiaque et pulmonaire
5. Glycémie-métabolisme
Cibles glycémiques patient neuro-réanimation : glycémie artérielle 6-8 mmol/L
Nutrition: pas d’alimentation pendant les 24 premières heures, puis schéma
standard
6. Infections
Pas de prophylaxie antibiotique d’emblée. Surveillance étroite infections (risque
accru de pneumonie d’aspiration).
Réanimation cardio-circulatoire
1. Coronarographie en urgence
obligatoire en cas d’étiologie cardiaque et élévation du ST (Class I, ILCOR Guidelines,
Circulation Décembre 2015)
recommandée chez tout patient ayant un ACR d’étiologie cardiaque probable sans
élévation du ST (Class IIa, ILCOR Guidelines, Circulation Décembre 2015)
2. Monitorage hémodynamique
VVC
échographie cardiaque ± Swan-Ganz selon besoins
Cibles habituelles: perfusion périphérique, diurèse, lactate artériel

Directives SMIA Coma Post-Arrêt Cardiaque – validé Mai 2016
2
2
NB: le refroidissement induit une baisse de la fréquence cardiaque et du
débit cardiaque, généralement bien tolérés et ne nécessitant en principe pas
de soutien inotrope
Evaluation précoce du pronostic neurologique
1. Examen neurologique
A l’arrêt de la sédation : examen complet (Glasgow + réflexes du tronc cérébral), à
répéter minimum 1x/jour et à consigner dans les notes de suite.
Réflexe photo-moteur (avec pupillomètre): à l’admission au SMIA, puis 2x/jour réalisé
par l’infirmière en charge du patient
2. EEG à 24 et 48 heures, organisé d’office dès que le mail est envoyé
cf. ci-après
Analyse tracé, réactivité, présence de crises/activités épileptiformes
3. Potentiels évoqués somesthésiques à 48 heures, organisés d’office dès que le mail est
envoyé
cf. ci-après
Potentiel N20
4. Biomarqueurs sanguins, à prélever d’office
Neuron Specific Enolase à 24 et 48 heures
Procalcitonine à 24 et 48 heures
5. IRM cérébrale
(en l’absence de signes de mauvais pronostic): chez tout patient ayant un coma
persistant chez qui les soins sont poursuivis, à 5-7 jours
Schéma approche multimodale du pronostic après coma post-ACR
(cf. Rossetti AO, Rabinstein AA, Oddo M. Lancet Neurology 2016)
NE PAS OUBLIER
Envoi e-mail à l’adresse sia.hypother[email protected]: préciser nom, prénom, IPP, Unité
SIA, date et heure de l’arrêt, cause (cardiaque vs. non cardiaque), durée arrêt (time
to ROSC), rythme initial permet d’obtenir automatiquement les examens EEG et
PES
Diagnostic et filière à inscrire dans dossier Metavision: COMA POST-ACR (SMI ou CAR
et NLG)
1
/
2
100%