Détection et prise en charge d`un trouble de déglutition neurologique

THÈME
WWWREVMEDCH
mars
467
neurologie
Détection et prise en charge d’un
trouble de déglutition neurologique
Le trouble de déglutition d’origine neurologique est fréquent et a
des conséquences qui peuvent être sévères dont la dénutrition et
la bronchopneumonie Dans la majorité des cas il peut être dépisté
de manière clinique La prise en charge comprend quelques me
sures générales une adaptation des textures une prise en charge
spécifique de rééducation et un bilan nutritionnel qui permet de
décider d’une éventuelle nutrition entérale complémentaire
Detection and management of
the neurologic dysphagia
Neurologic dysphagia is frequent and has consequences which can
be severe, such as, denutrition and pneumonia. In most cases, it can
be detected with a clinical exam. The management includes some
general measures, an adaptation of textures, specific rehabilitation,
and nutritional assessment to judge whether complementary enteral
nutrition is needed.
INTRODUCTION
Le trouble de déglutition d’origine neurologique est fréquent
avec l’âge avancé et lors d’atteinte neurologique tant centrale
(AVC, syndrome parkinsonien, infirmité motrice cérébrale,
trau matisme crânio-cérébral, sclérose en plaques, sclérose
latérale amyotrophique), que périphérique (paralysie faciale,
myopathie, syndrome de Guillain Barré).
Les conséquences peuvent être sévères avec un risque de
dénutrition et de déshydratation, de pneumonie d’aspiration,
voire d’asphyxie.
BREF RAPPEL DE L’ANATOMIE
Le «centre de déglutition» est composé d’amas d’interneu-
rones au niveau du bulbe. Ces neurones sont générateurs
d’une séquence préprogrammée.1
Les afférences sensorielles proviennent principalement des
nerfs crâniens V (sensibilité du palais dur, des joues, des deux
tiers antérieurs de la langue), IX (sensibilité de l’amygdale,
du voile et du pharynx) et X (sensibilité du larynx). Les effé-
rences motrices sont le V (masséter), VII ( joues et lèvres), X
(pharynx, larynx et œsophage) et XII (langue).
Les régions cérébrales dont la lésion peut entraîner une
dysphagie sont notamment:
1. une lésion bulbaire, comme dans le syndrome de Wallen-
berg, par atteinte du «centre de déglutition», des affé-
rences et/ou efférences.
2. Une atteinte bilatérale, mais pas toujours de même âge, du
contrôle supranucléaire des nerfs crâniens impliqués,
entraînant un syndrome pseudo-bulbaire. Celui-ci se mani-
feste par une biparésie facio-glosso-pharyngo-masticatrice
avec dysarthrie, dysphonie, dysphagie et réflexe massétérin
vif.
3. Une lésion hémisphérique unilatérale de la zone motrice
et/ou sensitive dédiée à la sphère oropharyngée ou de ses
voies cortico-bulbaires de l’hémisphère «dominant» pour
la déglutition, la représentation corticale du pharynx étant
asymétrique.2
PHYSIOLOGIE
Lors de la déglutition, il y a quatre phases principales: antici-
pation, orale, pharyngée, œsophagienne.3
La phase d’anticipation est celle où l’on choisit ce que l’on
met dans la bouche. Celle-ci peut être altérée lors de troubles
cognitifs avec une prise inappropriée, en particulier trop im-
portante et/ou trop rapide.
La phase orale est préparatoire avec la formation d’un bolus
homogène puis bucco-pharyngée dans laquelle la langue va
envoyer le bolus vers l’arrière et déclencher le réflexe de
déglutition.
La phase pharyngée est la partie «réflexe» préprogrammée.
Elle comprend une pause respiratoire, une élévation et une
contraction du voile du palais contre le bourrelet de Passavant
du pharynx, une élévation du larynx et une bascule de l’épi-
glotte, une fermeture des cordes vocales, une relaxation
sphincter cricopharyngé et un péristaltisme pharyngé (figure 1).
La phase œsophagienne consiste principalement en un péris-
taltisme.
PHYSIOPATHOLOGIE
Les fausses routes
On parle de pénétration si le bolus entre dans le larynx mais
reste au-dessus de la glotte (des cordes vocales) et d’aspira-
tion s’il passe les cordes vocales. L’aspiration entraîne une
voix mouillée ou un gargouillis et normalement une toux,
DR BÉATRICE LEEMANNa SABRINA SERGIa LEILA SAHINPASICa ET PR ARMIN SCHNIDERa
Rev Med Suisse 2016 ; 12 : 467-71
a Service de neurorééducation, HUG, Avenue de Beau-Séjour 26, 1206 Genève
43_47_38729.indd 467 25.02.16 09:20

REVUE MÉDICALE SUISSE
WWW.REVMED.CH
2 mars 2016
468
mais s’il existe un trouble de sensibilité, l’aspiration peut être
sans toux et donc silencieuse.
La fausse route peut être primaire, c’est-à-dire au moment de
la déglutition, ou secondaire, souvent due à un écoulement
passif depuis une zone de stase.
Les fausses routes arrivent si le réflexe n’a pas été déclenché
(écoulement passif) ou l’a été mais avec un retard, s’il existe
une parésie avec défaut d’élévation du larynx, si le péristal-
tisme est insuffisant ou encore en cas de dysfonction crico-
pharyngée (parésie spastique avec défaut d’ou verture).
EXAMEN CLINIQUE
Les éléments ci-dessous sont importants à examiner:
• la vigilance;
• la capacité à tenir la position assise et la posture de la tête;
• la respiration: présence d’un encombrement, capacité à
retenir la respiration;
• la possibilité de dérhumer (se racler la gorge et par vibra-
tion mobiliser la stase) et de tousser et l’efficacité de la
toux;
• l’ouverture/la fermeture et la sensibilité labiale;
• le mouvement du maxillaire inférieur, la présence ou
l’absence de dents ou d’un dentier;
• la motricité de la langue et la présence d’une xérostomie ou
d’une candidose;
• la qualité de la voix: soufflée ou bitonale (signant une at-
teinte des cordes vocales), mouillée (présence de fausses
routes);
• la position de la luette, la sensibilité et la motricité du voile
(en demandant de faire un «ah» court répété) et la pré-
sence d’un éventuel «signe du rideau» pathognomoni que
d’une lésion bulbaire (figure 2).
Le réflexe nauséeux est peu utile car il n’est pas toujours
présent, même chez le sujet sain. D’autre part, quand il est
présent, il ne signifie pas que la déglutition soit préservée.
Il faut en revanche tester la déglutition elle-même, en observant
d’abord comment la personne gère sa salive puis avec de l’eau.
On observe alors les mouvements de la langue, le délai entre
le moment où le bolus est envoyé et la montée du larynx, la
respiration, la voix après (mouillée?), la possibilité de dérhu-
mage, la présence d’une toux.
De très nombreux tests cliniques existent. Un des plus
simples est le «Toronto bedside swallowing screening test»,3
qui a quatre items: altération des mouvements de la langue,
dysphonie avant, dysphonie après et toux après la déglutition
de 50 ml d’eau. Testé sur 311 patients après AVC, il a une sen-
sibilité estimée à 91,3% et une valeur prédictive négative entre
89,5 et 93,3%.
Une oxymétrie pendant le test de déglutition pourrait aug-
menter la sensibilité du screening clinique: une chute 2% de
la saturation signant une fausse route avec bronchospasme
réactionnel.4
Parfois cependant, seule la présence de pneumonies à répétition
doit faire suspecter la dysphagie.
EXAMENS PARACLINIQUES
En cas de doute sur la présence d’une dysphagie ou si une
question spécifique est posée, le gold standard est la vidéo-
fluoroscopie (figure 3). Elle permet en effet de détecter les
fausses routes silencieuses et de tester les textures et les
positions. En revanche, ce test court sous-estime la fatigabilité
qui survient lors d’un repas.
Une autre manière d’avoir une information sur l’anatomie et
le processus de déglutition est l’endoscopie par fibre optique,
placée par le nez jusqu’à la base de la luette (figure 4).5
PRISE EN CHARGE PRATIQUE
L’objectif est l’alimentation du patient, en diminuant le risque
de broncho-aspiration pour celui-ci et en respectant les apports
caloriques et hydriques nécessaires.
Généralités
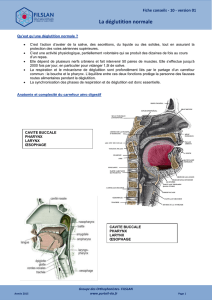
Quelques adaptations sont utiles, comme l’évitement des dis-
tractions (repas dans un endroit calme) et l’installation du
A
BC
fig 1 Phase pharyngée
Les points de stase sont la vallécule épiglottique, située entre la base de la langue
et l’épiglotte (flèche) et les sinus piriformes. Les mécanismes de protection des
voies aériennes comprennent : A. La contraction du voile et son apposition contre
le bourrelet de Passavant ; B. L’abaissement de l’épiglotte, la montée du larynx et la
fermeture des cordes vocales ; C. Le sphincter œsophagien s’ouvre pour permette
le passage du bolus.
fig 2 Signe du rideau
Déviation de la luette du côté sain et asymétrie de la paroi du pharynx donnant
l’impression d’un rideau ouvert du côté sain et fermé du côté parétique.
43_47_38729.indd 468 25.02.16 09:20

THÈME
WWWREVMEDCH
mars
469
neurologie
patient, de préférence assis en fauteuil, les deux pieds au sol,
la tête légèrement fléchie en avant. Cette posture protège
contre des fausses routes de façon mécanique, au moins dans
une moitié des cas,6 le larynx étant «coiffé» par la langue. A
contrario, une posture en extension favorise la fausse route;
les «canards» ou les verres peu remplis qui obligent à une
extension de la tête sont ainsi à éviter et à remplacer par des
verres à encoche bien remplis (figure 5).
Souvent, les premières bouchées s’effectuent sans peine, mais
au cours du repas, avec la fatigue, les fausses routes sur-
viennent; il faut donc surveiller et savoir interrompre le repas.
Des soins de bouche après le repas sont à recommander.
Adaptation des textures
Le choix de la texture alimentaire est au centre de la prise en
charge. Ces adaptations peuvent concerner la con sistance des
aliments et des liquides, la température (préférer un liquide
froid et gazeux à de l’eau plate tiède) ou le goût.7 Lorsqu’il y a
par exemple un retard de déclenchement du temps pharyngé,
les liquides peuvent être épaissis à l’aide de poudres ou d’eaux
gélifiées afin de ralentir leur arrivée dans l’hypopharynx.8 En
ce qui concerne la consistance des aliments, on respectera
une adaptation sécuritaire pour le patient (lisse mixée
hachée normale) avec parfois l’évitement de certains ali-
ments considérés comme dangereux (aliments filamenteux,
trop secs et/ou qui s’éparpillent en bouche, double consis-
tance) (figure 6).
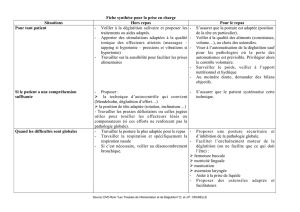
Rééducation
La prise en charge logopédique est spécifique et organisée
en fonction de l’étiologie du trouble ainsi que du pronostic
d’évolution. Elle vise la compensation ou la restauration.
Afin de faciliter la déglutition et diminuer les fausses routes,
diverses manœuvres de protection des voies aérien nes ou de
vidange ainsi que des postures sécuritaires peuvent être
enseignées au patient.9 Des exercices analytiques ou fonc-
tionnels sont proposés. Le travail analyti que portera sur des
exercices moteurs, sensitifs et sensoriels des structures ana-
tomiques relatives à la déglutition. Le travail fonctionnel fait
référence à la fonction de dégluti tion et aura pour objectif
d’améliorer les différentes phases de l’acte d’avaler (tableau 1).
Bilan nutritionnel
Le bilan nutritionnel doit comprendre un bilan des prises per
os (hydrique et calorique) sur au moins deux jours entiers
consécutifs qui permettra de savoir s’il faut compléter les
apports par des suppléments nutritionnels oraux ou par une
nutrition entérale. Un suivi hebdomadaire du poids, de la
préalbumine et de l’albumine est aussi indispensable.
Traitements pharmacologiques
Aucun traitement pharmacologique n’a fait réellement ses
preuves en dehors du traitement de la candidose et du reflux
fig 3 Vidéofluoroscopie
A. Os hyoïde ; B. Cartilage thyroïde ; C. Bolus de baryum.
fig 4 Endoscopie
A. Corde vocale ; B. Epiglotte ; C. Base de la langue ; D. Vallécule épiglottique ;
E. Sinus piriforme.
fig 5 Verre à encoche
43_47_38729.indd 469 25.02.16 09:20

REVUE MÉDICALE SUISSE
WWW.REVMED.CH
2 mars 2016
470
Positions
• Flexion latérale du côté sain, si parésie unilatérale
• Rotation du côté atteint, si dysfonction cricopharyngée
Manœuvres
• Double déglutition
• Dérhumage suivi de déglutition à sec
• Déglutition « forcée »
• Déglutition « supraglottique » : inspirer-prendre bolus-avaler / expirer-tousser
• Remontée aidée du larynx
• Manœuvre de Mendelsohn
Travaux spécifiques
• Voile : répéter des séries de sons (ah, ka, lac, bac, sec…), siffler, soulever et
maintenir un petit papier avec une paille
• Larynx : fredonner, chanter une gamme montante
• Mastication : mâcher des « chewy tubes »
TABleAu 1
Exemples de postures de
manœuvres et de travaux
spécifiques
gastro-œsophagien (RGO) quand ils sont présents. Il faut
chercher et si possible modifier les traitements entraînant
une bouche sèche.
Le cas du spasme du cricopharyngé
Le muscle cricopharyngé peut, notamment lors de RGO ou de
spasticité, présenter un défaut d’ouverture avec blocage du
bolus dans le pharynx. Après traitement d’un RGO si le pro-
blème persiste, une évaluation par un ORL en vue d’un trai-
tement par myotomie ou injection de toxine botulique est
indiquée.11
Que faire si l’alimentation per os semble impossible ou
insuffisante?
Un apport par voie entérale est à privilégier sur la voie paren-
térale (intraveineuse) quand la prise per os est insuffisante
malgré un régime adapté et la prescription de suppléments
nutritifs.
L’alimentation entérale par sonde nasogastrique (SNG) est le
premier choix mais a plusieurs désavantages. La SNG peut
être mal positionnée et risque d’être arrachée, ce qui peut
entraîner une broncho-aspiration de l’alimentation en cours.
Dans ce cas, il y a souvent un délai dans sa repose et par
conséquent un risque de dénutrition. D’autre part, la SNG
favorise le RGO, augmente le risque d’hémorragie et gêne la
déglutition.
La gastrostomie endoscopique percutanée (PEG), malgré un
taux de complications entre 1 et 3% (surtout infection locale),
est donc à préférer à la SNG à long terme.12
Indication à une trachéotomie
Le rôle et la place de la trachéotomie dans la prise en charge
des troubles de la déglutition restent controversés.13 En effet,
si l’alimentation par sonde n’empêche pas l’aspiration de
salive ou de liquide gastrique, la protection des voies respira-
toires par la trachéotomie n’est pas non plus absolue. De plus,
elle entraîne par elle-même un trouble de déglutition et di-
minue l’efficacité de la toux. D’autre part, la trachéotomie,
quand elle est là pour protéger les voies aériennes, gêne la
communication orale. Pour finir, elle est elle-même source de
différents problèmes, dont colonisation et infection bacté-
riennes des voies aériennes, occlusion, fistulisation trachéo-
œsophagienne ou artérielle et trachéomalacie.
Place de la chirurgie
Si le trouble de déglutition est permanent et difficile à traiter
de façon conservative, une chirurgie de suspension laryngée
ou diversion trachéale, qui a pour but de permet tre une prise
alimentaire en prévenant les aspirations tout en conservant la
fonction phonatoire, peut être parfois proposée.14
CONCLUSION
Les troubles de la déglutition sont fréquents. Ils sont dépis-
tables par un examen clinique dirigé.
Des mesures simples permettent de diminuer leurs con sé-
quences, dont la dénutrition et la pneumonie.
Conflit d’intérêts : Les auteurs n’ont déclaré aucun conflit d’intérêts en relation
avec cet article.
fig 6 Adaptation des textures
A. Lisse ; B. Mixé ; C. Haché.
43_47_38729.indd 470 25.02.16 09:20

THÈME
WWWREVMEDCH
mars
471
neurologie
Un dépistage d’un trouble de déglutition est possible de façon
clinique
En cas de suspicion de fausses routes silencieuses ou d’une
autre question spécifique, une vidéofluoroscopie peut compléter
le bilan
Quelques mesures simples sont à appliquer, dont un position-
nement correct et une adaptation des textures
La nécessité de la pose d’une alimentation entérale complé-
mentaire et ses modalités pratiques doit être examinée dans le
cadre d’une évaluation nutritionnelle
impliCATions prATiques
1 Lang IM Brain stem control of the
phases of swallowing Dysphagia
2 Hamdy S Aziz Q Rothwell JC et al
Explaining orophryngeal dysphagia
after unilateral hemispheric stroke
Lancet
3 Martino R Silver F Teasell R et
al The Toronto bedside swallowing
screening test Stroke
4 Collins MJ Bakheit AM Does pulse
oximetry reliably detect aspiration in
dysphagic stroke patients? Stroke
5 Langmore SE Evaluation of
oropharyn geal dysphagia Which
diagnostic tool is superior? Curr Opin
Otolaryngol Head Neck Surg
6 Terré R Mearin F Effectiveness of
chindown posture to prevent tracheal
aspiration in dysphagia secondary to
acquired brain injury A videofluoro
scopy study Neurogastroenterol Motil
7 Hamdy S Jilani S Price V et al
Modulation of human swallowing
behaviour by thermal and chemical
stimulation in health ans after brain
injury Neuro gastro enterol Motil
8 Horner J Massey EW Riski JE
Lathrop DL Chase KN Aspiration fol
lowing stroke Clinical correlates and
outcome Neuro logy
9 WheelerHegland K Ashford J
Frymark T et al Evidencebased syste
matic review Oropharyngeal dysphagia
behavioral treatments Part II Impact
of dysphagia treatment on normal
swallow function J Rehabil Res Dev
10 Woisard V Puech M Réhabilitation
des troubles de la déglutition chez
l’adulte le point sur la prise en charge
fonctionnelle Marseille Solal
11 Moerman MB Cricopharyngeal
Botox injection Indications and tech
nique Curr Opin Otolaryngol Head
Neck Surg
12 Park RH Allison MC Lang J et al
Randomised com parison of percutaneus
endoscopic gastrostomy and naso
gastric tube feeding in patients with
persisting neurological dysphagia BMJ
13 Shama L Connor NP Ciucci MR
McCulloch TM Surgical treatment of
dysphagia Phys Med Rehabil Clin N Am
14 Von Wihl S Bouayed S Dulguerov P
Chirurgie de la déglutition dans les
traitements d’aspirations récidivantes
Rev Med Suisse
à lire
à lire absolument
43_47_38729.indd 471 25.02.16 09:20
1
/
5
100%