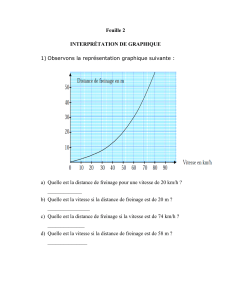
L`alcoolémie mesurée à l`entrée de l`hôpital : un marqueur de

Le Courrier des addictions (10) – n ° 1 – janvier-février-mars 2008
13
L’alcoolémie mesurée à l’entrée
de l’hôpital : un marqueur de mésusage
d’alcool même à faible taux
Alcohol blood level mesured at the admission at the hospi-
tal : a alcohol misuse marker of risk, even with a low rate
P. Menecier*, A. Girard**, L. Rotheval*, S. Pelissier-Plattier*, D. Lefranc*,
C. Collovray*
Mots-clés : Intoxication éthylique aiguë, Hôpital, Abus, Dépendance, Soins,
Personnes âgées.
Key words: Acute alcohol intake, Hospital, Abuse, Dependency, Care, Elderly.
Parler d’alcool lorsqu’il est repéré à faible titre (moins de 0,5 g/l), dans
la cadre d’une procédure spécifique de rencontre des intoxications éthy-
liques aiguës hospitalisées, après la phase immédiate de l’ivresse, est
accepté par les malades, et permet à 70 % d’aborder un mésusage d’al-
cool. Cela permet aussi d’aborder des patients présentant pour 70 % des
dommages dus à l’alcool. Cette procédure clinique n’est ni un jugement, ni
un dommage surajouté, mais une offre qui participe à l’abord des sujets en
difficultés avec l’alcool à l’hôpital. Elle peut être une aide dans leur accompa-
gnement vers le soin. Être hospitalisé avec une alcoolémie mesurée en dessous
de 0,5 g/l n’est pas rassurant. Cela cible avant tout des situations de mésu-
sage d’alcool, relevant de soins alcoologiques.
* Unité d’alcoologie et addictologie, hôpital des
Chanaux, 71018 Mâcon Cedex.
** Service des urgences, hôpital des Chanaux,
71018 Mâcon Cedex.
L’intoxication éthylique aiguë (IEA) n’est pas
la bienvenue à l’hôpital. Sous cette dénomi-
nation, on suppose souvent des alcoolisations
massives. Mais qu’en est-il des patients hos-
pitalisés avec de faibles valeurs d’alcoolémie
mesurées lors de leur admission ? Dosages
fortuits ou reflet d’un mésusage d’alcool arri-
vant dans ce lieu de soin ? Comment aborder
ces situations, quelles offres faire aux person-
nes, quels soins requièrent-elles ?
Les matériels et les méthodes
Depuis 1997, une procédure de rencontre sys-
tématique des malades admis avec IEA a été
mise en place au centre hospitalier de Mâcon
(477 lits de court séjour et service d’urgence
avec 33 000 passages par an). Il existe dans
l’établissement une équipe pluridisciplinaire
d’alcoologie et addictologie depuis 1991, as-
sociant un médecin, deux psychologues, une
infirmière et une assistante sociale.
La procédure considère l’ensemble des do-
sages d’alcoolémie réalisés par le laboratoire
de biologie de l’hôpital. Chaque matin, les
dosages non nuls des dernières 24 heures
sont colligés, sans valeurs minimales pour
initier la procédure. Si le patient concerné a
été hospitalisé, un des membres de l’équipe
d’addictologie (psychologue, infirmière ou
médecin) passe dans le service concerné pour
proposer un entretien clinique en addictolo-
gie. Plusieurs circonstances sont écartées :
les tentatives de suicide médicamenteux, qui
génèrent systématiquement la rencontre avec
un psychiatre (psychiatrie de liaison) ou si
une évaluation opposée de l’équipe soignante
du service d’accueil décline cette offre (res-
pectant les refus de rencontre alcoologique,
quelles que soient les raisons avancées par les
soignants du service d’accueil). Cette procé-
dure ne fait qu’exploiter les mesures d’alcoo-
lémie indiquées par un médecin à l’entrée de
l’hôpital : médecin urgentiste pour 99 % des
cas, et ne s’appuie pas sur des mesures systé-
matiques d’alcoolémie.
Les résultats de l’année 2006 sont considé-
rés ici, avec un recueil prospectif de données
à chaque épisode. Les alcoolémies non nul-
les et inférieures à 0,5 g/l ont été isolées pour
ce travail. L’objectif était de considérer, dans
le cadre d’une procédure systématique, des
patients hospitalisés pour intoxication éthy-
lique aiguë. En ce qui concerne les sujets
admis avec une alcoolémie basse, lorsque
celle-ci est indiquée par un médecin, elle
n’est pas mesurée dans une démarche sys-
tématique. S’agit-il de dosages fortuits non
significatifs, ou peut-on, là aussi, repérer des
sujets en difficultés avec l’alcool pour les ac-
compagner vers d’éventuels soins requis ?
Les résultats
973 dosages d’alcoolémies positifs ont
été recensés en 2006. Cela correspond à
3 % des passages aux urgences ou 5 % des
hospitalisations de court séjour médicochi-
rurgical. Plus de 99 % des dosages sont réa-
lisés par le service d’accueil et d’urgences.
Les valeurs d’alcoolémies vont de 0,10 g/l
à 6,26 g/l (figure 1). La moyenne est à
2,06 g/l (médiane : 2,07 g/l, écart type :
1,18). Elles concernent 78 % des hommes
et 22 % des femmes, d’un âge moyen de
45,3 ans (médiane : 46 ans, écart type :
16,2). Seuls 16 % des patients apparaissent
plus d’une fois dans l’année.
Les dosages inférieurs à 0,5 g/l représen-
tent 12 % de tous les dosages réalisés : 113
épisodes en un an. Ils concernent 25 %
des femmes et 75 % des hommes d’un âge
moyen de 46,6 ans (médiane : 46 ans, écart
type : 15,4) [les valeurs ne diffèrent pas de
manière significative de celles des alcoolé-
mies supérieures à 0,5 g/l].
Parmi ces 113 épisodes, 19 % ont relevé de
soins externes et 81 % ont été hospitalisés.
Parmi les hospitalisés, seuls 30 % ont pu
être rencontrés dans la procédure décrite.
Les raisons empêchant la rencontre pour
Talking about alcohol, when it’s determined with a low level (less than 0,5 g/l), with a specific approach
of acute alcoholic intoxication meeting, after the first step of drunkenness is accepted by patients, and
allows to handle up to 70 % alcohol misuse. It can also help to approach patients with 70 % of alcohol
related damages. This clinical procedure is neither a judgment, nor an added damage, but an offer, which
participate to meet subjects with alcohol related problems at the hospital. It can help to lead them to
care. Being hospitalized with a blood alcohol level measured under of 0,5 g/l is not reassuring. It concerns
alcohol misuse cases, which need alcohologic care.
.
J
T
F
T
B
V
Q
P
J
O
U
B
V
Q
P
J
O
U
.
J
T
F
T

Le Courrier des addictions (10) – n ° 1 – janvier-février-mars 2008 14
.
J
T
F
T
B
V
Q
P
J
O
U
B
V
Q
P
J
O
U
.
J
T
F
T
plus de deux tiers des patients sont multi-
ples (tableau I).
Parmi les patients 34 rencontrés, tous ont
accepté l’entretien. Au moins un dommage
dû à l’alcool est identifié chez 70 %. Ces
dommages sont significativement moins
présents que lorsque l’alcoolémie mesurée
est supérieure au seuil de 0,5 g/l (figure 2).
L’évaluation de la relation à l’alcool, faite
selon les critères du DSM IV, dénombre
70 % de mésusages (dépendance : 61 %,
abus ; 9 % contre 97 % de mésusages pour
les alcoolémies ; p < 0,001) [figure 3].
Tableau I.
Devenir des patients, selon les niveaux
d’alcoolémie mesurés.
P < 0,001 Alcoolémie
< 0,5 n = 113
Alcoolémie
> 0,5 n = 860
Rencontrés 30 % 46 %
Soins externes
(non hospitalisés)
19 % 15 %
Non rencontrés
Sortis avant passage
25 % 29 %
Non rencontrés
Exclus : motif psy*
26 % (TS
19 %)
10% (TS 7 %)
Non rencontrés
Refus du patient ou
du service
0 1 %
* Patients exclus du protocole : ont rencontré un psychiatre de liaison,
notamment si admis après tentative de suicide (TS).
La discussion
A Résultats présentés. Les problèmes liés à
l’alcool pèsent sur les hôpitaux généraux et
les services d’urgences (1). Les intoxications
éthyliques aiguës en sont l’expression la plus
fréquente (1), représentant 10 à 15 % des pa-
tients admis aux urgences en France (2).
Si un dosage d’alcoolémie systématique est
réalisé lors de l’entrée à l’hôpital, 16 % de
valeurs positives sont trouvées, dont 40 %
sont inférieures à 0,5 g/l (soit 6,4 % des pas-
sages aux urgences) [3].
À l’échelle de l’établissement, c’est 3 %
des passages aux urgences qui ont une al-
coolémie retrouvée positive, et 0,3 % si on
ne considère que les valeurs inférieures à
0,5 g/l. Ces situations sont donc rares, re-
présentant moins de un vingtième de ce qui
relèverait de recherche systématique, mais
non négligeables pour autant. L’indication
médicale du dosage d’alcoolémie, à la dif-
férence du systématisme, cible une popula-
tion particulière que nous décrivons. Les ca-
ractères sociodémographiques de ce groupe
de patient n’ont pas de particularisme du
fait de la valeur basse de l’alcoolémie.
La part de soins ambulatoires est faible et
plus de 4 patients sur 5 seront hospitalisés.
Parmi les hospitalisés, un peu plus du tiers
ont pu être rencontrés dans le cadre de la pro-
cédure décrite. Les motifs de non-rencontre
rappellent la part de situations psychiatriques
déjà abordées dans le cadre d’entretiens spé-
cifiques, ce qui ne laisse en final qu’un quart
de patients qui n’ont pu être abordés.
Malgré la faible valeur d’alcoolémie mesurée,
et avec les précautions liées à la procédure en
cours, plus de deux tiers de ces malades ont
des dommages dus à l’alcool et sont dans un
mésusage d’alcool. Même si la prévalence
des dommages et du mésusage est significa-
tivement supérieure dans le groupe avec des
alcoolémies supérieures, une faible valeur
de l’alcoolémie ne peut pas rassurer dans ce
contexte. Le chiffre de l’alcoolémie n’a aucu-
ne valeur pronostique, et surtout pas de valeur
de réassurance si le taux est peu élevé.
Même si un tiers d’usagers simples exis-
tent, l’approche clinique des IEA, avec une
faible valeur d’alcoolémie, n’est pas inutile.
Un entretien clinique proposé sur un mode
ouvert, de questionnement sur la santé, la
relation aux substances psychoactives, dont
l’alcool n’est pas stigmatisant en soi. Plus
de deux fois sur trois, c’est un soin requis,
et une fois sur trois, il s’apparentera à un
discours de prévention primaire, qui a toute
sa place en milieu hospitalier, où la préva-
lence des difficultés avec l’alcool concerne
12 à 21 % des sujets.
A Une démarche clinique. L’idée de pren-
dre en compte les ivresses à l’hôpital n’est
pas nouvelle. À partir d’études rétrospecti-
ves menées il y a 10 ans (4), nous avons pu
proposer cette procédure clinique. L’appro-
che de malades admis en étant alcoolisés a
toute sa place dans les soins hospitaliers en
addictologie, en étant conforme aux recom-
mandations en cours (5).
Une alcoolémie positive à l’admission est
un indicateur de mésusage d’alcool (et sans
aucun seuil de valeur), et avec une meilleure
valeur prédictive, positive et négative, que
tout autre dosage biologique (6). Ce travail
confirme cela sur un effectif faible certes,
mais pour des valeurs dites basses d’alcoolé-
mie. Le seuil de 0,5 g/l n’a pas de significa-
tion clinique. C’est une valeur légale pour la
conduite automobile, mais en clinique hospi-
talière, et dans le cadre décrit, elle ne délimite
pas une population indemne de difficultés
avec l’alcool (si le dosage est indiqué par un
médecin et non systématique).
Ce constat fait, plutôt que d’attendre une
demande parfois absente, nous allons à
l’avant de la demande de soins, nous agis-
sons, dans le respect du soigné, mais en ré-
férence à une avance de la parole (7).
Tout l’objet de la rencontre sera d’enten-
dre le sujet. L’entretien en lui-même n’est
pas disqualifiant ou stigmatisant. Il peut,
au contraire, être déculpabilisant ou au
moins soulageant. L’opportunité est à saisir
et nous pensons que plus elle est différée,
moins la remise en question est possible. En
cela, le choix d’une intervention clinique
immédiate, au lendemain de l’alcoolisation,
même modérée, nous paraît utile. Aller par-
ler d’alcool avant que la demande explicite
n’arrive est un soin à part entière (8).
Intoxication éthylique aiguë
ou ivresse ?
Avec de faibles valeurs d’alcoolémie, peut-
on parler d’ivresse ou d’IEA ? L’intoxica-
tion renvoie à une quantité de produit ré-
Figure 1.
Répartition des valeurs d’alcoolé-
mies mesurées.
Figure 2.
Types de dommages repérés, dus à
l’alcoolisation.
Figure 3.
Mode de relation à l’alcool.

Le Courrier des addictions (10) – n ° 1 – janvier-février-mars 2008
15
.
J
T
F
T
B
V
Q
P
J
O
U
B
V
Q
P
J
O
U
.
J
T
F
T
putée supérieure et toxique… Alors parlons
d’alcoolisation objectivée, sans plus carac-
tériser ou stigmatiser ces épisodes, pour
lesquels une approche clinique et addicto-
logique est cependant requise.
Les ivresses n’ont longtemps suscité que
peu d’intérêt dans le monde médical. La
conférence de consensus en médecine d’ur-
gence : l’intoxication éthylique aiguë dans
le service d’accueil et d’urgence (5) a offi-
cialisé un début de reconnaissance.
C’est surtout la clinique de l’IEA, ses com-
plications, sa prise en charge toxicologique
qui ont été d’abord décrites. Ensuite est
arrivée la proposition de parler d’alcool au
lendemain de l’alcoolisation qui a amené à
l’hôpital (5) puis développée dans certains
établissements (9). L’idée d’un entretien
avec le malade hospitalisé pour IEA après
la phase aiguë apparaît alors. L’intérêt d’un
entretien évaluant la situation, informant le
malade et élaborant une stratégie thérapeu-
tique, est alors noté. La référence est celle
des interventions brèves ou ultra-brèves.
C’est la démarche que nous avons entre-
prise depuis plus de dix ans, sans mettre de
seuil minimum d’alcoolémie à cette offre
d’intervention.
En effet, le choix de ne pas mettre de valeur
seuil à une intervention provient du souhait
de ne pas catégoriser des malades plus ou
moins redevables de soins, alors que la pré-
valence de dommages de l’alcool comme
du mésusage ne décline pas avec les valeurs
d’alcoolémie. C’est un choix initial de
l’exhaustivité, sans discrimination, qui est
renforcé par les résultats de cette l’étude.
Toute ivresse arrivant aux urgences doit
être considérée comme une consommation
pathologique d’alcool et doit impliquer une
prise en charge alcoologique (10). Cette pro-
position nous semble pouvoir être extrapolée
à toute alcoolisation objectivée (biologique-
ment). Elle est la partie visible d’une situa-
tion de mésusage d’alcool qui arrive devant
une équipe soignante, elle émaille souvent
une alcoolisation chronique, sans pouvoir
être seulement assimilée à une forme pa-
roxystique et sporadique d’alcoolisation.
C’est une opportunité d’échange, d’informa-
tion ou d’éducation pour la santé (1).
Réponse spécialisée en soutien
Le rôle d’une équipe transversale de liaison
n’est pas de se substituer aux soignants
de première ligne. Elle n’est qu’un com-
plément, un recours, s’appuyant sur les
connaissances des personnels au contact
immédiat avec ces malades. Dans ce sens,
l’intervention auprès des hospitalisés, doit
être discutée avec les soignants, puis un re-
tour doit être fait dans les dossiers. Savoir
utiliser l’écrit a un intérêt pour d’éventuels
futurs séjours, pour prendre acte de la ren-
contre, et surtout pour faire reconnaître la
démarche clinique entamée en alcoologie.
Dans le même temps, un retour oral avec
le soignant référent de ce patient permet
d’aider à considérer la souffrance alcooli-
que souvent associée à ces épisodes.
Le repérage hospitalier des personnes en dif-
ficultés avec l’alcool est parfois réputé diffi-
cile. Cependant, les situations où l’alcool est
visible, y compris à faible taux (dosages po-
sitifs d’alcoolémie) doivent au moins ame-
ner à parler d’alcool. Il peut être aussi inté-
ressant de s’interroger sur les raisons ayant
amener à avoir fait ce dosage d’alcoolémie
à l’entrée de l’hôpital. Évoquer et caractéri-
ser le lien possible entre motifs d’hospitali-
sation et constat d’une alcoolisation plus ou
moins récente est utile pour le patient. Cette
aide à la prise de conscience des dommages
de l’alcool participe à la reconnaissance de
son mésusage. Sur cette base, les change-
ments de comportements et les soins pour-
ront se développer.
Des hypothèses
La question de l’ancienneté de la dernière
alcoolisation est d’importance devant une
alcoolémie basse. S’agit-il d’une alcoolisa-
tion modeste sporadique ou, comme nous
l’avons plusieurs fois constaté, le reflet
d’une reprise d’alcoolisation chez un absti-
nent secondaire ? Dans ce second cas, l’in-
tervention précoce et rapide en alcoologie
est requise. D’autant plus que l’on pourra se
demander pourquoi ce patient arrive à l’hô-
pital, laisse voir une alcoolisation modeste,
si ce n’est pour espérer une offre de soins
qu’il n’arrive pas à solliciter explicitement.
L’autre alternative devant une alcoolémie
basse est l’hypothèse d’une alcoolisation
plus importante, qui est vue tardivement.
Là aussi, toutes les raisons à rencontrer le
patient existent.Alors s’agit-il simplement
de la péripétie survenant dans un parcours
d’usage ou de mésusage d’alcool ? Arrivant
souvent tard dans une longue histoire entre
une personne et l’alcool, cet épisode ne se-
rait qu’un avatar de plus ?
Nous faisons une autre hypothèse, consi-
dérant le nombre d’alcoolisations qui se
“terminent” à domicile, pourquoi certai-
nes arrivent-elle à l’hôpital et sont objec-
tivées ? Peut-être simplement pour ren-
contrer des soignants. “L’alcoolique vient
témoigner d’un état, et se contente souvent
de se montrer, il ne demande rien” (7). Par
cet acte posé devant un soignant, le malade
ne demande-t-il pas une aide, autrement
que par des mots ? Alors pour échanger,
au soignant de faire un pas en avant, et
de commencer à parler, de recourir à une
avance de la parole (7).
Et le malade ?
La rencontre est l’occasion pour certains
malades d’apprendre qu’un dosage d’alcoo-
lémie a été réalisé et d’en connaître le résul-
tat. Tous les patients, même sans être dans le
mésusage d’alcool, acceptent de parler d’al-
cool et surtout d’eux-mêmes dans le cadre
de la procédure en cours. L’entretien proposé
n’est ni une intrusion, ni une stigmatisation.
C’est au contraire une opportunité d’accès
à une aide ou à un soin, comme un soutien
dans les stades du changement, avec une ré-
férence aux entretiens motivationnels.
n
Références bibliographiques:
1. Pirmohamed M, Brown C, Owens L et al. The
burden of alcohol misuse on an inner-city general
hospital. Q J Med 2000;93:291-5.
2. Poncet F, Feral A. Le patient alcoolisé : un
“client” si présent et si oublié des urgences. Cour-
rier des addictions 2002;4:137-41.
3. Wylomanski S, Wylomanski JL, Martin J, Thibaut
G, Barrucand D. Étude systématique de l’alcoo-
lémie par analyse de l’air expiré dans un service
d’accueil et de soins d’urgence, Rev Alc 1983;29:
140-52.
4. Menecier P, Menecier-Ossia L, Piroth L, Naouri
C, Vialle A, Simonin C. Place du dosage de l’alcoo-
lémie dans une activité d’alcoologie hospitalière.
Alcoologie 1998;20(3);239-44.
5. Actualisation des conférences de consensus.
L’ivresse éthylique aiguë aux urgences (1991). Pa-
ris : Congrès Urgences, 2001.
6. Savola O, Niemela O, Hillbom M. Blood alco-
hol is the best indicator of hazardous of hazardous
alcohol drinking in young adults and working-age
patients with trauma. Alcohol ans Alcoholism 2004;
39(4):340-5.
7. Osterman G, Rigaud A. Comment faire l’avance
de la parole auprès du patient alcoolodépendant. J
Psychiatrie Privée 2001;15:21-4.
8. Guillo F. Parler d’alcool a des patients qui ne
demandent rien. Rev Med Suisse 2005;1:1712-6.
9. Batel P, Pessione F, Bouvier AM, Rueff B. Promp-
ting alcoholics to be referred to an alcohol clinic:
the effectiveness of a simple leter. Addiction 1995;
90:811-4.
10. Benyamina A, Bouchez J, Rahioui H, Reynaud
M. Urgences psychiatriques en addictologie. Revue
du Praticien 2003;53:1201-8.
1
/
3
100%