UCA

Agence Nationale d’Appui à la Performance
des établissements de santé et médico-sociaux
Dr Gilles Bontemps
CHIRURGIE AMBULATOIRE
DAY SURGERY

Définition française :
Définition internationale :
Synonyms: Day. Same day. Day only. Working day
-no overnight stay.
Différences: extended surgery (<24 H), short stay
(<72 H) et office (cabinet)
DEFINITION DE LA CHIRURGIE AMBULATOIRE
“Actes chirurgicaux avec anesthésie et passage
au bloc opératoire avec une durée
d’hospitalisation de –de 12 heures sans nuitée.”
= même intervention chirurgicale, même
technique anesthésique, grâce à une
organisation particulière (anticiper, organiser,
coordonner, optimiser)

CONSTAT INITIAL = RETARD FRANCAIS
% en ambulatoire sur 20 interventions traceuses en 1997
94
85
78
70
67
58
56
45
40
33
10
22
60
30
0
10
20
30
40
50
60
70
80
90
100
USA
Canada
Danemark
N. Zélande
Hollande
UK
Australie
Finlande
Belgique
Irlande
Espagne
Italie
Portugal

- Moindre exposition aux
infections nosocomiales
- Satisfaction des patients
-Évolution du rôle du
patient
-Dédramatisation de l’acte
Qualité de la prise en charge des personnes
PERFORMANCE = ENJEUX POUR LES PATIENTS
Etude CNAMTS octobre 2003 /
34 000 patients
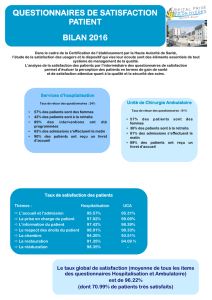
90 % des patients satisfaits
Etude CNAMTS IPSOS Santé
février 2007 / 1013 personnes
89 % éviter les hospitalisations
inutiles
89 % faire réaliser des
économies
84% faire gagner du temps aux
patients
80% mieux gérer le système de
soins
72% améliorer le confort des
patients
R
R
Ré
é
és
s
se
e
ea
a
au
u
u
I
I
IN
N
NC
C
CI
I
IS
S
SO
O
O
2
2
20
0
00
0
07
7
7
P
P
Pr
r
ro
o
og
g
gr
r
ra
a
am
m
mm
m
me
e
e
d
d
de
e
e
s
s
su
u
ur
r
rv
v
ve
e
ei
i
il
l
ll
l
la
a
an
n
nc
c
ce
e
e
e
e
et
t
t
d
d
de
e
e
p
p
pr
r
ré
é
év
v
ve
e
en
n
nt
t
ti
i
io
o
on
n
n
d
d
de
e
es
s
s
i
i
in
n
nf
f
fe
e
ec
c
ct
t
ti
i
io
o
on
n
ns
s
s
d
d
du
u
u
s
s
si
i
it
t
te
e
e
o
o
op
p
pé
é
ér
r
ra
a
at
t
to
o
oi
i
ir
r
re
e
e
Taux ISO : 5 fois plus en
traditionnel / DS

-Satisfaction
-Meilleure qualité de vie
-Coopération
professionnelle
-Nouvelles compétences /
nouveaux métiers
Conditions de travail et l’attractivité pour les professionnels
PERFORMANCE = ENJEUX POUR LE PERSONNEL
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%