Recommandations dans le traitement de l`asthme

Recommandations dans le
traitement de l’asthme
JM DEGREEF

Recommandations d experts
Gina 2004
Gina2006
Asthme allergie SPLF
2007

Epidémiologie de l’asthme en
France
Adolescents : 10 à 18% d’asthmatiques (1)
Adultes : 5,1% d’asthmatiques (1)
Gradient de prévalence : (1)
–Est – Ouest (prévalence plus basse à l’est)
–Nord –Sud (prévalence plus basse au sud)
117 308 patients en ALD (2)
(1) Godard P et al. Epidémiologie. In: Godard P et al. Asthmologie. Editions Masson, Collection Abrégés. Paris, 2000: 5 –21
(2) HAS. Guide –Affection longue durée : Insuffisance respiratoire chronique grave secondaire à un asthme. 2006
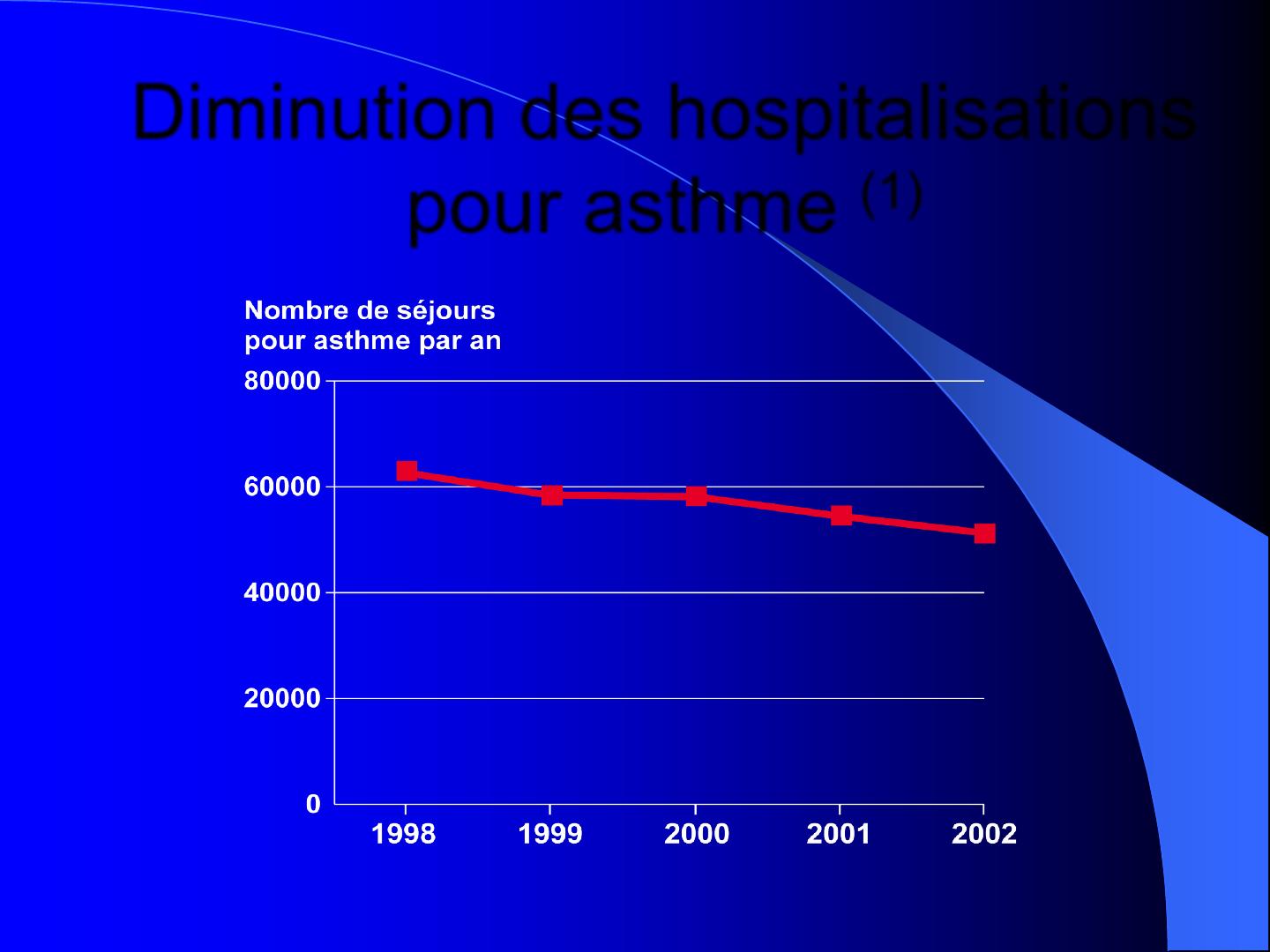
Diminution des hospitalisations
pour asthme (1)
(1) InVS. Hospitalisations pour asthme en France métropolitaine, 1998 –2002. Evaluation à partir des données du PMSI. 2007
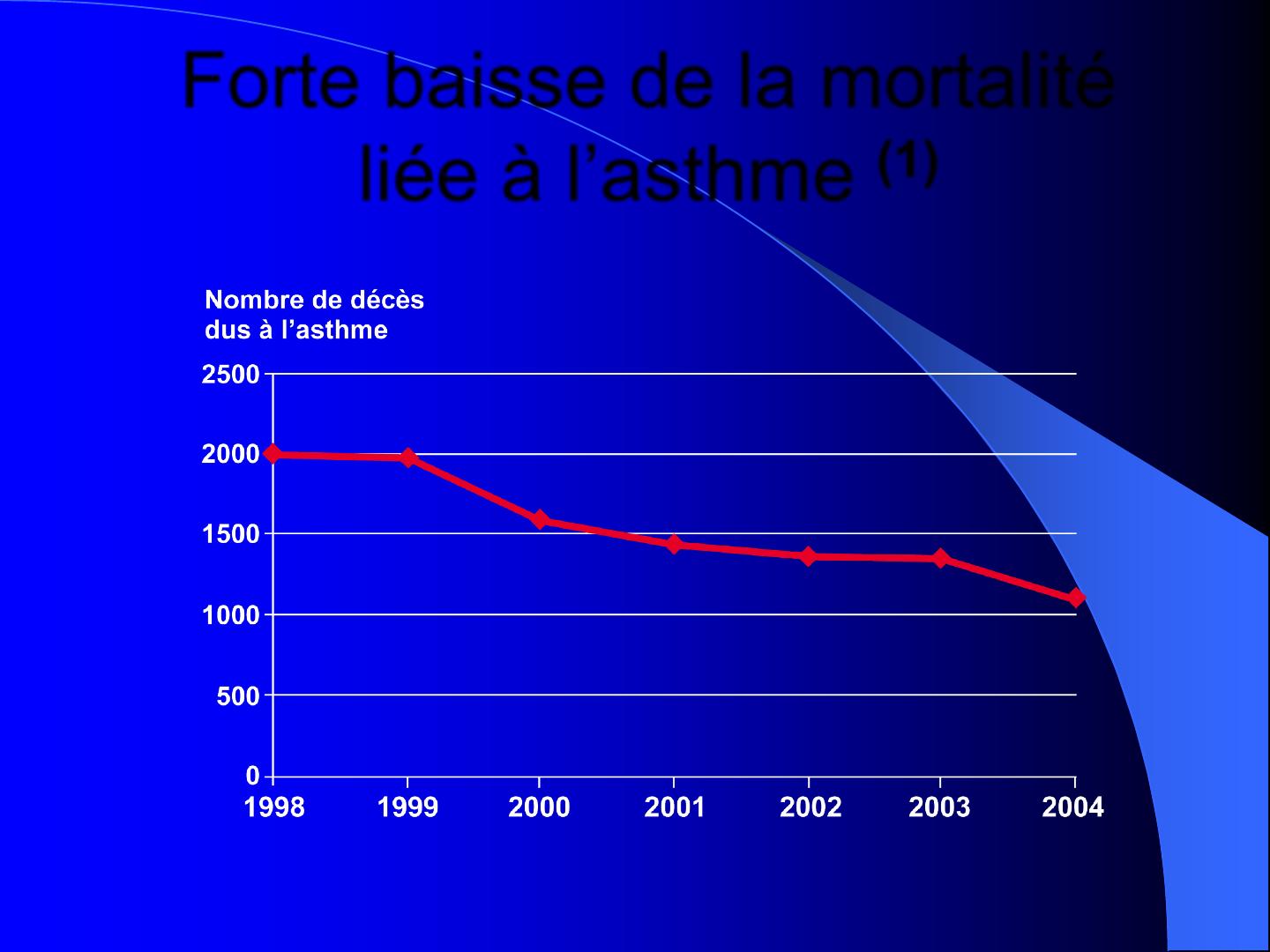
Forte baisse de la mortalité
liée à l’asthme (1)
(1) Centre d'épidémiologie sur les causes médicales de décès (INSERM). Effectifs des décès dus à l’asthme: 1998 – 2004.
Disponible sur: http://www.cepidc.vesinet.inserm.fr/
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
1
/
40
100%











