MICI : Focus sur le microbiote

La Chirurgie au Cours des MICI
Maryan Cavicchi, MD, PhD

La chirurgie... Pour ou Contre ?
Impossible de répondre
A chaque malade ses particularités
A chaque maladie son évolutivité
A chaque individu ses peurs et ses espoirs
Casser les dogmes
Bien dans la RCH
Jamais dans le Crohn

Petit Lexique
…ectomie : enlever en général totalement un organe
Résection : enlever chirurgicalement une partie du
tube digestif
Anastomose : suture chirurgicale d’une partie du
tube digestif à une autre
Sténose : rétrécissement d’une partie du tube
digestif
Fistule : communication anormale entre le tube
digestif et un autre organe, la peau, une autre partie
du tube digestif
Coelioscopie (ou laparoscopie) : abord chirurgical
de l’abdomen sans ouverture large (laparotomie)

Fréquence de la chirurgie au cours des MICI
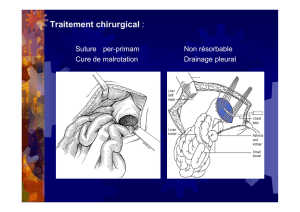
Maladie de Crohn
70 - 80 % des MC du grêle seront opérées
30-40 % des MC coliques seront opérées
Résection iléo-caecale +++ (74 %)
Stricturoplastie (1 %)
Résection iléale ou jéjunale (7.5 %)
Colectomie (15 %)
Iléostomie (3 %)
Rectocolite hémorragique
30-40 % des RCH seront opérées (20 % au cours des 5
premières années)
Colectomie avec anastomose iléo-anale
Colectomie avec anastomose iléo-rectale

Le risque de se faire opérer a-t-il évolué ces
dernières années ?
Etonnamment non même avec les immunosuppresseurs
Mais diminution de la probabilité d’être opéré au cours de la
première année dans la maladie de Crohn
12 % de risque d’être opéré dans la première année dans la
période 2003-2005
vs 35 % de risque d’être opéré dans la première année dans la
période 1962-1987
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
1
/
39
100%