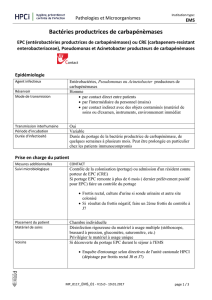
Entérobactéries productrices de carbapénèmases (EPC)

1
Groupe National de Guidance Luxembourg, le 20.12.2013
en matière de
Prévention des Infections Nosocomiales
(GNPIN)
Maîtrise de la diffusion de bactéries multirésistantes aux
antibiotiques:
Entérobactéries productrices de carbapénèmases (EPC)
A ) En résumé
La prévalence croissante d’entérobactéries productrices de carbapénèmases (EPC) dans tous les pays
est considérée comme un risque de santé publique majeur (ECDC European Centre for disease
prevention and Control réf.1 ; 2 ; 3, 13 etc) :
impasse thérapeutique en cas d’infection par une EPC (seuls antibiotiques encore actifs :
colistine, tigécycline (mais à activité inconstante), parfois l’aztréonam)
mortalité élevée liée aux infections causées par les EPC
les EPC causent des épidémies en milieu hospitalier, qui sont très difficiles à maîtriser
si la prévalence d’EPC dans la communauté (c-à-d en dehors de l’hôpital) est actuellement
inconnue, les experts craignent que la problématique des EPC augmente également dans la
communauté dans le futur (2,9)
les carbapénèmes constituant la seule classe d’antibiotiques à large spectre encore active sur
les bactéries gram-négatif multirésistantes, il importe de limiter l’utilisation de cette classe
d’antibiotiques pour en préserver l’efficacité.
Il est reconnu unanimement que pour maîtriser la transmission et diffusion des carbapénèmases, il
faut agir précocément et appliquer des mesures de contrôle efficaces :
- Prescription prudente d’antibiotiques pour prévenir l’émergence des EPC
- Prévenir la diffusion à partir des patients porteurs d’EPC
Les équipes médicales avec l’aide des pharmaciens hospitaliers analysent et surveillent
régulièrement l’utilisation des antibiotiques dans le but de diminuer la pression antibiotique et
notamment de limiter l’usage des carbapénèmes afin de préserver leur efficacité. Cette surveillance
est menée avec l’aide de tableaux de bord.

2
Dépistage précoce des patients à risque pour le portage d’EPC :
1) Groupes-cible:
a) Dépistage à l'admission chez tout patient transféré à partir d'un hôpital étranger.
Si les risques d'acquisition d'une carbapénèmase sont les plus élevés lors de l'hospitalisation
dans un pays en situation épidémique / endémique pour les EPC (voir tableau 1 en annexe),
les experts sont d'avis que l'absence de données fiables sur la prévalence réelle notamment
dans les pays européens rend indispensable de procéder à un dépistage chez tout patient
transféré à partir d'un hôpital étranger (recommandation ECDC(1); stratégie appliquée en
France(4;13), Norvège, Suède et Israel).
b) Outre le dépistage : isolement prophylactique (avec application des « précautions
complémentaires contact ») dès l’admission, de tout patient rapatrié d’un établissement
hospitalier d’un pays à taux élevé d’EPC (voir tableau1).
c) Il est recommandé (3; 4; 13) d’évaluer l’indication - à l’admission des patients - d’un
dépistage chez les patients ayant effectué, au cours de l’année précédant leur hospitalisation
au Luxembourg, un séjour dans un établissement hospitalier - ou dans une filière de soins
spécifique (dialyse) - d’un pays à taux élevé d’EPC (voir tableau 1).
Pour cette raison il est fortement recommandé de rechercher systématiquement dans
l’interrogatoire médical une hospitalisation à l’étranger dans les 12 mois précédents(13).
d) Il est recommandé (13) d’évaluer l’indication - à l’admission - d’un dépistage chez tout
patient transféré d’un établissement hospitalier et ayant été en contact avec un patient porteur
d’EPC.
e) Il est recommandé (13) d’évaluer l’indication - à l’admission - d’un dépistage chez tout
patient ayant été antérieurement connu porteur d’EPC.
2) Sites de prélèvement :
Frottis rectal, ainsi que tout site clinique présent chez le patient.
Mentionner sur le formulaire de demande : recherche d’EPC (entérobactéries productrices de
carbapénèmases).
3) Au laboratoire : voir plus loin
Mesures de contrôle à appliquer immédiatement, dès que le laboratoire a détecté une souche
susceptible d’être une EPC
Le laboratoire alerte immédiatement le médecin hospitalier traitant, l’unité de soins ainsi que l'unité
de prévention de l’infection nosocomiale(UPI).
Sont à instaurer immédiatement:
Isolement / maintien de l’isolement du patient en chambre individuelle.
Des patients porteurs de la même EPC peuvent être isolés dans une même chambre.

3
Application systématique des « précautions complémentaires contact » : Blouse à usage
unique à manches longues et gants pour tout contact avec le patient et son environnement.
Renforcement des précautions standard (hygiène des mains, désinfection des surfaces) vis-à-
vis de tous les patients dans l’unité de soins.
L’UPI informera le personnel d’entretien de la bonne procédure concernant la désinfection
des surfaces et les mesures à respecter chez un patient en isolement.
Mesures à prendre face à un patient colonisé ou infecté par une EPC
Si un patient a été détecté positif pour une EPC, des mesures sont à prendre
a) le concernant :
Limiter ses déplacements au sein de l’hôpital.
Tout déplacement doit être précédé d’une information sur les mesures à prendre : information
au service médico-technique ou d’hospitalisation, à l’établissement accueillant le patient à
sa sortie, au service assurant le transport interne/externe.
Le patient et sa famille sont à informer sur le portage d’EPC.
L'UPI définit et surveille la procédure de désinfection journalière de l’environnement du
patient, ainsi que la procédure de désinfection finale à la sortie du patient(4).
Continuer à considérer un patient détecté positif comme porteur, même si plusieurs
dépistages successifs sont négatifs (patient porteur, mais non excréteur) ; en effet la durée
effective de portage n’est pas connue( référence 3, page 30 ; et référence 10).
b) ET un dépistage est à réaliser immédiatement chez tout patient qui a été en contact direct avec lui
au cours de cette hospitalisation.
Signalement des cas positifs ( portage ou infection)
Connaître la prévalence réelle des EPC est indispensable
- dans le cadre d’une stratégie de préservation de l’efficacité des antibiotiques, aussi bien au niveau
national qu’au niveau de chaque établissement hospitalier
- pour pouvoir prendre les mesures de contrôle adéquates afin d’éviter les transmissions
secondaires à l’intérieur des établissements.
Tout cas positif (portage ou infection) est à signaler à la Direction de la Santé par le laboratoire
ayant fait le diagnostic, sous forme de signalement anonymisé quant aux données personnelles du
patient.
Mesures organisationnelles supplémentaires à mettre en place
Un système d’alerte devra être mis en place afin de prévenir l’ensemble des personnels concernés en
cas de réhospitalisation du patient.
Le statut de porteur d’EPC devra être communiqué, par le médecin traitant, par contact téléphonique
et document de transfert, avant tout transfert afin que les personnes accueillant le patient puissent se
préparer au mieux. Informer également le service de transport (Voir plus loin).

4
Lorsque survient un nouveau cas de patient colonisé ou infecté et présentant un lien
épidémiologique avec un cas d’EPC préalablement détecté
La dissémination de l’EPC dans un ou plusieurs services de l’établissement doit être suspectée et des
mesures complémentaires doivent être mises en place dont
- le dépistage de tous les patients séjournant ou ayant séjourné au même moment dans le(s) même(s)
service(s) que le(s) porteur(s) de l’EPC en cause,
- la création ou activation d’une cellule de gestion de l’épidémie qui procède à une enquête
épidemiologique et veille à ce que les mesures de gestion et de protection nécessaires soient prises
(outbreak management, voir plus loin).
Glossaire :
BLSE β-lactamase à spectre étendu
ECDC European Centre for disease prevention and control
EPC Entérobactéries productrices de carbapénèmases
B) Au sujet des entérobactéries productrices de carbapénémases :
-problèmes liés à la résistance aux carbapénèmes
-mesures préconisées
-autres informations
Les carbapénèmases, des β-lactamases hydrolysant la majorité des antibiotiques β-lactames dont les
carbapénèmes, ont diffusé parmi les entérobactéries, ce phénomène étant constaté maintenant dans
tous les pays.
Les carbapénèmases sont de différents types
des carbapénèmases de classe A, dont les carbapénèmases KPC rencontrées en général chez
des souches Klebsiella pneumoniae nosocomiales, sur tous les continents,
des carbapénémases de classe B: des métallo-β- lactamases (IMP, VIMP, NDM-1) : la
carbapénèmase NDM-1, de découverte plus récente, préoccupe plus spécialement, car elle est
découverte maintenant aussi dans l’environnement au niveau du sous-continent indien, et
dans d’autres espèces que les entérobactéries,
et des carbapénémases de classe D: les oxacillinases. Les EPC à carbapénèmase OXA-48
posent un problème croissant, par leur fréquence (c'est l'EPC la plus fréquemment rencontrée
en France et Belgique) et la difficulté de leur diagnostic: elles présentent souvent une
résistance de bas niveau aux carbapénèmes et sont parfois BLSE- négatives (donc
céphalosporine-sensibles) et peuvent dès lors ne pas être détectées par culture sur les
différents milieux sélectifs.
La prévalence croissante d’entérobactéries productrices de carbapénèmases (EPC) dans tous les pays
est considérée comme un risque de santé publique majeur (ECDC, 2,3, etc) :

5
les carbapénèmes constituent la seule classe d’antibiotiques à large spectre encore active sur
les bactéries gram-négatif multirésistantes, classe d’antibiotiques qu’il importe donc de
préserver,
les infections causées par les EPC conduisent à des impasses thérapeutiques; les seuls
antibiotiques encore actifs sont la colistine, la tigécycline (mais à activité inconstante), et
parfois l’aztréonam,
on ne peut pas s’attendre à la mise sur le marché, dans les 5 à 10 ans à venir, d’antibiotiques
contre des bactéries gram-négatif, qui auraient un mécanisme d’action nouveau,
les infections causées par les EPC s’accompagnent d’une mortalité élevée,
les EPC causent des épidémies en milieu hospitalier, très difficiles à maîtriser : exemple
d’une épidémie à Klebsiella pneumoniae (type OXA-48) dans un hôpital aux Pays-Bas en été
2011 qui a causé 70 cas de colonisation/infection (avec 3 causes de décès directement
attribuables à cette infection) et qui a nécessité un dépistage chez environ 2000 patients ayant
eu un contact potentiel avec des cas (2);
exemples de plusieurs épidémies dans des hôpitaux en France, chacune ayant nécessité le
dépistage de plus de 300 patients dans plus de cinq établissements différents ainsi que des
mesures extensives de contrôle pour la maîtrise de l’épidémie(6).
Vaux et alii rapportent que des cas secondaires (cas reliés au cas-index par une chaîne de
transmission identifiée, c-à-d en général transmission intra-hospitalière) étaient détectés dans
34% des cas d’infection/portage d’EPC déclarés dans le système hospitalier français,
les gènes codant pour des carbapénèmases sont souvent associés à des éléments génétiques
mobiles variés (transposons, plasmides) à la base de leur dissémination efficace et rapide
dans une même espèce et au sein de genres et d’espèces différents
si la prévalence d’EPC dans la communauté (c-à-d en dehors de l’hôpital) est actuellement
inconnue, des infections communautaires causées par des souches d’E. Coli ST-131
productrices de carbapénèmases KPC et NDM inquiètent les experts en raison de la
propension de ce clone particulier à disséminer les BLSE CTX-M-15 dans le monde entier,
comme constaté dans le passé. Ils craignent donc que la problématique des EPC augmente
aussi dans la communauté dans le futur (2,9).
Il est reconnu unanimement que pour maîtriser la transmission et diffusion des carbapénèmases,
il faut agir précocément et appliquer des mesures de contrôle efficaces :
- Prescription prudente d’antibiotiques pour prévenir l’émergence des EPC
- Prévenir la diffusion à partir des patients porteurs d’EPC
Les équipes médicales avec l’aide des pharmaciens hospitaliers analysent et surveillent
régulièrement l’utilisation des antibiotiques dans le but de diminuer la pression antibiotique et
notamment de limiter l’usage des carbapénèmes afin de préserver leur efficacité. Cette surveillance
est menée avec l’aide de tableaux de bord.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%