cours 14 la physiopathologie de l`insuffisance cardiaque

1
Année universitaire 2014-2015
COURS 14
LA PHYSIOPATHOLOGIE DE L’INSUFFISANCE CARDIAQUE (I)
PLAN DU COURS:
I. La performance cardiaque: définition & facteurs déterminants (bref rappel
physiologique)
II. L’insuffisance cardiaque (IC):
1. Définition, classification et étiologie
2. Les mécanismes compensatoires de l’IC
Le mécanisme de Frank-Starling
I. LA PERFORMANCE CARDIAQUE: définition & facteurs déterminants
LA PERFORMANCE CARDIAQUE (PC) peut être définie au niveau de:
A. Muscle cardiaque
B. Pompe cardiaque (coeur)
Au niveau du muscle cardiaque, la PC s’exprime par la capacité du muscle cardiaque de
générer de la tension (force) et de se raccourcir activement.
Au niveau de la pompe cardiaque, la PC est appréciee par la capacité de développer une
pression endocavitaire et de générer le débit cardiaque (DC).
Les déterminants majeurs de la PC, tant au niveau du muscle qu’au niveau de la pompe sont:
1. La précharge
2. La postcharge
3. L’inotropisme (l’état contractile)
4. La fréquence cardiaque (FC)
L’augmentation de 1, 3, 4 DC
L’augmentation de 2 DC
1. LA PRÉCHARGE
1.1. La précharge du muscle cardiaque :
Définition: représente la tension qui détermine le degré d’étirement des fibres
myocardiques en repos (la longueur des sarcomères au début de la contraction)
Signification:
- l’étirement du muscle antérieurement à la stimulation (contraction) déterminera
l’augmentation de la force de contraction par: i) l’optimisation du degré de superposition des
myofilaments avec l’augmentation du nombre des ponts actine-myosine au cours de la systole
suivante et respectivement, par ii) l’augmentation de la sensibilité des myofilaments pour le
calcium.
- à des longueurs des sarcomères entre 1,5-2,2 m la tension active est directement
proportionnelle à la précharge.
- la longueur optimale du sarcomère à laquelle la force maximale se développe est de 2,2 m, après
quoi la force diminue.
DEPARTEMENT III – SCIENCES FONCTIONNELLES
Discipline de PHYSIOPATHOLOGIE
Rue Tudor Vladimirescu, no. 14
300173 Timioara,
Tel/Fax: +40 256 493085

2
! Obs:
La force développée par le muscle pendant la contraction est directement proportionnelle au
nombre des ponts (interactions) acto-myosiniques qui, à leur tour, sont déterminés par la
concentration du Ca++ dans l'espace inter-filamentaire.C’est ainsi qu’on explique pourquoi les
médicaments qui déterminent l’accumulation du calcium dans l’espace intracellulaire des fibres
cardiaques mènent à l’augmentation de la force de contraction, ex: les glycosides cardiotoniques
(digitale). Récemment ont été introduits des composants qui actionnent par l’augmentation de la
sensibilité des myofilaments pour le calcium, ex: le lévosimendan.
1.2. La précharge de la pompe cardiaque:
Définitions:
- est la tension au niveau des parois ventriculaires à la fin de la diastole
- est aproximée avec le volume télédiastolique/end-diastolique (VTD/VED) ou la pression
télédiastolique/end-diastolique (PTD/PED) qui détermine la longueur de repos des
sarcomères
- la précharge dépend:
du tonus veineux: du tonus veineux du retour veineux VED
de la volémie: de la volémie du retour veineux VED
de la contraction atriale: contribue avec aproximativement 20% au VED
de la distribution intra-vs. extrathoracique du volume sanguin: VED en clinostatisme,
inspire, effort physique
de la distensibilité (compliance) des ventricules: de la compliance ventriculaire (le
relâchement déficitaire) apparaît dans: l’hypertrophie ventriculaire concentrique (ex. de
l’HTA et de la sténose aortique), les cardiomyopathies restrictive et hypertrophique, la
fibrose myocardique post-infarctus
Signification:
La relation entre le VED et la performance cardiaque a été décrite par les physiologues Frank et
Starling il y a un siècle et elle est connue sous le nom de la courbe de Frank-Starling ou la
courbe fonctionnelle cardiaque.
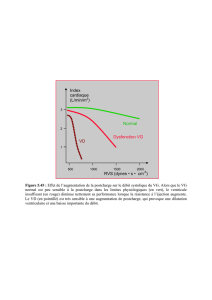
La courbe fonctionnelle cardiaque montre que:
- le coeur normal au repos travaille à une longueur intermédiaire des sarcomères (le point de
fonctionnement du coeur normal au repos qui correspond au VED = 135 ml qui assure un
volume systolique/bat. = 70ml)
- la pente ascendante de la courbe (du point de fonctionnement jusqu’au sommet de la courbe)
s’appelle la réserve fonctionnelle cardiaque (qui est grande au coeur normal et baisse
progressivement dans l’insuffisance cardiaque).
Figure 1. La courbe fonctionnelle cardiaque (explications dans le texte)
Le volume end-diastolique (La précharge)
Volume par battement
Réserve cardiaque
Point de
fonct. au
repos

3
- L’augmentation du DC peut se produire par 2 mécanismes:
l’augmentation de la contractilité et de la FC (déterminée par la stimulation bêta-
adrénergique) qui déplacera en haut la courbe fonctionnelle cardiaque (ex., l’adaptation
du coeur normal à l’effort)
l’augmentation du VED (déterminée par le mécanisme de Frank-Starling) qui déplacera le
point de fonctionnement du coeur sur la pente ascendante de la courbe fonctionnelle
cardiaque avec de la reserve cardiaque (ex., l’adaptation du coeur insufisant à la baisse
du DC).
! Obs.:
Pendant le remplissage ventriculaire, PED augmente légèrement pour le VED qui détermine des
l'allongements des sarcomères entre 1.5 à 2.2 micromètres, puis PED augmente de façon
exponentielle (le myocarde devient rigide) et les phénomènes de stase / congestion rétrograde
se produisent. Celui-ci est l'inconvénient à long terme de l'adaptation par l’augmentation du
VED, parce que la stase dans les capillaires pulmonaires mène à la sortie du liquide du vaisseau
vers interstitium œdème pulmonaire aigu (voir ci-dessous).
2. LA POSTCHARGE
2.1. La postcharge du muscle cardiaque:
Définition: la résistance que le cœur doit surmonter au cours de la contraction
2.2. La postcharge de la pompe cardiaque:
Définition:
- la résistance que le myocarde doit surmonter au cours de la systole
- c’est la tension du niveau des parois ventriculaires au cours de la systole
- Elle est souvent approximée par la pression artérielle systolique (de l’aorte pour le VG et
respectivement de l’artère pulmonaire pour le VD)
Signification:
La postcharge (ou la tension pariétale systolique) est définie classiquement comme le stress
pariétal (wall stress, ) étant exprimée comme force (tension)/unité de surface. Ainsi, selon la
loi de Laplace pour une cavité sphérique (T = P x r), le stress pariétal pour VG est:
= P x r/2 h
Ou: P = pression ventriculaire, r = rayon de cavité et h = épaisseur de la paroi
On observe que augmente soit par l’augmentation de P (dans les suprasolicitations de
pression), soit par l’augmentation de r (dans les suprasolicitations de volume qui mènent à la
dilatation du ventricule) – voir les causes de l’IC.
!Obs.:
Dans les conditions de suprasolicitation hémodynamique chronique de pression ou volume,
l’augmentation h survient comme un mécanisme compensatoire, qui doit reduire le stress
pariétal (parceque par l’augmentation de la masse ventriculaire baissera la force distribuée sur
l’unité de surface – voir l’Hypertrophie cardiaque.
3. L’INOTROPISME (LA CONTRACTILITE)
Définition:
- la propriété intrinsèque du muscle cardiaque de se contracter, qui varie selon la concentration
intracellulaire du Ca++.
Signification:
Les modifications de la contractilité se reflètent au niveau de la courbe de Frank-Starling par le
changement de sa position:
l’augmentation de l’inotropisme par l’action des agents pharmacologiques (ex. digitale)
déplace en haut la courbe fonctionnelle cardiaque, en déterminant l’augmentation du
débit par battement pour toute valeur de la précharge

4
la baisse de l’inotropisme (ex. IC) détermine le déplacement en bas de la courbe et
respectivement, la baisse du débit par battement et du DC.
4. LA FREQUENCE CARDIAQUE (FC)
FC représente le mécanisme majeur par lequel se réalise l’augmentation du débit cardiaque au
cours de l’augmentation du nécessaire d’O2 déterminée par l’effort physique.
Au niveau du muscle cardiaque: fréquence de stimulation raccourcit le temps disponible à la
pompe de calcium du niveau du réticulum sarcoplasmatique longitudinal (SERCA, „sarco-
endoplasmic reticulum calcium ATP-ase”) de capter le calcium avec [Ca2+] libre dans l’espace
interfilamentaire qui:
i) à court terme = a un effet inotrop positif
ii) à long terme = conduit à l’altération du relâchement du muscle cardiaque
Au niveau de la pompe cardiaque:
- La FC < 140-160 b/min DC (DC = Dsystolique x FC)
- La FC > 160 b/min: le raccourcissement de la diastole détermine la baisse du temps de
remplissage ventriculaire) Dsystolique DC
II. L’INSUFFISANCE CARDIAQUE (IC)
DEFINITION, CLASSIFICATION, ETIOLOGIE
1. Définition:
IC = L’incapacité du cœur à pomper suffisamment de sang pour fournir aux besoins de
l'organisme qui détermine :
- DC sous les nécessités métabolique de l’organisme (IC antérograde) ou
- l’assurance de ce débit au prix d’une augmentation symptomatique de la pression de
remplissage du myocarde (IC rétrograde)
Selon le guide de la Société Européenne de Cardiologie, IC est un syndrome clinique définit par :
A. Symptomes typiques de l’IC:
- IC gauche: dyspnée d’effort ou de repos, orthopnée, toux, asténie/fatigabilité
- IC droite: hépatalgies, ballonnement, anorexie
B. Signes typiques de l’IC:
- IC gauche: tachycardie, pâleur, transpirations, râles pulmonaires souscrépitants
symétriques, le déplacement latéral du choc apexien
- IC droite: oedèmes périphériques déclives, hépatomégalie douloureuse,
reflux hépato-jugulaire, liquide pléural en grande quantité/ascite)
C. Prouves objectives des anomalies cardiaques structurelles ou fonctionnelles en
repos (cardiomégalie, galop protodiastolique, souffles cardiaques, des
modifications écographiques de dysfonction systolique ou diastolique,
l’augmentation des péptides natriurétiques).
Terminologie:
IC aiguë vs. chronique:
IC aiguë décrit: (i) IC de novo, à un début aigu (dans le cas d’une maladie cardiaque
sévère) ou (ii) la décompensation d’une IC chronique dét. par les facteurs
précipitants (voir en bas) et se caractérise par des signes d’oedème pulmonaire aigu
(EPA) ou choc cardiogène;
IC chronique correspond à la définition décrite en haut et est la forme la plus
souvent rencontrée dans la pratique.

5
IC gauche vs. droite/globale:
IC gauche correspond à l’affectation prédominante du ventricule gauche (VG) et la
prédominance des signes de la congéstion pulmonaire
IC droite correspond à l’affectation prédominante du ventricule droit (VD) et la
prédominance des signes de la congéstion systémique
IC globale correspond à une congéstion concomitante systémique et pulmonaire
2. Classification IC:
2.1. La classification fonctionnelle NYHA (New York Heart Association) et ACC/AHA
(American College of Cardiology/American Heart Association)
Tableau 1. Classification de l’insuffisance cardiaque selon ACC/AHA et NYHA.
ACC : American College of Cardiology, AHA : American Heart Association, NYHA: New York Heart
Association.
2.3. Classification physiopathologique – selon la valeur de la fraction d’éjection (FE):
FE est calculée comme le rapport Vsystolique/VEDx100 et a les valeurs normales = 55-70%.
Pathologiquement, baisse dans l’IC par dysfonction systolique
A. IC à FE baissée (< 50%) correspond à l’association du tableau clinique de l’IC à la dysfonction
systolique du VG
B. IC à FE maintenue correspond à l’association du tableau clinique de l’IC à la dysfonction
diastolique du VG (anomalie de relâchement). Elle est plus fréquente chez les femmes, les
personnes âgées, les hypertensifs.
3. Étiologie IC:
IC représente le stade final évolutif de nombreuses affections cardio-vasculaires (causes
déterminantes) et une fois instalée, une série de facteurs peuvent conduire à
l’aggravation/décompensation de celles-ci (causes précipitantes).
 6
6
 7
7
 8
8
 9
9
1
/
9
100%