Le trouble dépressif est qualifié de sévère

TROUBLE DEPRESSIF ISOLE
DE L’ADULTE

La consommation des psychotropes (anxiolytiques, hypnotiques,
antidépresseurs et neuroleptiques) en France est deux fois plus élevée
que dans le reste de l’Europe. En 2000, 1 français sur 4 a fait l’objet
d ’une prescription d ’au moins un psychotrope
85 % de ces psychotropes sont prescrits par des généralistes
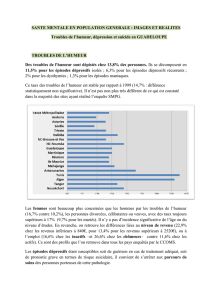
La dépression constitue un problème de santé publique avec une
prévalence à un an de 5 à 15 % en fonction des études. Elle atteint
plus les femmes que les hommes à tout âge et multiplie par 30 le
risque de suicide (13 000 en 2003)
La dépression était la quatrième cause mondiale d’incapacité en 1990
et sera en 2030 la première cause d’incapacité dans les pays
développés dont la France
ASPECTS ÉPIDÉMIOLOGIQUES
ET MÉDICO-ÉCONOMIQUES

DIAGNOSTIC
Critères généraux (obligatoires) :
L’épisode dépressif doit persister depuis au moins 2 semaines G1
Absence de symptômes hypomaniaques ou maniaques G2
Critères d’exclusion courants : substance psycho active, trouble mental organique
Présence d’au moins deux des trois symptômes suivants :
Humeur dépressive persistant pendant au moins 2 semaines
Diminution marquée de l’intérêt ou du plaisir pour des activités habituellement agréables
Réduction de l’énergie ou augmentation de la fatigabilité
« L’humeur est cette disposition affective fondamentale, riche de toutes les instances
émotionnelles et instinctives, qui donne à chacun de nos états d’âme une tonalité agréable ou
désagréable, oscillant entre les 2 pôles extrêmes du plaisir et de la douleur »
Présence d’au moins 1 des 7 symptômes suivants :
Perte de la confiance en soi ou de l’estime de soi
Sentiment injustifié de culpabilité excessive ou inappropriée
Pensées de mort ou idées suicidaires récurrentes, ou comportement suicidaire de
n’importe quel type
Diminution de l’aptitude à penser ou à se concentrer
Modification de l’activité psychomotrice, caractérisée par une agitation ou un
ralentissement (signalé ou observé)
Perturbation du sommeil de n’importe quel type
Modification de l’appétit avec variation pondérale correspondante

STADE DE GRAVITE
Le trouble dépressif est qualifié de léger lorsqu’il y a peu ou pas
de symptômes supplémentaires ; l’altération des activités reste
mineure
Le trouble dépressif est qualifié de sévère lorsque qu’il y a
plusieurs symptômes supplémentaires par rapport au nombre
nécessaire pour répondre au diagnostic ; les symptômes perturbent
nettement les activités sociales ou relationnelles
Le trouble dépressif est qualifié de sévère avec
caractéristiques psychotiques lorsque s’ajoutent des idées
délirantes ou des hallucinations
Le trouble dépressif est qualifié de modéré lorsque les
symptômes sont compris entre les deux extrêmes

L’évaluation du risque suicidaire associera les constatations cliniques et
l’utilisation de l’échelle de désespoir de Beck (échelle de 20 items pour mesurer
les attitudes négatives quant à l'avenir).
Elle respectera les principes suivants :
•une souffrance tolérable doit être écoutée, une souffrance intolérable
(grande perplexité anxieuse, agitation) doit être soulagée par des
traitements symptomatiques ;
• l’examen médical de la personne en crise reste indispensable. Il permet
d’apaiser et d’entrer en relation ;
•la recherche d’antécédents de tentative de suicide fait partie de
l’interrogatoire ;
•la famille et les accompagnants sont à écouter car souvent impliqués
dans le suivi ; la possibilité de soutien du suicidaire sera évaluée en cas
de retour au domicile comme en cas d’hospitalisation à la demande d’un
tiers (HDT).
À l'issue de cette évaluation, un avis spécialisé ou une hospitalisation brève est
recommandé en principe de référence.
LE RISQUE SUICIDAIRE
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%