contenu de la présentation - Institut universitaire en santé mentale

1
•
•Soigner
Soigner
•
•Découvrir
Découvrir
•
•Enseigner
Enseigner •
•Caring
Caring
•
•Discovering
Discovering
•
•Teaching
Teaching
•
•DATE: le 23
DATE: le 23 octobre
octobre 2009
2009
CONTENU DE LA PRÉSENTATION
CONTENU DE LA PRÉSENTATION
Les formateurs
Les formateurs
Le programme DICP à l’institut Douglas
Le programme DICP à l’institut Douglas
-
-les 3 services
les 3 services
-
-profil de la clientèle
profil de la clientèle
Les enjeux éthiques face aux soins médicaux
Les enjeux éthiques face aux soins médicaux
-
-la complexité des traitements médicaux et dentaires
la complexité des traitements médicaux et dentaires
-
-la difficulté d’obtenir le consentement
la difficulté d’obtenir le consentement
-
-les défis pour les professionnels et para
les défis pour les professionnels et para-
-professionnels
professionnels
-
-manque de communication et support pour le double diagnostiqué
manque de communication et support pour le double diagnostiqué
Le cas de Mme. B
Le cas de Mme. B
La conclusion
La conclusion
Les références
Les références

2
FORMATEURS
FORMATEURS
•
•Deborah Nasheim, msw, Chef du programme
Deborah Nasheim, msw, Chef du programme
•
•Dawn Robitaille, Éducatrice spécialisée
Dawn Robitaille, Éducatrice spécialisée
PROGRAMME DICP À L’INSTITUT DOUGLAS
PROGRAMME DICP À L’INSTITUT DOUGLAS
LES TROIS SERVICES
LES TROIS SERVICES
1.
1. Burgess 2
Burgess 2:
:
Unité de soins de 15 lits
Unité de soins de 15 lits
-
-13 chambres simples & 2 chambres doubles
13 chambres simples & 2 chambres doubles
Personnel
Personnel:
:
Psychiatre • Chef du programme • Infirmiers/ères •
Psychiatre • Chef du programme • Infirmiers/ères •
PAB’S • Agents de modification du comportement* •
PAB’S • Agents de modification du comportement* •
Éducateur* • Travailleuse sociale • Agente
Éducateur* • Travailleuse sociale • Agente
Administrative
Administrative
*Les membres du personnel suivent les patients dans les trois se
*Les membres du personnel suivent les patients dans les trois services.
rvices.

3
PROGRAMME DICP À L’INSTITUT DOUGLAS
PROGRAMME DICP À L’INSTITUT DOUGLAS
LES TROIS SERVICES
LES TROIS SERVICES
2.
2. Centre d’apprentissage Phoenix
Centre d’apprentissage Phoenix:
:
Programme de jour ouvert de 7h45 à 16h15 de lundi à
Programme de jour ouvert de 7h45 à 16h15 de lundi à
vendredi
vendredi
30 patients provenant de:
30 patients provenant de:
-
-l’unité de soins BP2
l’unité de soins BP2
-
-Résidence type familial (RTF)
Résidence type familial (RTF)
-
-Ressources intermédiaire (RI)
Ressources intermédiaire (RI)
Personnel
Personnel: Psychiatre
: Psychiatre •
•Éducateurs
Éducateurs •
•Assistants en
Assistants en
réadaptation
réadaptation •
•Infirmiers/ères*
Infirmiers/ères* •
•Travailleuse
Travailleuse
Sociale*
Sociale* •
•Agents de modification du comportement*
Agents de modification du comportement*
*Les membres du personnel suivent les patients dans les trois se
*Les membres du personnel suivent les patients dans les trois services.
rvices.
PROGRAMME DICP À L’INSTITUT DOUGLAS
PROGRAMME DICP À L’INSTITUT DOUGLAS
LES TROIS SERVICES
LES TROIS SERVICES
3.
3. Service externe
Service externe:
:
38 patients habitant: dans une maison DICP de type RTF
38 patients habitant: dans une maison DICP de type RTF
& R.I., ou Ressources Résidentielle (CROM) Centre
& R.I., ou Ressources Résidentielle (CROM) Centre
Réadaptation
Réadaptation
Personnel
Personnel: Psychiatre, Infirmiers/ères* • Travailleuse
: Psychiatre, Infirmiers/ères* • Travailleuse
sociale* • Agents de modification du comportement*.
sociale* • Agents de modification du comportement*.
*Les membres du personnel suivent les patients dans les trois se
*Les membres du personnel suivent les patients dans les trois services.
rvices.

4
Il y a un lien entre ces trois services et les membres du
Il y a un lien entre ces trois services et les membres du
personnel pour une approche de traitement supérieur pour
personnel pour une approche de traitement supérieur pour
chaque patient
chaque patient.
.
Phoenix
Out patient
Burgess 2
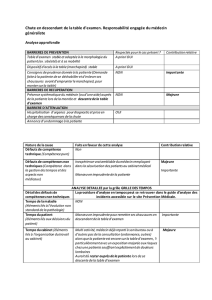
PROFIL DE LA CLIENTÈLE
PROFIL DE LA CLIENTÈLE
Caractéristiques et problèmes
Caractéristiques et problèmes
•Patients avec un double diagnostique de déficience intellectuel légère à profonde et
problème psychiatrique, et un trouble grave de comportement(TGC).
•Patients avec schizophrénie, fonctionnement cognitif réduit et TGC.
•Le TGC interfère avec le développement et la qualité de vie.
•Les problèmes psychiatriques compliqués par des problèmes neurologiques et
physiques amplifie la complexité du traitement des patients.
•Les comportements d’agression inclus l’automutilation et l’agression envers autrui ou
objets.
•L’environnement au BP2 a été adapté pour la sécurité des patients et aussi pour
s’assurer q’ils reçoivent leurs interventions.
•Les patients ont des déficits au niveau de la communication (ils comprennent ou
verbalisent peu).

5
LES ENJEUX ÉTHIQUES
LES ENJEUX ÉTHIQUES
FACE AU SOINS MÉDICAUX
FACE AU SOINS MÉDICAUX
Défi
Défi -
-barrière
barrière
•
•La complication de l’accès aux examens et évaluations
La complication de l’accès aux examens et évaluations
•
•Les patients ont des plus gros besoins (cas complexe)
Les patients ont des plus gros besoins (cas complexe)
•
•Les problèmes de santé ne sont pas reconnu
Les problèmes de santé ne sont pas reconnu
•
•Les gestes agressifs, d’automutilations, destructifs ou réfracta
Les gestes agressifs, d’automutilations, destructifs ou réfractaires
ires
compliquent le suivi/traitement.
compliquent le suivi/traitement.
LA COMPLEXITÉ DES TRAITEMENTS
LA COMPLEXITÉ DES TRAITEMENTS
MÉDICAUX ET DENTAIRES
MÉDICAUX ET DENTAIRES
•
•Les examens physiques sont inconfortables, douloureux et
Les examens physiques sont inconfortables, douloureux et
embarrassant.
embarrassant.
•
•Les contentions/sédatifs sont nécessaires pour faire une
Les contentions/sédatifs sont nécessaires pour faire une
évaluation de base.
évaluation de base.
•
•L’extraction dentaire est faite plus souvent que la
L’extraction dentaire est faite plus souvent que la
réparation due au comportement perturbateurs des
réparation due au comportement perturbateurs des
patients.
patients.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%