Cortisol - Centre Hospitalier de Carcassonne

Pathologie des Surrénales

• Rappels anatomiques
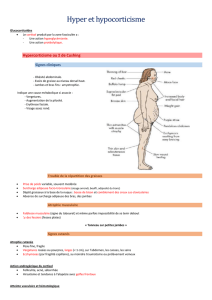
• Hypercorticisme = cushing
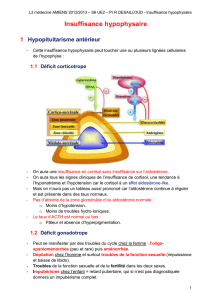
• Insuffisance surrénalienne
•
Hyper aldostéronisme
•
Hyper aldostéronisme

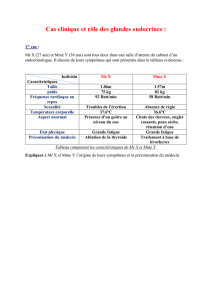
Glande Surrénale
Glande
surrénale
Rein et glande surrénale Coupe longitudinale de
la glande surrénale
Rein

anatomie
• Les surrénales sont au
nombre de 2 elles sont
situées au dessus des reins
• De forme triangulaires elles
coiffent le pole supérieur du
coiffent le pole supérieur du
rein
• Mesurent 4.5 cm de long, 3
cm de large et 1 cm
d’épaisseur
• Elles pèsent 8 g environ
• Elle est composée de 2
parties la corticosurrénale et
la médullosurrénale( au
milieu)

 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
1
/
34
100%