1 Thermorégulation et hypothermie chez le patient
1
THERMOREGULATION ET HYPOTHERMIE
THERMOREGULATION ET HYPOTHERMIE
CHEZ LE PATIENT PEDIATRIQUE
CHEZ LE PATIENT PEDIATRIQUE
Dr. Ornis Sara
PH AR
Service d’anesthésie
pédiatrique-D.A.R. A
CHRU Lapeyronie Montpellier
D.U. ANESTHESIE PEDIATRIQUE DU GRAND SUD

2
Thermorégulation et hypothermie
•
La capacité de thermorégulation est prioritaire pour la vie
•
Les enfants se refroidissent plus rapidement que les adultes
•
La capacité de thermorégulation est variable en rapport avec le
degré de développement de l’enfant: les thermorécepteurs se
développent dès la 26
ème
et sont actifs à partir dès 28-30 semaines
d’aménorrhée
•
L’hypothermie peut générer des complications secondaires dont
la sévérité dépend de son niveau et de sa durée
3
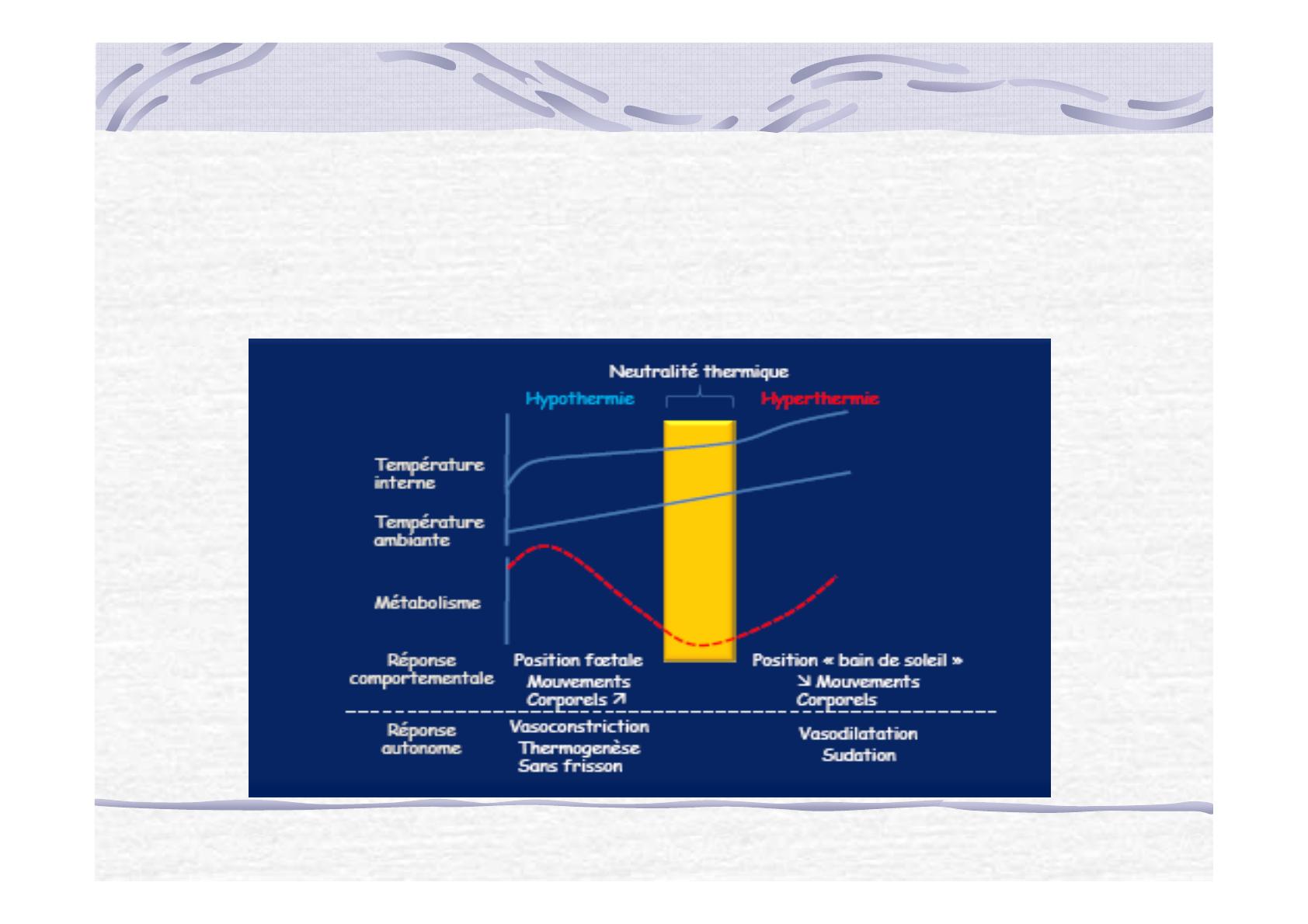
Température de neutralité thermique
Temperature ambiante pour laquelle la consommation
metabolique d’oxigène des individus est la moindre

Température critique
Temperature ambiante au-dessous de laquelle les
individus ne parviennent plus à mantenir leur
temperature centrale
Grande variabilité
Un nouveau né placé nu dans une pièce à 24°C se trouve
dans la meme situation qu’un adulte exposé nu une
temperature de 1°C
4
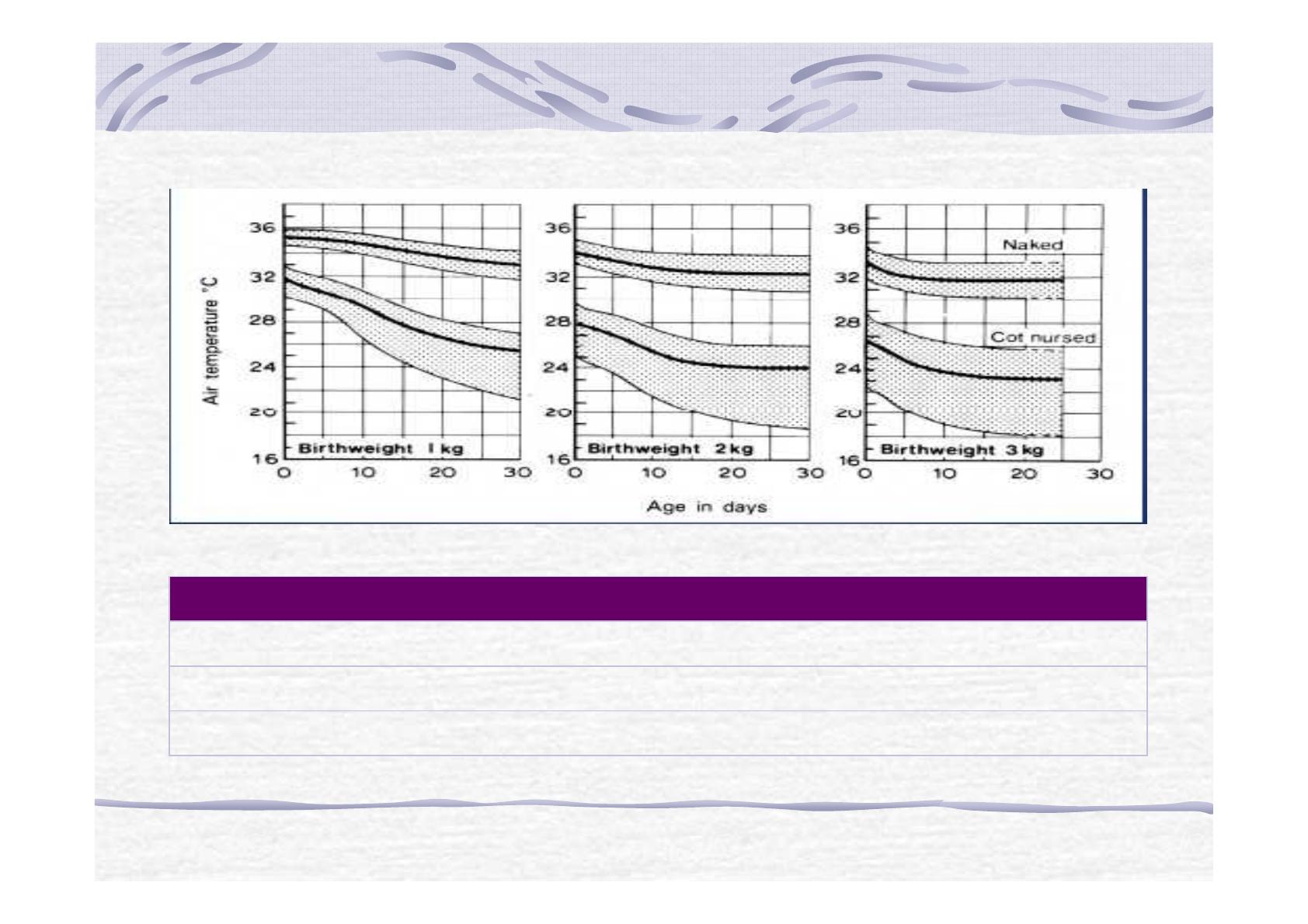
Courbes comparatives de neutralité thermique
5
Age T neutralité T critique
Adulte 28°C 1°C
Nouveau né 32°C 24°C
Prematuré 34°C 28°C
Recent Advances in Paediatrics, Gairdner, Hull, eds. Churchill, London; pp.171-216
Anesthésie pediatrique, Dalens, Veyckemans, pp 21-28
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
1
/
50
100%









