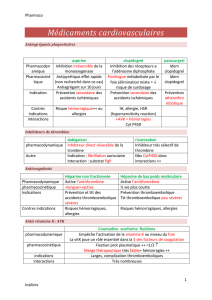
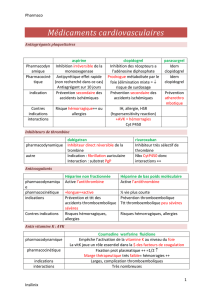
1) Les bétaclamines

Pharmacologie générale
Chapitre 1
1ère année
I) Législation
1) Définition
On entend par médicament toute substance ou composition, présentée comme possédant des
propriétés curatives ou préventives, à ‘égard des maladies humaines ou animales, ainsi que tout
produit pouvant être administré à l’Homme ou à l’animal en vue d’établir un diagnostic médical,
ou de restaurer, corriger ou modifier leurs fonctions organiques.
Sont notamment des médicaments les produits hygiéniques contenant des substances vénéneuses
et les produits diététiques qui renferment dans leur composition des substances chimiques ou
biologiques ne constituant pas par elles-mêmes des aliments, mais dont la présence confère à ce
produit soit des propriétés spéciales recherchées en thérapeutique diététique, soit des propriétés
de repas d’épreuve.
2) Les différents noms du médicament
- Le nom chimique : souvent très long, il est peu utilisé.
- La dénomination commune internationale (DCI) (ex : PARACETAMOL).
- Le nom de spécialité breveté, choisi en fonction des laboratoires (ex : Doliprane *).
3) Les différentes catégories de médicament
Les médicaments magistraux : c’est la prescription d’un médicament spécifique, fabriqués par le
pharmacien QUE pour le patient.
Les médicaments officinaux : c’est l’ensemble des ttt fabriqués par le pharmacien.
Les préparations hospitalières : c’est la fabrication de médicaments pour les patients d’un hôpital.
Les spécialités pharmaceutiques : c’est l’ensemble des médicaments qui sont préparés à l’avance
par un labo ; ces spécialités possèdent un nom commercial, après avoir subit des essais pré-
cliniques.
NB : les essais se font chez l’animal ou l’Homme (volontaire) (sain ou malade), et c’est la loi
Hurriet qui protège les volontaires lors des essais.
AMM : autorisation de mise sur le marché.
Générique : médicament breveté par un labo et dont le brevet tombe dans le domaine public
(après 20 ans environ).
4) La prescription médicale
Toute prescription médicale doit être réalisée sur un support écrit (l’ordonnance). Elle doit
comporter :
- L’identification du prescripteur.
- La date.

- L’identification du malade (nom, âge et poids).
- Le nom du traitement.
- La posologie (quantité et rythme).
- La durée du ttt.
- La signature.
Protocole : ordonnance valable pour un ensemble de patient.
Toutes les substances vénéneuses sont notées d’un cadre vert ou rouge :
- Le cadre vert :
Les médicaments de liste II : le produit est dangereux et il n’est délivré que sur
ordonnance (pas en vente libre).
- Le cadre rouge :
Les médicaments de liste I : le produit est toxique et difficile à manipuler (la zone
thérapeutique est proche de la zone de toxicité).
Les médicaments de liste III : le produit est considéré comme stupéfiant (il crée
une dépendance) ; il doit être prescrit sur une courte durée (max 28j) et les
emballages doivent être récupérés.
5) La distribution d’un ttt
La distribution est sous la responsabilité du pharmacien ; il doit donc tout vérifier.
La dispensation est nominative (pour un patient) ou globale (pour une pharmacie hospitalière,
pour plusieurs patients).
6) L’administration
L’administration fait parti du rôle IDE. Elle nécessite obligatoirement une prescription médicale
écrite (et non pas orale ou téléphonique).
L’IDE doit vérifier :
- La prescription.
- Le médicament (est-ce le bon ?).
- Le dosage et la voie d’administration.
- La posologie.
- La date de péremption.
- L’identité du patient (est-ce le bon patient ?).
Les principales sources d’erreur lors de l’administration sont :
- Les armoires mal rangées.
- La confusion entre e nom du médicament et la DCI.
- Une erreur de dosage.
- Le déconditionnement.
- Une abréviation mal codifiée.
NB : l’IDE doit :
- Surveiller l’administration et la prise réelle du médicament.
- Surveiller l’efficacité du ttt (état clinique et paramètres biologiques).
- Dépister les effets secondaires et indésirables (surdosage ? réaction allergique ? activité
pharmacologique du ttt).
- Renforcer la surveillance chez les enfants, les personnes âgées, les populations à risque
…
NB : la pharmacovigilance a pour rôle de :
- Faire un recueil des effets indésirables.

- Analyser ces effets indésirables.
- Indiquer les mesures pour les éviter.
- Retirer les ttt inefficaces du marché.
II) Les modes d’administration
Un ttt peut être curatif (pour supprimer une pathologie), symptomatique (pour supprimer les
symptômes) ou préventif.
1) Origine des ttt
Végétale (ex : les ttt à base de plante).
Animale (ex : l’insuline).
Minérale (ex : le talc).
Microbiologique (ex : la pénicilline).
Chimique (ex : les ttt de synthèse).
Biotechnologique (ex : les anti-cancéreux).
2) Les voies d’administration
Orale ou per-os :
Avantages
Inconvénients
Action assez rapide
Aisément répétable
Facile d’utilisation
Economique
Irritation possible du tube digestif
Risque d’altération du principe actif par les sucs digestifs
Non utilisable en cas de vomissement ou de coma
Coopération du malade nécessaire
Goût parfois désagréable
Interférence possible avec l’alimentation ou les boissons
Parentale ou injectable :
Avantages
Inconvénients
Intradermique
Action locale uniquement
Intramusculaire
Possibilité d’injecter des suspensions
Résorption rapide
Parfois douloureux
Volumes injectés réduits
Danger en cas d’atteinte des nerfs,
veines ou artères
Sous-cutanée
Faisable par le malade
Possibilité d’injecter des suspensions
Résorption un peu moins rapide
Parfois douloureux
Volumes injectés réduits
Danger en cas d’atteinte des nerfs,
veines ou artères
Intraveineuse
Résorption complète et immédiate
Injection de solutions aqueuses
uniquement
Irritation veineuse possible
Danger en cas d’injection trop rapide
Difficile à répéter
Durée d’action courte
Transmuqueuse : action générale ou locale (ex : le suppo).
Cutanée : action générale ou locale (ex : le patch).

3) Les formes galéniques
Un médicament correspond à l’association d’un principe actif et d’excipients inertes et dépourvus
d’action pharmacologique.
Un ttt ne peut se prendre QUE avec de l’eau (sinon il risque d’être partiellement détruit).
Voie orale :
Les solides :
Cachet.
Capsule.
Comprimé.
Gélule.
Granule.
Pâte.
Pastille.
Perle.
Pilule.
Tablette.
Poudre.
Les liquides :
Soluté buvable (= ampoule jaune).
Suspension (= solide dans de l’eau).
Emulsion (= liquide dans l’eau).
Gouttes buvables.
Potion.
Sirop.
Les ttt oraux se présentent en uni ou multidose. Ils peuvent être :
- Sécables (ne couper QUE les sécables).
- A durée prolongée et de forme retard.
- Enrobés, pour masquer le goût et protéger le principe actif.
NB : les contenances :
1 cuillère à café = 5 mL.
1 cuillère à dessert = 10 mL.
1 cuillère à soupe = 15 mL.
Voie parentérale :
Solution (= ampoule blanche).
Emulsion.
Suspension.
Implants.
Un produit utilisé en parentérale doit être stérile, apyrogène, limpide, isotone et de pH proche de
celui du sang.
Voie transmuqueuse :
La voie sublinguale :
Comprimé.
Granule.
La voie rectale :
Suppositoire.
Lavement.
Pommade.
La voie vaginale :
Capsule vaginale.
Comprimé vaginal.
Crème.
Gelée.
La voie aérienne et ORL :
Bain de bouche.
Collutoire.
Gargarisme.

Gouttes nasales.
Gouttes auriculaires.
Pommade nasale.
La voie oculaire :
Capsule ophtalmique.
Collyre.
Pommade.
Solution pour bain oculaire.
La voie pulmonaire :
Aérosol.
Cutanée :
Les solides :
Crème.
Pâte.
Pommade.
Poudre.
Les liquides :
Lotion.
Solution.
Les pansements et les adhésifs :
Emplâtre.
Pansement.
Patch.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
1
/
64
100%