item 250 – insuffisance cardiaque - Fiches ECN

Lorraine Waechter - http://fichesecn.wordpress.com/
ITEM 250 : INSUFFISANCE CARDIAQUE
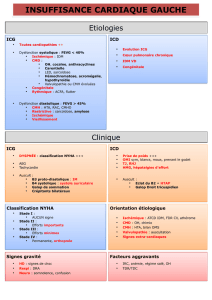
ETIOLOGIES
Insuffisance cardiaque gauche
Dysfonction systolique
Dysfonction diastolique
Signes d’I
+ FE < 40%
NB : Tb systolique svt associé à des tb diastoliques
Signes d’I
+ FE > 40%
= Tb de relaxation du VG en diastole
Cardiopathie ischémique
Cardiopathie ischémique
Cardiopathie dilatée
- Toxiques : Alcool, anthracyclines, 5FU, ADTC
- Carentielle
- Endoc : hémochromatose, acromégalie,
hypothyroïdie
- Connectivite
- Evolution d’une CMH ou valvulaire
CMH
: HTA
-
RAC
Cardiopathie congénitale
Cardiomyopathie restrictive
: amylose
Insuffisance cardiaque droite
Aigue
Chronique
-
Cœur pulmonaire aiguë
: EP
–
PNO
compressif – AAG – SDRA
- Tamponnade
- Valvulopathie droite
-
Evolution d’une I
G
- Cœur pulmonaire chronique : EP – BPCO – ECL – Fibrose – HTAP
- IDM VD
- Congénitale
CLINIQUE
Diagnostic positif
I
G
-
Dyspnée (stade NYHA)
NB : Toux d’effort = Même valeur que dyspnée d’effort
- Prise de poids
- Signes de bas débit :
Cérébral : tb cognitifs, dépression
Mésentérique : tb digestifs
Asthénie – Fatigabilité - AEG
- Tachycardie
- Choc de pointe étalé et dévié à gauche
- Galop proto-diastolique B3 (↑ PTDVG)
- Galop pré-systolique B4 (tb relaxation VG)
- Souffle holosystolique d’IM fonctionnelle (dilatation de l’anneau dans
les CMD)
- Crépitants +/- ↓ MV aux bases
- PA pincée avec systolique basse
I
D
-
OMI
- Hépatalgies d’effort
- TJ – RHJ - HMG
- Signe de Harzer (palpat° choc de point épigastrique)
- Eclat du B2 pulmonaire : HTAP
- Souffle holosystolique d’IT à la xyphoïde, ↑ inspiration profonde (signe
de Carvallo)
NYHA
Stade I
Aucun signe fonctionnel
Stade II
Dyspnée pour des efforts importants
Stade III
Dyspnée pour des efforts minimes
Stade IV
Dyspnée permanente, orthopnée

Lorraine Waechter - http://fichesecn.wordpress.com/
Signes de
décompensation/gravité
-
Hémodynamique
: hTA
–
Marbrures
–
Oligurie
–
Froideur des extrémités
- Respiratoire : cyanose – hypoxie – hypercapnie – signes de lutte – signes
d’épuisement
- Neurologique : sd confusionnel – somnolence - coma
Bilan étiologique
Ischémique
FDRCV
–
ATCD d’IDM
–
Bilan de l’athérome
Dilatée
Consommation d’alcool
ATCD de chimioT (anthracyclines)
Endocrinopathie
ATCD de CMH ou de valvulopathie
Auscultation : souffle valvulaire
Hypertrophique
HTA
Souffle de RAC
Restrictive
Signes d’amylose
: organomégalie, hTA orthostatique, BU,
hématome péri-orbitaire
Congénitale
Age
I
D
ATCD d’EP, de BPCO
Tabagisme
Facteurs aggravants
-
Hypoxie
: IRespiratoire, anémie, SAS
- Consommation de cardiotoxique : alcool +++
- TdR – TdC
- Régime salé
PARACLINIQUE
Diagnostic positif
- ETT : mesure de la FEVG
I systolique et diastolique
- Scintigraphie : mesure isotopique de la FEVG (meilleure évaluation que
l’ETT)
Diagnostic étiologique
-
ETT
: Hypokinésie
ventriculaire (IDM)
–
Valvulopathie
–
HVG
–
Dilatation
des cavités – HTAP
- Rx thorax : cardiomégalie
- ECG : Signes d’HVG – Tb de repolarisation – CMD : microvoltage en
standard + QRS amples en précordiale
- Bio : EAL – GAJ – TSH – Ferritinémie, CST – Troponine – BHC, VGM +/-
sérologie VIH – Bilan immuno - BGSA
- EE + coronagraphie
- IRM cardiaque (sujet jeune surtout)
Complications
-
ETT
: Débit cardiaque
–
Pressions de remplissage
–
PAP
–
IM fonctionnelle
–
Thrombus – Asynchronisme ventriculaire
- ECG : TdR – TdC – BBG (en faveur d’une désynchronisation ventriculaire)
- Rx thorax : OAP +/- épanchement pleural
- BNP : Confirme l’origine cardiaque d’une dyspnée si > 400pg/ml
- Bio : BHC (foie cardiaque) – IRAF - GDS
Facteurs aggravants
-
Pathologie pulmonaire associée
: Rx
thorax
-
EFR
- NFS : anémie
- Holter-ECG : TdR – TdC
- Polysomnographie nocturne : SAS
- Iono : hyponatrémie
- GDS : Hypoxie
Bilan fonctionnel
Pronostic, évaluation de la qualité de vie et suivi
- Mesure de la VO2 max : gravité si < 14ml/kg/min
- Test de marche de 6 minutes
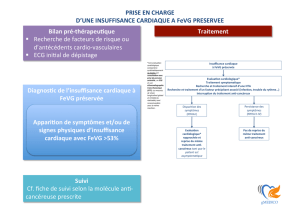
PRISE EN CHARGE AU LONG COURS
Généralités
-
Prise en charge multidisciplinaire + Lettre au MT pour mise en place
d’un réseau de soin
- Traitement étiologique

Lorraine Waechter - http://fichesecn.wordpress.com/
-
Traitement des complications et des facteurs aggravants
RHD
o
Cs diététique avec enquête
alimentaire
Régime hyposodé
Lutte contre la dénutrition : régime
hypercalorique, hyperprotidique
o CI alcool : cardiotoxique
o
Activité physique régulière
Prévention des décompensations
o
Eradication des foyers infectieux
: Cs ORL + TDM sinus
–
Cs
stomato + panoramique dentaire
o Vaccination grippe/an – pneumocoque/ 5 ans
o Education thérapeutique: importance de l’observance du
traitement et des RHD
Kinésithérapie
Réhabilitation cardio
-
vasculaire à l’effort
Prise en charge psycho
-
sociale
ALD 30
–
100%
Traitement médicamenteux
A VIE, ne jamais arrêter le traitement
Traitement médicamenteux
NYHA
Stade I
Stade II
Stade III
Stade IV
IEC
+
βbloquant cardios
él
Post
-
IDM
+
Antialdostérone
Post
-
IDM récent
+
Lasilix
Si signes congestifs
Resynchronisat°
V
Non
Si indications
Autres
Greffe, assistance
circulatoire
Digitaliques + AVK
Si FA permanente
Cordarone +/
-
DAI
Si TdR
AAP
–
Statines
-
OMACOR
Si cardiopathie ischémique
NB : Indication de la resynchronisation ventriculaire
- Patient NYHA III ou IV sous traitement optimal avec FEVG < 40%
- ET présence d’un BBG > 0,15 sec ou BBG > 0,12 sec avec critères échographiques d’asynchronisme
ITEM 250 : OAP CARDIOGENIQUE
FACTEURS DE DECOMPENSATIONS
Mauvaise observance
Arrêt du traitement
Ecart de régime
Pathologie cardiaque aiguë
-
TdR
–
TdC
- SCA - Poussée HTA – Myocardite
- Valvulopathie aiguë - Endocardite
- Dissection aortique
Pathologie cardiaque aiguë
-
PNP
-
PNO
- EP
- Asthme
Toxique
Alcool, drogue
Accélération du DC
Fièvre, anémie,
hyperthyroïdie
Iatrogène
TTT bradycardisant ou inotrope
-
CLINIQUE
Diagnostic positif
-
Dyspnée
+++
o Début brutal, le + souvent nocturne
o Orthopnée +++
/!\ Toute crise d’asthme après 50 ans est un OAP JPDC

Lorraine Waechter - http://fichesecn.wordpress.com/
-
Toux
–
Expectoration mousseuse, rosée
- Grésillement laryngé – Crépitants bilatéraux à l’auscultation pulmonaire
Signes de gravité
Choc cardiogénique
:
Hémodynamique : hTA – Marbrures – Oligurie – Tachycardie
/!\ Bradycardie précédant l’ACR
Etiologie
Recherche du facteur étiologique de décomp
ensation
PARACLINIQUE
Diagnostic positif
-
Radio thorax
: OAP
o Syndrome alvéolo-interstitiel : opacités bilatérales et symétriques, mal
limitées, prédominantes aux hiles, en aile de papillon
o Redistribution vasculaire vers les sommets
o Epaississement de la trame vasculaire
o Epanchement pleural
o Cardiomégalie
- BNP : confirme l’origine cardiaque de la dyspnée si > 400pg/ml
- ETT : FEVG – Pression de remplissage - Débit cardiaque – PAP
Diagnostic étiologique
-
Radio thorax
: foyer de pneumopathie
- +/- Sérologie bactérienne/virale si suspicion de myocardite
- ECG : TdR –TdC – Tb de repolarisation
Diagnostic différentiel
Radio thorax
: PNP, PNO…
Retentissement
-
GDS
: hypoxémie
–
hypercapnie
–
acidose
- Lactates : hypoperfusion tissulaire
- Troponine – CPK : souffrance myocardique
- Iono – Créat : IRAF
- BHC : foie de choc
PRISE EN CHARGE
Généralités
Hospitalisation en urgence en USIC
Mise en condition
o
Repos au lit
–
½ assis
–
Libération des VAS
o A jeun
o Monitoring cartio-tensionnel – Sondage urinaire avec quantification de
diurèse
o VVP : 500 cc de G5% - CI au sérum physiologique
o Régime sans sel
o Arrêt des β bloquant
Oxygénothérapie
o
qsp sat > 85%
o VNI si échec
o IOT + VM si échec VNI – Glasgow < 8 – Epuisement – Asphixie
TTT médicamenteux
o
Dérivé nitré IVSE (RISORDAN)
avec surveillance stricte de la PA
Arrêt si PAS < 100 mmHg
o Diurétique de l’anse : Furosémide (LASILIX) – 80 mg IVD
o Supplémentation potassique
Si choc cardiogénique
o
Inotropes positifs
: Dobutamine
o Assistance circulaire en cas d’échec
Autre
-
TTT étiologiq
ue
: prise en charge du facteur déclenchant de la décompensation
- Prévention des complications de décubitus : nursing, anticoagulation préventive
- Surveillance rapprochée clinico-biologique
- Reprise de l’éducation du patient
1
/
4
100%