Mycoses opportunistes

L3 médecine AMIENS 2012/2013 – S5 UE1 – Pr A TOTET - Mycoses opportunistes
1
Mycoses opportunistes
Pneumocystis jirovecii
Cryptococcus neoformans
Histoplasma capsulatum ---
Aspergillus sp.
Spécifique de l’Homme (jamais de
contamination par espèce zoophile)
Champignon atypique (non cultivé au
laboratoire)
Multiplication ds l’alvéole pulmonaire
Levure capsulée à tropisme neuro-
méningé
Variétés (même symptomatologie)
Neoformans : cosmopolite
(sol, fientes de pigeon)
Gatii : subtropicale
(eucalyptus)
Champignon dimorphique
Variétés
Capsulatum : histoplasmose à
petites formes, la plus fréquente
et la plus grave
Duboisii : histoplasmose à
grandes formes
Moisissure saprophyte très fréq,
comportement opportuniste
Trois-cents espèces environ, dix
concernent la pathologie humaine
A. fumigatus : espèce la plus fréq
Moisissure ubiquitaire phyto-pathoN
Aérosolisation des psores
Dépôt de spores sur les surfaces et
dans les conduits de ventilation
Concentration maximale une fois
remise en suspension lors de travaux
Cycle : durée inconnue
Forme trophique ancrée à la surface
de l’alvéole pulmonaire par les
prolongements cytoplasmiques ;
Évolue en 3 stades : Kyste précoce,
intermédiaire puis tardif. Division du
kyste mâture permet d’obtenir 8
corps intrakystiques qui sont libérés
et se fixent sur les alvéoles.
Durée d’incubation inconnue
PNEUMOCYSTOSE
= Infection pulmonaire grave
CRYPTOCOCCOSE
= Méningo-encéphalite grave,
souvent disséminée
HISTOPLASMOSES
ASPERGILLOSE
= Large ensemble nosologique
(infection fongique invasive)
Capsulatum
Duboisii
Épidémiologie
Patients infectés par le V.I.H.
(maladie classante) LCD4+ <
200.mm-3 TT préventif
Patients ID non infectés par HIV si
LCD4+ < 300.mm-3 TT préventif.
Infections cosmopolites (régions
tempérées)
Pas de variation saisonnière
Épidémiologie
Patients infectés par le V.I.H.
(maladie classante) → LCD4+ <
200.mm-3 TT préventif
Patients ID non infectés par HIV si
LCD4+ < 300.mm-3 TT préventif.
NB : Maladie plus rare par rapport à
la pneumocystose
Pas en Europe
Amérique, Afrique,
Asie, Océanie
Mycose
d’importation la
plus fréquente en
France
Afrique
Moins influencée
par le V.I.H.
Pathogénicité
Dép du niveau d’expo à la source
environnementale et du degré d’I.D.
Facteurs déterminant la présentation
clinique de l’infection : atteintes
localisées, atteintes invasives
multiviscérales, manifestations
immuno-allergiques
Mode de contamination
Inhalation de spores
Dépôt spores sur plaies, brûlures,
cornée ou conduit auditif externe
Relation hôte-parasite
Primo-inf dans l’enfance (pour tous)
Pas de portage chronique
(élimination spontanée)
Contamination par source exogène
Physiopathologie
Mode de contamination
Inhalation de la levure +++
Pénétration des alvéoles pulmonaires
Inoculation directe après trauma cut
Fientes, Guanos
de chauvesouris
Contamination par
voie respiratoire
Réservoir et mode
de contamination
inconnu

L3 médecine AMIENS 2012/2013 – S5 UE1 – Pr A TOTET - Mycoses opportunistes
2
Source d’infection
Réservoir de P. jirovecii = SUJET
INFECTÉ (CONTGIEUX)
Mode de contamination
Transmission interhumaine par voie
aérienne (inhalation)
Stade infectieux non connu
Multiplication du champignon
Immunocompétent
Élimination spontanée du champ
Immunodéprimé
Migration ds alvéoles pulmonaires,
pneumopathie (dissémination rare)
Facteurs prédisposants
I.D. acquise
Déficit de l’immunité à médiation
cellulaire (lymphocytes CD4+)
Patients infectés par le V.I.H.
Patients soumis à TT immunodépres
I.D. congénitale
S.C.I.D.
Hypogammaglobulinémie
PAS de transmission interhumaine
(sujet infecté non contagieux)
Quiescence ds macroΦ alvéolaire
Multiplication du champignon en cas
d’I.D., dissémination sanguine et
franchissement de la BHE
Facteurs prédisposants
I.D. acquise
Déficit de l’immunité à médiation
cellulaire (lymphocytes CD4+)
Patients infectés par le V.I.H.
Patients soumis à TT immunodépres
Diabète
ASPERGILLOSE PULMONAIRE
INVASIVE
Facteurs de risque
Neutropénie (< 500.mm-3 pendant
trois semaines) primitive ou induite
par une chimiothérapie
Troubles fonctionnels des
polynucléaires neutrophiles ou des
macrophages (rares)
Principaux signes cliniques
Fièvre résistante aux ATB
Toux, dyspnée, dlr thx, hémoptysie
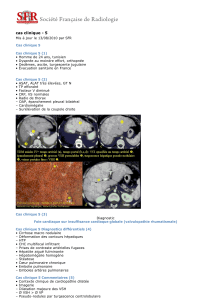
Imagerie de l’aspergillose
pulmonaire invasive : TDM Thx
Signe du halo
Multiplication du champignon dans le
parenchyme pulmonaire
Signe du croissant gazeux
Clinique
PNEUMOPATHIE ALVÉOLO-
INTERSTITIELLE chez l’ID
Signes fonctionnels : dyspnée
d’aggravation progressive (un mois),
toux, fièvre (triade dans 50% des cas)
Débuts insidieux (3-4 sem) pour les
sujets infectés par le VIH; pour les
sujets ID, début plus brutal (8-10j)
conduit à l’insuffisance respiratoire
aiguë (mortelle dans 50% des cas) !!
Clinique
MÉNINGO-ENCÉPHALITE (I.D.)
Céphalées, fièvre modérée
Vertiges, crise convulsive, paralysie
d’un nerf crânien, déficit moteur
Début insidieux (plusieurs sem)
Mortalité globale de 25%
PNEUMOPATHIE
Signes non spécifiques (toux,
expectorations, fièvre modérée)
Asympto (bilan méningo-encéphalite)
Radiographie pulmonaire : syndrome
alvéolo-interstitiel bilatéral
Clinique
Primo-infection
Asymptomatique
Pour le sujet I.C.
Forme
pulmonaire aiguë
Infestation, I.D.
Fièvre, toux,
dyspnée
Radiographie :
adéno-pathies,
infiltrat
Clinique
Atteinte
pulmonaire
Inaperçue le plus
souvent
Atteinte cutanée
La plus fréquente
Papules
ombiliquées
Membres, visage
Clinique
Appareil respiratoire
Aspergillome, aspergillome sinusien
(multiplication du champignon sans
conséquences graves)
Aspergilloses immuno-allergiques
(A.B.P.A., asthme aspergillaires,
A.A.E.) : pour les patients
immunodéprimés (hémopathies).
Multiplication pulmonaire du
champignon, diffusion par voie
sanguine dans l’organisme

L3 médecine AMIENS 2012/2013 – S5 UE1 – Pr A TOTET - Mycoses opportunistes
3
Signes cliniques : auscultation
normale
Radiographie : syndrome alvéolo-
interstitiel bilatéral (sur le scanner,
aspect « en ver dépoli »)
SIGNES NON SPÉCIFIQUES
LÉSIONS CUTANÉES
Disséminations hématogène :
papules indolores ombiliquées sans
adénopathies satellites au niveau du
visage et des mains
Inoculation directe : lésion unique,
aspect de panaris
Autres localisations : rénales,
osseuses, hépatiques…
Dissémination
Forme
disséminée
I.D.
V.I.H.
Atteinte hépatique
et splénique,
ulcération buccale
Atteinte sous-
cutanée
Abcès,
adénopathies
Atteinte osseuse
Aspergilloses extra-
respiratoires
Otomycoses, aspergilloses oculaires,
aspergilloses cutanées, onyxis
aspergillaires
Aspergilloses profondes
Pour les patients immunodéprimés
ou origine exogène et diffusion
hématogène
Diagnostic biologique
SPÉCIFIQUE
= Mise en évidence de P. jirovecii
ds les prélèvements pulmonaires
Prélèvements : LBA+++ (invasive).,
produits d’aspiration, expectorations,
biopsies
Examen direct+++ (seulement sur
LBA) : coloration au MGG
Pas de culture
P.C.R. (pour les autres prélèvements)
Sérologie sans intérêt
DIAGNOSTIC POSITIF = EXAMEN
DIRECT D’UN LBA
NON SPÉCIFIQUE
Diminution des lymphocytes CD4+
Augmentation des LDH sériques
Diminution de la PaO2 (hypoxie)
N.F.S. : normale ou lymphopénie
Diag para-clinique (bilan minimal)
L.C.R. (après TDM)
Ponction lombaire
Sérum
Mise en évidence des Ag solubles
Hémoculture
Mise en évidence de la dissémination
hématogène
Urines/L.B.A./biopsie
cutanée
Radiographie pulmonaire
Sérologie sans intérêt
Diagnostic
biologique
À partir de produits
pathologiques
Examen direct
Forme de petites
levures
intracellulaires
Culture : lente,
forme filamenteuse
Diagnostic
biologique
Sérosités, adéno-
pathies
Examen direct
Forme de grandes
levures
Culture : lente,
forme filamenteuse
Diagnostic biologique
Direct
Prélèvt ciblés fonction de la clinique
Examen direct et mise en culture
Interprétation délicate
Diagnostic positif :
isolement du champignon
dans des prélèvements de
sites stériles
Isolement du champignon
dans des prélèvements de
sites pouvant être colonisés
(intégrer le contexte clinique)
Indirect
Détection d’anticorps
Détection d’antigènes :
galactomannane, glucane
Non spécifique
H.E.O.S.
Augmentation des IgE

L3 médecine AMIENS 2012/2013 – S5 UE1 – Pr A TOTET - Mycoses opportunistes
4
Traitement curatif
Les AF sont inactif on utilise des ATB
Première intention : BACTRIM
SULFAMETOXAZOLE +
TRIMÉTHOPRIME (21j IV ou PO)
Alternatives
Traitement antiparasitaire
(ATOVAQUONE, PENTAMIDINE)
Mesures associées
Oxygénothérapie, chambre seule,
Prednisone si PaO2 < 70 mmHg
Traitement curatif
Méningo-encéphalite
AMPHOTÉRICINE B et 5-
LUOROCYTOSINE pour éviter
l’apparition de résistances, 2 sem IV
Relais par le FLUCONAZOLE (PO)
Ponction lombaire de contrôle
(mauvais pronostic s positive)
Cryptococcose extra-méningée
FLUCONAZOLE (azolés PO)
Traitement curatif
Guérison
spontanée pour le
sujet immuno-
compétent
Forme
pulmonaire
ITRACONAZOLE
Forme
disséminée
AMPHO B
ITRACONAZOLE
Traitement curatif
AMPHO B
ITRACONAZOLE
Drainage chir
Surveillance des
rechutes
Traitement médicamenteux AF
AMPHOTÉRICINE B
ITRACONAZOLE, VORICONAZOLE,
POZACONAZOLE (seuls dérivés
azolés actifs sur Aspergillus)
ÉCHINOCANDINES
Traitement chirurgical : ablation
d’une masse fongique, chirurgie de
débridement
Traitement anti-inflammatoire
Principales indications
Aspergillomes : chirurgie
Aspergilloses localisées : chirurgie
et/ou traitement par voie orale
Aspergilloses immuno-allergiques :
éviction de l’allergène et anti-
inflammatoires
Aspergilloses pulmonaires invasives :
urgence, VARICNAZOLE
intraveineux et chirurgie
Traitement prophylactique
Première intention : BACTRIM PO
Alternatives
DAPSONE + PYRIMÉTHAMINE
PENTAMIDINE
Prophylaxie primaire : patients VIH+
(CD4+ < 200.mm-3) et patients VIH-
mal codifié
Prophylaxie secondaire : pour les
patients VIH+ Arrêt si CD4+ >
200/mm3 2 fois a 3 mois d’intervalle
Prophylaxie secondaire :
FLUCONAZOLE (azolés per os)
Prophylaxie
ITRACONAZOLE
CD4+ < 150.mm-3
En zone
d’endémie
Traitement prophylactique
Éviction de l’exposition !!
Secteur protégés, chambres à flux
Surveillance de la circulation des
personnes (habillage, masques)
Interdiction plantes vertes, cartons
Protocole de bio-nettoyage, de
protection des zones de travaux
Surveillance de la contamination
fongique environnementale
1
/
4
100%