d1-ue3-gonthier

Page 1 sur 23
UE 3 – Biochimie clinique, Nutrition, Métabolisme
Gonthier
Date : 05/09/16 Plage horaire : 8H30-11H
Promo : DCEM1 Enseignant : M-P. Gonthier
Ronéistes :
Jean Baptiste « Jibé » LEGRAND
Mohammad OMARJEE
Kayyum RADJABALY
De la bioénergétique à la ration alimentaire (3e partie)
I. La dépense énergétique
II. Sources alimentaires des substrats énergétiques
1. Catégories d’aliments
2. Types de substrats énergétiques (début de la ronéo)
A. Les glucides alimentaires
B. Les fibres alimentaires
C. Les lipides alimentaires
D. Les protéines alimentaires
E. Notion d’interconversion et substrats énergétiques circulants
3. Utilisation des substrats énergétiques
A. Effets du repas (mesures des flux de substrats énergétiques)
B. Le jeûne (fin de la ronéo)

Page 2 sur 23
2. Types de substrats énergétiques
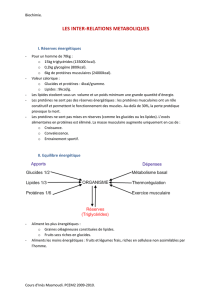
Les substrats énergétiques
Comme établi dans les parties précédentes du cours, les substrats énergétiques, à savoir glucides, lipides (y
compris les corps cétoniques dont le cerveau a besoin), et protéines, sont apportés par l’alimentation.
La nature du substrat énergétique utilisé pour compenser nôtre dépense énergétique va dépendre de la
période nutritionnelle. En effet, On distingue 3 états en fonction du temps qui sépare de la dernière prise
alimentaire :
La période post prandiale : elle correspond aux 8 heures qui suivent la prise alimentaire. Les organes
tels que le foie, le cerveau, les tissus périphériques prennent les nutriments (glucides++) dont ils ont
besoin lors de cette phase et le reste est mis ensuite en réserve surtout sous forme de glycogène et de
triglycérides.
La période post absorptive : 12 heures de jeûne (le matin à jeun).
le jeûne (prolongé) au-delà de 16 heures. On mobilise d’autres types de substrats, en particulier les
lipides.
Le rôle des substrats énergétiques
Il s’agit de satisfaire les besoins immédiats d’ATP par leur oxydation dans le cycle de Krebs (L’ATP étant la
molécule énergétique par excellence au niveau cellulaire, avec 10Kcal disponible lorsque la cellule rompt
ses 3 liaisons ester, donc molécule très riche).
Ils permettent également de reconstituer les réserves de glycogène et de protéines, si on est en excédent de
substrats.
Le stockage des protéines se fait surtout au niveau des muscles squelettiques qui les utiliseront lors du jeûne
prolongé. Le glycogène est stocké surtout au niveau du foie et des muscles squelettiques, sachant que les
muscles squelettiques, ces gros radins, lors de la glycogénolyse, vont garder pour eux le glucose formé alors
que le foie va le distribuer à tout l'organisme.
Leur utilisation préférentielle dépend de l'état métabolique et hormonal :
On utilise au début (en post prandiale) du glucose, apporté par l’alimentation. En s’éloignant de cette
période, on commence à puiser dans les réserves de glucose, à savoir le glycogène hépatique.
Encore plus loin du repas, on commencera à utiliser les acides aminés, afin d’obtenir du glucose par la
néoglucogenèse. Si le jeune est vraiment trop prolongé, il existe une limite dans l’usage des protéines : au-
delà de 50% du stock de protéines utilisées, c’est le tissu adipeux qui prend le relais.
Aura alors lieu la lipolyse, donnant des acides gras qui seront véhiculés jusqu’au foie pour activer la
cétogenèse. Les corps cétoniques permettront à de nombreux organes, cerveau en tête de liste, de remonter
le cycle de Krebs et générer la sacro-sainte ATP.
Les glucides sont oxydés en période post prandiale par les tissus insulinodépendants et en permanence
par les tissus non insulino-dépendants (cerveau, éléments figurés du sang)
Les acides gras sont oxydés plutôt quand leur niveau est élevé dans le sang (période post absorptive et
jeûne, exercice physique)
Les protéines sont oxydées en cas d’afflux important (foie en période post prandiale). Le foie utilise
les acides aminés obtenus pour ses propres synthèses et redistribue les AA en surplus au muscle et si il
y a encore excédents d'AA ils seront oxydés pour donner de l'ATP.
C’est la raison pour laquelle il n’est pas évident de perdre du gras : ce sont les derniers substrats
énergétiques à être utilisés.

Page 3 sur 23
A. Les glucides alimentaires
Définition : ce sont des composés à chaîne carbonée comportant des fonctions alcool, aldéhyde et cétone. D’où
le terme anglais carbohydrate (hydrate de carbone).
Cm (H₂O) n
Intérêt nutritionnel : ce sont des substrats énergétiques obligatoires pour les tissus gluco-dépendants (cerveau,
cellules sanguine) et préférentiels pour les autres. On rappelle que 1 g de glucides équivaut à 4 kcal.
Leur devenir dépend de leur nature structurale.
Classification : il en existe 2.
➔ Structurale : Glucides simples/complexes
➔ Nutritionnelle : Glucides assimilables/non assimilables ou fermentescible.
Généralement les glucides simples sont dits assimilables, c'est à dire absorbés au niveau de l'intestin.
Les glucides complexes sont souvent non assimilables, à l’exception de l’amidon. En effet, cet amidon est
devenu assimilable par l’homme au cours de l’évolution. Tous les autres glucides complexes ne sont pas
assimilables, et prennent le nom de fibres alimentaires.
Ces fibres alimentaires sont utilisées, fermentées par la microflore intestinale comme substrats énergétiques.
En effet, elles atteignent le colon, où la microflore intestinale a la capacité de couper les liaisons C-C et de
générer des AG à courtes chaînes comme le lactate, l'acétate. Ces derniers sont des substrats énergétiques
immédiats à la paroi colique, empêchent son vieillissement et favorisent sa régénération. Ceci explique la
protection contre l'apparition du cancer colorectal et des polypes chez les populations qui consomment
beaucoup de fibres alimentaires.
NB : On désigne par le nom de fibre toute molécule capable d’être utilisée par les bactéries dans le
processus de fermentation.
Classification structurale :
Les oses sont des monomères, alors que les osides présentent plusieurs glucides associés entre eux, avec une
liaison osidique hydrolysable par des enzymes de l’intestin. La structure des glucides conditionne leur
capacité à être absorbés.
L'amidon est un glucide complexe qui constitue presque 50°/o de la consommation en glucides
journaliers ; glucose répété plus de 5000 fois (soit sous forme linéaire qui constitue l'amylose, soit avec
des ramifications qui constituent l’amylopectine). Elle est pour la cellule végétale ce que le glycogène est
à la cellule animale.

Page 4 sur 23
Les hétéroglycannes correspondent aux fibres alimentaires, notamment la pectine (peau de pomme),
l’hémicellulose, la cellulose…
Classification nutritionnelle :
C’est la classification des glucides selon leur capacité à être digéré ou pas par les enzymes digestives.
On distingue :
➔ Les glucides assimilables : digérés par les enzymes digestives (de l’intestin)
- Glucides libres :
• Oses (glucose, fructose)
• Diholosides (saccharose, lactose, maltose)
- Polyosides de réserve :
• Amidon
• Glycogène
➔ Les glucides non assimilables : fermentés par la microflore intestinale
- Polyosides de structure :
• Cellulose
• Hémicellulose
• Pectine
Les sources alimentaires de glucides :
VEGETALES (+++)
ANIMALES (un peu moins)
Céréales : glucose+/-, amidon++, fibres
alimentaires
Viandes et coquillages : glycogène
Légumes : glucose, fructose, saccharose,
fibres alimentaires
Lait (+ produits laitiers) : lactose
Fruits : glucose, fructose, saccharose, fibres
alimentaires
NB : Miel = source de fructose.
Le poisson, comme tout aliment d’origine animale, contient du glycogène, mais en très petite quantité, à tel
point qu’on ne le considère pas comme source de glucides. Il est par contre une source intéressante d’acide
gras.
Propriétés générales des oses et diholosides :
- Propriété optique (déviation de la lumière)
- Grande solubilité dans l’eau
- Réducteurs généralement
- Propriétés édulcorantes (saveur sucrée)
Le pouvoir sucrant (PS) d’un glucide représente la quantité de glucide nécessaire
pour qu’un individu puisse percevoir une saveur sucrée. Il est défini par rapport au
PS du saccharose. Celui-ci est déterminé pour une solution de 30 g/L à 20°C
(PS=1).
Ex : il faut 23 g de fructose pour avoir la même sensation de sucré, donc
PS (fructose) = 30/23 = 1,3
Glucides
PS
Saccharose
1
Lactose
0,2
Maltose
0,4
Glucose
0,7
Fructose
1,3

Page 5 sur 23
Selon le PS, on aura besoin de plus ou moins de sucre pour une même sensation au final. Ainsi, on peut noter
que le fructose est le glucide le plus intéressant :
- Industriellement parlant, il en faut moins pour la préparation des aliments (coût moindre)
- Médicalement parlant, il est plus favorable pour un patient diabétique (on conseille notamment à
ces personnes de consommer du miel riche en fructose plutôt que le sucre du commerce)
Propriétés de quelques glucides alimentaires majeurs :
✓ GLUCOSE
- C’est un aldohexose et c'est le sucre le plus répandu à l’état combiné (il est peu présent sous forme libre).
- L’apport alimentaire en glucose doit être de 5g/j.
- C’est le seul glucide libre circulant dans le sang (env. 1g/L) ! A l’exception du fructose peut circuler dans
le sang, mais sera ramené aux testicules, pour alimenter les spermatozoïdes du liquide séminal.
/!\ On parle ici de la circulation générale à l’exception de la veine porte qui contient tous les nutriments digérés
et où on peut distinguer d'autres types de glucides. On note également que le On rappelle ensuite que le foie
accueille 3 glucides de l’alimentation (glucose, fructose, galactose), les deux derniers étant transformés en
glucose pour les réactions de métabolisme suivantes.
- Dans le foie, tous les hexoses sont transformés en glucose.
- Très rapidement absorbé, il est véhiculé par la veine porte au niveau du foie. Il atteindra la circulation
générale pour alimenter le cerveau et d’autres organes, et il sera également mis en réserve sous forme de
glycogène. Lorsque la capacité de glycogénèse du foie est atteinte, ce dernier transforme l’excédent de glucose
en glycérol, qui est envoyé au tissu adipeux afin d’être estérifié par les acides gras et générer ainsi des
triglycérides.
- Il est oxydé par glycolyse dans les cellules si besoin énergétique.
- La régulation du taux de glucose dans le sang se fait sous l’action principale de 2 hormones : insuline
(hypoglycémiante) et glucagon (hyperglycémiante).
- Pathologies associées : diabète, obésité.
✓ FRUCTOSE
- C’est un cétohexose et le glucide des fruits et du miel. Il est présent dans l’alimentation sous forme libre
ou généralement lié au glucose (saccharose). L’apport alimentaire doit être de 10 g/j.
- Il est absorbé par les cellules intestinales via GLUT-5 (entérocytes) et converti (transformé en fructose-6-
phosphate qui entre directement dans la 2e étape de la glycolyse) en glucose par le foie.
- Il a un fort PS, d’où son utilisation essentielle comme « sucre ajouté » dans les produits transformés par
l’industrie agroalimentaire (surtout les boissons sucrées).
- C’est un produit obtenu industriellement après hydrolyse du saccharose ou par isomérisation enzymatique
du glucose obtenu par hydrolyse de l’amidon.
- L’excès de consommation induit une augmentation du taux sanguin de TG qui est un facteur particulier du
risque cardio-vasculaire et neuro-vasculaire. En effet, l’excès entraîne une élévation de la glycémie et le
glucose entre en jeu dans la formation des TG au niveau du tissu adipeux.
- Chez l'homme il est aussi un constituant du sperme et sera donc également dirigé vers les glandes séminales.
✓ SACCHAROSE (ou sucrose)
- C’est un diholoside alliant glucose et fructose. C’est le sucre du commerce.
- Il est extrait de la betterave (1/3 de la production) et de la canne à sucre (2/3 de la production).
- Il a une solubilité très élevée et qui augmente en présence de glucose d’où son utilisation industrielle pour la
fabrication de sirops.
- Les principales sources alimentaires de saccharose sont : les fruits, le miel, la confiture, le chocolat, les
confiseries, les boissons sucrées et l’alcool.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
1
/
23
100%