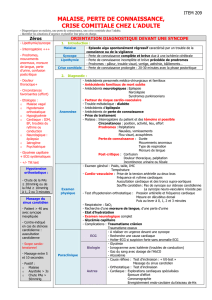
Malaises et Pertes de connaissance brèves - Clinique Lyon-Nord

EPU Clinique de Rillieux Lyon-
Nord du 03/02/2005
Malaises et Pertes de
connaissance brèves
Clin d’œil de l’urgentiste
•Dr Éric COPPARD
•Dr Philippe DEGRANGE
•Dr Parissa ETESSAMI
•Dr Anne GOUBSKY
•Dr Hugues PHELIP
•avec la collaboration du Dr Guy MOREL

Introduction et définition
1- La syncope
2- La lipothymie
Physiopathologie
Le diagnostic étiologique
L’interrogatoire
L’examen clinique
Les examens complémentaires
Les grandes étiologies et leurs traitements
A-Les causes cardiaques
1-cardiopathie obstructive
2-trouble du rythme cardiaque
3-syncope et douleur thoracique
4-syncope vaso-vagale et ses équivalents
5-l’hypotension orthostatique
B-Les causes neurologiques
C-Les causes psychiatriques
D-Les causes toxiques et métaboliques
E-Orientations étiologiques
En conclusion

Introduction et Définition

“
“Malaise
Malaise”
”
É
Épisode
pisode aigu
aigu,
, r
ré
égressif
gressif, caract
, caracté
éris
risé
épar un
par un trouble de la conscience ou
trouble de la conscience ou
de la vigilance
de la vigilance (lipothymie, perte de connaissance, syncope), avec ou sans
(lipothymie, perte de connaissance, syncope), avec ou sans
hypotonie, pouvant être responsable d
hypotonie, pouvant être responsable d’
’une chute, et avec un
une chute, et avec un retour
retour à
àl
l’é
’état
tat
ant
anté
érieur spontan
rieur spontané
é, rapide ou progressif.
, rapide ou progressif.
(VI
(VIe
eConf
Confé
érence de Consensus de la SFUM : Prise en charge des malaises au
rence de Consensus de la SFUM : Prise en charge des malaises au service d
service d’
’accueil et d
accueil et d’
’urgence
urgence -
-Grenoble avril 1996)
Grenoble avril 1996)
Ce cadre paraît trop restrictif pour la pratique quotidienne, les malaises
avec ou sans perte de connaissance recoupent en réalité de très nombreuses
pathologies et incitent l’urgentiste a être exhaustif dans ses recherches
étiologiques.
Leur classification est difficile car les entités nosologiques ne sont pas
indépendantes les unes des autres (par exemple, un malaise vagal ou une
syncope d’origine cardiaque peuvent s’accompagner de mouvements tonico
cloniques). La gravité apparente peut répondre à une bénignité effective et
réciproquement (caractère impressionnant de certains malaises vagaux, perte
de connaissance brève comme prodrome à une dissection aortique).

1 – LA SYNCOPE
Elle réalise une perte de connaissance brève (quelques secondes à
moins de 5 minutes), complète s’accompagnant soit d’une chute brutale
soit d’un affaissement progressif, suivie d’une reprise de conscience
rapide et totale sans obnubilation
2 – LIPOTHYMIE
Elle peut précéder la perte de connaissance ou rester isolée réalisant
un équivalent mineur de la syncope. La symptomatologie est riche et
variée : fatigue extrême, brouillard visuel, acouphènes,
étourdissement, oppression respiratoire, palpitations, sueurs sensation
vertigineuses (différentes du vertige vrai).
L’approche des pertes de connaissance brèves nécessitent en conséquence une
démarche diagnostique systématique, particulièrement rigoureuse, fondée
avant tout sur les données anamnestiques, en second lieu sur l’examen clinique
(incluant un électrocardiogramme systématique), en troisième lieu sur des
données para cliniques limitées.
Il s’agit d’un motif de recours fréquent aux urgences.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
1
/
31
100%