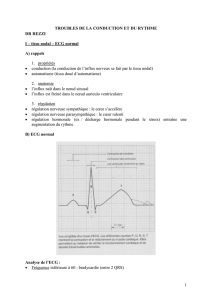
BRADYCARDIE ET BLOC AURICULO

Chapitre VIIA, page 1
BRADYCARDIE ET BLOC AURICULO-VENTRICULAIRE (J.P.NORMAND)
CLASSIFICATION
Les bradycardies peuvent relever de plusieurs mécanismes :
- un ralentissement de la fréquence sinusale : bradycardie sinusale
- une déficience de la conduction entre le sinus et le myocarde auriculaire : bloc sino auriculaire (BSA)
- un défaut d'excitablité du myocarde auriculaire : paralysie auriculaire
- une déficience de la conduction auriculo-ventriculaire: bloc auriculo- ventriculaire (BAV).
BLOC AURICULO VENTRICULAIRE
Définition
On désigne sous le terme BAV les déficiences de la conduction auriculo ventriculaire, allant du
simple ralentissement à l'interruption complète. Cette anomalie de la conduction se traduit sur
l'ECG par des modifications de l'espace PR.
L'existence d'un BAV témoigne de lésions du tissu de conduction qui peuvent siéger au niveau du
noeud de Tawara ou du tronc du faisceau de His (BAV proximal), ou au niveau des deux branches
du faisceau de His (BAV distal). La lésion d'une seule branche du faisceau de His ne suffit pas à
créer un BAV, puisque le temps de conduction entre les oreillettes et les ventricules reste normal.
Elle fait apparaître un bloc de branche.
Le BAV est aigu lorsqu'il regresse totalement et définitivement. Il est chronique lorsqu'il
correspond à des lésions persistantes. Dans cette éventualité il peut être permanent ou paroxystique.
Etiologie
BAV aigu
- Infarctus du myocarde : (proximal dans l'infarctus inférieur et distal dans l'IDM antérieur).
- BAV aigus inflammatoire, idiopathique, dans le cadre d'un rhumatisme articulaire aigu ou de la
maladie de Lyme (proximal).
- Surdosages médicamenteux : digitaliques, inhibiteurs calciques, beta-bloquants.(nodal)
- Hypervagotonie.
BAV chronique
L'étiologie la plus fréquente est une dégénérescence fibreuse du tissu de conduction auriculo
ventriculaire, siégeant préférentiellement sur les deux branches du faisceau de His (BAV
dégénératif ou maladie de Lenègre). Cette maladie est d'origine inconnue. Elle apparaît surtout
chez les sujets âgés, mais elle n'est pas nécessairement associée à des lésions d'athérome coronaire.
Les lésions valvulaires aortiques et en particulier le rétrécissement aortique calcifié, peuvent être
responsables d'un BAV proximal, en raison de la contiguité entre les sigmoïdes aortiques et le tronc
du faisceau de His.
Chez l'enfant l'origine congénitale est la plus fréquente. Elle correspond à une agenesie du noeud de
Tawara responsable d'un bloc proximal.
Conséquences
Lorsque le BAV est incomplet et que persiste une conduction auriculo ventriculaire, la commande
des contractions ventriculaires reste sous la dépendance du noeud sinusal.
Lorsqu'il est complet, les contractions ventriculaires ne sont possibles que s'il apparaît un centre
d'automatisme secondaire, dit foyer d'échappement, dans le tissu de conduction situé au dessous de
la lésion.
Ce foyer d'échappement a une fréquence de battement plus lente que celle du sinus, et d'autant plus
que sa localisation est plus distale dans le tissu de conduction. Il peut être temporairement ou
définitivement absent, surtout lorsque les lésions sont distales. Ainsi le retentissement clinique sera
plus marqué dans un BAV distal que dans un BAV proximal.
Manifestations cliniques
Un BAV peut être strictement asymptomatique et découvert à l'occasion d'un ECG systématique,
ou sur la constatation d'une bradycardie ("pouls lent permanent").
La manifestation la plus caractéristique est la survenue de syncopes, correspondant au syndrome de
Stokes - Adams.

Chapitre VIIA, page 2
Il s'agit de pertes de connaissances de brève durée, de survenue brutale, sans prodrome, entrainant
une chute et souvent une blessure, suivie d'un réveil immédiat et total (perte de connaissance à
l'emporte pièce).
Au moment de la perte de connaissance le pouls est aboli ou extrêment lent (inférieur à 20/mn).
Une révulsion des globes oculaires, des mouvements convulsifs et une perte des urines sont
souvent constatés.
Ces syncopes peuvent se répéter et, lorsqu'elles se prolongent, entraîner des lésions cérébrales
irréversibles, voire une mort subite.
Un BAV peut également entraîner l'apparition d'une insuffisance cardiaque congestive, lorsqu'il est
à l'origine d'une bradycardie permanente.
Aspect électrocardiographique
En dehors des syncopes
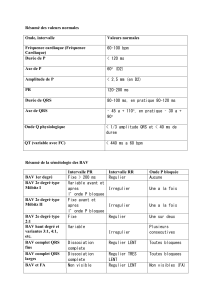
BAV du 1er degré:
Allongement constant de l'espace PR au delà de 21/100 de seconde ( à interpréter en fonction de
l'âge).
BAV du 2ème degré:
L'aspect le plus fréquemment retrouvé est celui des périodes de Luciani Wenckebach (LW),
réalisant des séquences répétitives au cours desquelles on observe un allongement progressif de
l'espace PR, puis une onde P bloquée, et ainsi de suite (fig. 1).
Par définition, des séquences de 4 ondes P pour 3 complexes QRS correspondent à des périodes de
LW 4/3. A l'extrême on peut avoir un BAV 2/1, une onde P sur 2 étant suivie d'un complexe QRS.
Le BAV du 2ème degré peut être classé en 2 catégories:
- BAV Mobitz I correspondant aux périodes de L W, au cours desquelles les ondes P bloquées,
sont précédées d'un allongement de l'espace PR.
- BAV Mobitz II, correspondant à la survenue d'ondes P bloquées, non précédées d'un
allongement de PR (il faut disposer d'au moins 2 ondes P conduites, précédant l'onde P bloquée,
pour affirmer le caractère Mobitz II d'un BAV) (fig. 2).
Le Mobitz I est caractéristique d'une lésion nodale. Le Mobitz II, plus rare, suggère une lésion plus
distale, à risque plus élevé.
BAV du 3ème degré :
Il correspond à une interruption complète de la conduction auriculo ventriculaire.
Il se traduit sur l'ECG par l'existence d'une dissociation auriculo ventriculaire complète. Les ondes
P sont régulières, de même que les complexes QRS, mais il n'y a aucun rapport constant entre ces
déflexions dans la mesure ou chacune a sa propre fréquence, celle du QRS étant plus lente que celle
des ondes P (rythme d' échappement) (fig. 3).
Lorsque le foyer d'échappement est proximal (au dessus de la bifurcation du faisceau de His), les
complexes QRS sont "fins" (inf à 8/100 de seconde). Lorsqu'il est distal, ces complexes sont
"larges" (sup à 12/100 de seconde), car le foyer d'échappement se situe nécessairement sur l'une des
branches du faisceau de His (aspect de "retard droit" sur la branche gauche et "retard gauche" sur la
branche droite).
Un BAV du 3ème degré à QRS fins permet d'affirmer la localisation proximale de la lésion.
L'existence de QRS larges est très en faveur d'une localisation distale. Cette dernière éventualité
n'est cependant pas incomptatible avec un BAV proximal :
- soit parce qu'il s'accompagne d'un échappement distal.
- soit parce que le foyer d'échappement est proximal et qu'il existe par ailleurs un bloc de
branche.
En cas de fibrillation auriculaire, le diagnostic ECG de BAV complet se fera sur la constatation
d'un rythme ventriculaire lent et surtout régulier (dans la mesure où l'activité auriculaire est
irrégulière les complexes QRS doivent être irréguliers s'ils sont conduits , sinon ce sont des
complexes d'échappement ventriculaire) (fig. 4).

Chapitre VIIA, page 3
BAV paroxystique
Bien que chronique, le BAV est très souvent paroxystique. En dehors des syncopes,
l'électrocardiogramme montre un rythme sinusal, avec un espace PR normal (fig. 6).
Chez un patient ayant eu des pertes de connaissance et chez lequel l'ECG enregistré a postériori ne
montre pas de BAV, comment faire le diagnostic rétrospectif de BAV paroxystique ? Il s'agit d'une
situation fréquence en cardiologie.
L'existence d'un bloc de branche doit faire penser à ce diagnostic. Il peut s'agir d'un bloc de branche
droit ou gauche et plus suggestif encore, de l'association d'un bloc de branche droit avec un
hémibloc antérieur gauche ou un hémibloc postérieur gauche.
Mais l'association d'un bloc de branche et de pertes de connaissance ne permet pas d'affirmer que
ces dernières étaient dues à un BAV paroxystique.
Des explorations complémentaires peuvent faciliter la décision. L'enregistrement Holter permet
d'avoir un tracé ECG, au moment d'une perte de connaissance, mais c'est rare.
L'enregistrement de l'activité électrique du faisceau de His apporte des renseignements intéressants.
En plaçant une sonde endocavitaire au contact même du faisceau de His (au niveau de l'anneau
tricuspidien) il est possible d'enrégistrer une activité électrique intermédiaire entre l'onde P et le
complexe QRS. Cette déflexion correspond à l'activité électrique du faisceau de His (déflexion H)
(fig. 7).
Ainsi l'espace compris entre P et QRS, représentatif du temps de conduction auriculoventriculaire,
peut être décomposé en 2 intervalles :
- L'intervalle AH, compris entre la déflexion auriculaire et la déflexion H, mesure le temps de
conduction supra-hissienne.
- L'intervalle HV, compris entre la déflexion H et le début de QRS mesure la conduction infra-
hissienne. Chez un sujet normal, cet intervalle mesure entre 35 et 55 msec, et reste fixe qu'elle que
soit la fréquence cardiaque.
Un allongement de l'intervalle HV au delà de 70 ms chez un patient ayant eu des pertes de
connaissence, dont l'ECGde base montre un espace PR normal , est un argument en faveur d'un
BAV paroxystique (fig. 8).
L'enregistrement de la déflexion H permet également de localiser le siége d'un bloc
auriculoventriculaire. Une onde P "bloquée" suivie d'une déflexion H, signifie que l'interruption de
la conduction s'est faite au dessous du faisceau de His (bloc infrahissien) (fig 9). Une onde P
"bloquée" non suivie de déflexion H, témoigne d'un bloc suprahissien. La signification clinique de
ces deux types de localisation est différente.
Pendant les syncopes
La syncope est due le plus souvent à une pause ventriculaire prolongée, ou à une bradycardie
extrême. L'ECG montre uniquement des ondes P, avec de temps en temps un complexe QRS large,
d'échappement ventriculaire (fig 5).
Plus rarement, la syncope est due à une torsade de pointe (voir cours sur les tachycardies
ventriculaires).Dans cette éventualité il existe un allongement marqué de l'espace QT sur les QRS
de base.
Traitement
Traitement des syncopes
Quelques "coups de poings" appliqués de façon rythmique sur le sternum permettent le plus
souvent de rétablir la conscience (la stimulation mécanique réveille un foyer de dépolarisation
ventriculaire).
Si cette manoeuvre est insuffisante, le massage cardiaque externe devient nécessaire.
Après la syncope et compte tenu du risque de récidives, le patient soit être surveillé dans une Unité
de Soins Intensifs de cardiologie, sous scope .
Une perfusion d'isopropyl noradrenaline (Isuprel) pourra être mise en place dans un premier temps,
si la fréquence cardiaque reste très lente ou si des pauses ventriculaires sont encore constatées.
(L'Isuprel améliore la conduction auriculo ventriculaire et accélère la fréquence de battement du
foyer d'échappement ventriculaire. Ce traitement est formellement contre-indiqué si le BAV est dû
à une intoxication digitalique.
Dès que possible, il faudra mettre en place une sonde de stimulation dans le ventricule droit, pour
permettre un entraînement électrosystolique temporaire.
En cas de torsades de pointe, le traitement est le même.Le BAV d'origine vagale régresse après
l'injection intraveineuse d'Atropine.

Chapitre VIIA, page 4
Traitement préventif des syncopes
La mise en place d'un stimulateur cardiaque définitif est indiquée dans le BAV chronique
symptomatique :
- après une syncope
- s'il existe une bradycardie chronique mal tolérée.
Actuellement, la grande majorité des stimulateurs cardiaques sont implantés par voie endocavitaire,
l'électrode de stimulation étant placée dans le ventricule droit, par cathétérisme d'une veine
jugulaire ou sous clavière, et le boitier de stimulation, sous la peau au niveau du pectoral.
La technologie est de plus en plus sophistiquée
- La taille du boitier a atteint des dimensions idéales
- Les piles du Lithium ont une durée de vie moyenne de 7 ans. Elle peuvent être changées
facilement , au prix d'une petite intervention.
- La stimulation se fait "à la demande", la sonde permettant de détecter l'activité électrique
spontanée (QRS), et de délivrer un stimulus électrique (Spike) uniquement en cas de pause
ventriculaire dont la durée est supérieure à une valeur seuil, préalablement déterminée.
- Le mode de stimulation se rapproche des conditions physiologiques : Stimulation ventriculaire
asservie sur des paramètres physiologiques (intervalle QT, mouvements du corps) permettant le
maintien d'une accélération à l'effort ; stimulation double chambre, avec une sonde auriculaire et
une sonde ventriculaire permettant de maintenir le synchronisme auriculo ventriculaire et d'asservir
la fréquence des contractions ventriculaires à celles des oreillettes..
- La programmation du boitier est possible à travers les téguments. Elle permet d'ajuster à tout
moment les paramètres de stimulation (réglage de la fréquence et de l'intensité du stimulus, du seuil
de détection etc.)
Incidents
La stimulation cardiaque permanente peut cependant entraîner des incidents : déplacement de la
sonde, infection du boitier, ou de l'endocarde au contact de la sonde, usure prématurée des piles.
Une surveillance régulière de l'état clinique des patients et des caractéristiques de fonctionnement
du stimulateur cardiaque est donc indispensable. L'indication de mise en place de ces stimulateurs
cardiaques doit être bien documentée.
BLOC SINO AURICULAIRE
Définition
Il existe normalement un délai entre la dépolarisation du noeud sinusal et le début de l'onde P,
correspondant à la conduction sinoauriculaire. Celle-ci n'est pas visible sur l'ECG de surface car
l'activité électrique du noeud sinusal est de trop faible amplitude pour être détectée à la surface.
On désigne sous le terme de BSA les déficiences de la conduction sino auriculaire, allant du simple
ralentissement à l'interruption complète. Cette anomalie se traduira sur l'ECG par des modifications
de l'intervalle entre les ondes P, l'espace PR restant normal.
Un BSA peut être aigu ou chronique, permanent ou paroxystique.
Etiologie
BSA aigus
- Infarctus du myocarde, surtout de localisation inférieure
- Surdosages médicamenteux : digitaliques, inhibiteurs calciques, beta bloquants
- Hypervagotonie.
BSA chronique
Le plus souvent il correspond à une dégénérescence fibreuse du sinus (maladie du sinus),
apparaissant surtout chez les sujets âgés. Dans cette étiologie le BSA peut être associé à des accès
de fibrillation ou flutter auriculaire paroxystique. Cette association définit la "maladie de
l'oreillette".
Conséquences
L'interruption partielle de la conduction sino auriculaire (par exemple 2/1) entraînera une
bradycardie. L'interruption complète impliquera la mise en route d'un foyer d'échappement

Chapitre VIIA, page 5
jonctionnel, de fréquence plus lente que celle du sinus. Sinon, il apparaîtra une pause ventriculaire
prolongée et une syncope.
Manifestations cliniques
Un BSA peut être asymptomatique et découvert à l'occasion d'un ECG symptomatique ou de la
constatation d'une bradycardie. De même que le BAV, il peut entraîner un véritable syndrome de
Stokes Adams. Cependant, les pertes de connaissance sont souvent moins caractéristiques.
Aspect électrocardiologique
Divers aspects ont été décrits (BSA I, II et III). Les plus caractéristiques sont :
- des pauses auriculaires dont la durée est un multiple exact de l'intervalle PP de base
(par exemple BSA 2/1, 3/1etc.) (fig. 10 et 11)
- la disparition des ondes P sinusales et l'existence d'un rythme d'échappement
jonctionnel (complexes QRS fins réguliers, lents, suivis d'ondes P rétrogrades) (fig. 12).
Les syncopes correspondent à des pauses auriculaires, sans rythme d'échappement ventriculaire.
Le BSA d'origine dégénérative (maladie du sinus) est souvent paroxystique. L'ECG enregistré en
dehors des syncopes peut être strictement normal.
Pour faire un diagnostic rétrospectif de BSA paroxystique chez un patient ayant eu des pertes de
connaissance, on pourra s'aider d'un enregistrement Holter (plus performant dans ce trouble du
rythme que dans le BAV paroxystique) et éventuellement d'explorations électrophysiologiques (
étude de lafonction sinusale).
Traitement
Le traitement des syncopes est le même que pour celles du BAV.
Un stimulateur cardiaque sera mis en place en cas de BSA chronique symptomatique.
Dans la maladie de l'oreillette, le traitement préventif des accès de fibrillation ou de flutter
auriculaire paroxystique ne pourra être mis en route sans avoir au préalable implanté un stimulateur
cardiaque. Sinon, le traitement anti-arythmique risquerait d'aggraver le BSA et d'entraîner des
syncopes.
1
/
5
100%