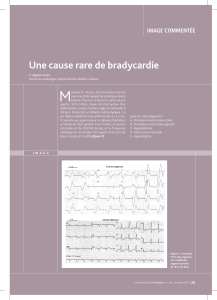
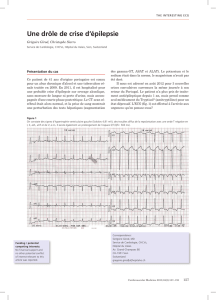
Supraventricular Tachycardia

NEJM 2006 354;1039-51 O. Brissy
DESC Réanimation médicale
Mecredi 6 décembre

Généralités:
•Origine auriculaire ou nodale
•Caractère paroxystique
•Ne concerne pas: FA, flutter,
TA multifocale
Epidémiologie
•incidence 3.5/100 000/an
•Prévalence 2.5/ 1000
•Caractère récidivant, motif de
cs aux urgences
Mécanisme
Réentrée
nodale
voie
accessoi
re
TA
focale

Physiopathologie
2 extrasystole
1 sinusal

Syndrome de WPW
•Wolf Parkinson White
•Affection congénitale, pré excitation ventriculaire en
rapport avec une voie accessoire (fx de Kent)
•Incidence 0,15%
•Permanent ou transitoire
•Asymptomatique/ TSV /mort subite en cas de FA
conduite aux ventricules par le fx de Kent (période
réfractaire antérograde courte)
•CI aux digitaliques, isoptine
•ECG PR court, onde Delta

 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
1
/
19
100%