Cathéters veineux de longue durée pour la nutrition - CClin Sud-Est

Cath
Cathé
éters
ters
veineux
veineux
de longue
de longue
dur
duré
ée
e
pour la
pour la
nutrition
nutrition
parent
parenté
érale
rale
DR P. GELAS
DR P. GELAS -
-D BARNOUD
D BARNOUD
Nutrition Clinique Intensive
Nutrition Clinique Intensive -
-H.C.L.
H.C.L. -
-LYON
LYON

plan
plan
Rappels sur les cath
Rappels sur les cathé
éters utilis
ters utilisé
és en
s en
nutrition parent
nutrition parenté
érale
rale
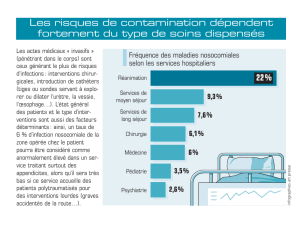
Les complications
Les complications –
–dont l
dont l’
’infection du
infection du
cath
cathé
éter
ter
Pr
Pré
évention de l
vention de l’
’infection
infection
Protocoles de soins
Protocoles de soins
Moyens
Moyens «
«m
mé
édicamenteux
dicamenteux »
»(verrous)
(verrous)
É
Éducation/formation
ducation/formation

Diff
Diffé
érents abords veineux
rents abords veineux
Les cath
Les cathé
éters en polyur
ters en polyuré
éthane : cath
thane : cathé
éters veineux
ters veineux
centraux 1
centraux 1 à
à3 voies
3 voies
Les cath
Les cathé
éters
ters «
«de bras
de bras »
»«
«PICC
PICC »
»
Les cath
Les cathé
éters tunnelisables sans manchon
ters tunnelisables sans manchon
Les cath
Les cathé
éters tunnelisables
ters tunnelisables avec manchon
avec manchon (cuff)
(cuff)
Les chambres implantables
Les chambres implantables
Mat
Maté
ériels particuliers :
riels particuliers :
Les cath
Les cathé
éters
ters à
àvalve distale (Groshong)
valve distale (Groshong)

Cath
Cathé
éters veineux simples
ters veineux simples

Cath
Cathé
éter simple
ter simple
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
1
/
61
100%