la sclerose en plaque - vers Etudiant

COURS LA SCLEROSE EN PLAQUE
OU
S E P
Cette maladie est définie histologiquement sur des lésions dégénératives de sclérose et sur la focalisation
des lésions sous la forme de plaques.
Cette pathologie touche surtout le système nerveux central au niveau du cerveau et de la moelle épinière.
Le mécanisme est connu de type immunitaire et même auto-immun.
Le terrain de la maladie est le sujet jeune avec un début habituel vers 20 ans.
I PHYSIOPATHOLOGIE
Cette pathologie d’étiologie inconnue répond à un mécanisme immunitaire de type auto-immun.
Certaines hypothèses sur l’étiologie sont évoquées :
origine virale
phénomènes environnementaux
antécédents familiaux : souvent d’origine héréditaire.
Le phénomène auto-immun entraîne des lésions ciblées sur le système nerveux central à l’étage cérébral,
bulbaire et médullaire.
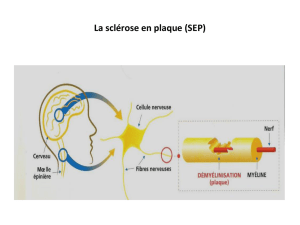
Ces lésions sont caractérisées par un phénomène de démyélinisation locale survenant par poussées.
Cette démyélinisation est suivi d’une éventuelle remyélinisation, ce qui explique le caractère régressif des
troubles. Dans ces régressions de démyélinisation vont se constituer progressivement des organisations
fibreuses : les plages de sclérose ; ces lésions sont à l’origine des déficits irréversibles de la maladie.
Ces zones de sclérose sont visibles sur le scanner cérébral et mieux encore sur l’IRM, mais ces anomalies
ne sont pas spécifiques de la maladie.
Le diagnostic reste donc clinique et comme la maladie est très polymorphe, c’est surtout l’évolution de la
pathologie qui fait le diagnostic avec les poussées déficitaires régressives et récidivantes.
II CIRCONSTANCES DE DECOUVERTE
Elles sont très diverses mais évocatrices en fonction du terrain.
Les circonstances les plus habituelles sont :
atteinte oculaire avec diplopie et baisse de l’acuité visuelle
déficit moteur de type pyramidal essentiellement sur les membres de façon asymétrique
atteinte sensitive avec paresthésies : fourmillement, engourdissement ou ruissellement et
le plus souvent de façon asymétrique.
Parfois des douleurs diverses dont une douleur très évocatrice : la sensation de décharge
électrique dans le rachis, cette douleur peut être déclenchée par l’examen en mobilisant
le rachis cervical (signe de l’HERMITTE).
troubles vestibulaires avec vertiges (rotatoires).
III LE TABLEAU CONSTITUE
Plusieurs poussées vont se succéder qui vont cumuler leur déficit pour aboutir à de multiples lésions et de
multiples symptômes.
La gravité du tableau clinique va dépendre de la fréquence des poussées, de la localisation des atteintes et
se l’intensité de la régression.
L’évolution est donc globalement imprévisible et ce n’est qu’au bout de plusieurs années que la gravité de
cette SEP peut être appréciée.
Dans la forme moyenne, le tableau comprend les éléments suivants :
un syndrome pyramidal
un syndrome cérébelleux
un syndrome sensitif
un syndrome oculaire
un syndrome vestibulaire.
A) LE SYNDROME PYRAMIDAL
Il s’exprime le plus souvent par une paraplégie ou une paraparésie asymétrique, parfois il s’agit d’une
hémiplégie ou d’une monoplégie.
Dans ces localisations on retrouve :
le déficit moteur
l’hypertonie élastique (spastique)

l’hyper-réflectivité
signe de BABINSKI (RCP inversé).
B) LE SYNDROME CEREBELLEUX
Il associe :
les tremblements qui sont maximums à l’effort
les troubles de l’exécution du mouvement (adiadococynésie …)
les troubles de l’équilibre avec perturbation de la marche.
Cette atteinte cérébelleuse vient s’associer à l’atteinte pyramidale pour gêner la marche avec au maximum
la démarche cérébello-spastique.
C) LE SYNDROME SENSITIF
Il est toujours dominé par les paresthésies surtout aux membres inférieurs, au niveau distal et de façon
asymétrique.
Les signes objectifs sont plus modérés : il peut exister une hypoesthésie voire une anesthésie ainsi qu’une
atteinte de la sensibilité profonde.
D) LE SYNDROME OCULAIRE
Il comprend soit une diplopie et un strabisme, soit une diplopie, un strabisme, un ptosis (chute des
paupières), une mydriase (dilatation des pupilles) en général unilatéral et baisse de l’acuité visuelle.
E) LE SYNDROME VESTIBULAIRE
Il comprend :
les vertiges qui viennent aggraver les troubles cérébello-spastiques
un nystaglus.
Dans cette évolution classique, le handicap est sévère au bout de 10 à 20 ans, entraînant un arrêt de
l’activité professionnelle et confinant le plus souvent le patient au lit.
Il s’y ajoute des anomalies psychiatriques :
troubles de l’humeur souvent à type d’euphorie, parfois de dépression
parfois dans les formes très évoluées : dégradation intellectuelle.
Il existe des formes plus sévères où les poussées sont très fréquentes, peu régressives et engageant le
pronostic vital en quelques années.
Il existe des formes modérées où les poussées sont rares très régressives et permettent une vie
relativement normale au prix d’un handicap discret.
IV LES EXAMENS PARACLINIQUES
Ils viennent confirmer le diagnostic suspecté cliniquement ; aucun examen n’est véritablement spécifique
même si certaines anomalies sont fréquentes dans la SEP, elles restent possibles dans d’autres pathologies.
Certains examens sont à présent rarement pratiqués car les anomalies obtenues ont peu d’intérêt et
peuvent déclencher une poussée évolutive : c’est le cas de l’examen du LCR qui nécessite une ponction lombaire
et qui est jugé comme trop agressif.
Les 2 examens systématiquement pratiqués sont le scanner cérébral et l’IRM montrent le zones de
sclérose qui sont de plus évocatrices par leur localisation.
V LE TRAITEMENT
La maladie étant auto-immune, le traitement qui vise à freiner l’évolution est donc immunosuppresseur
voire par les véritables immunosuppresseurs.
Quand la SEP est modérément évolutive, le traitement n’a lieux que lors des poussées par corticoïdes à
posologie élevée qui permettent de raccourcir la durée de la poussée et d’augmenter l’importance de la
récupération.
Quand la SEP est très évolutive, 2 attitudes sont possibles :
le traitement lors des poussées uniquement
le traitement de fond qui serait sensé diminuer le nombre de poussées.
Le traitement est donc essentiellement symptomatique et porte alors sur les différents déficits
neurologiques : pour le déficit moteur ce sont d’une part les méthodes de rééducation qui permettent de majorer
les régressions de poussées et d’entretenir la fonction ainsi que d’éviter les attitudes vicieuses.
Il faut également différent appareillages :
orthèses plantaires, soins pédicuraux
attèles, releveurs
fauteuil roulant.
1
/
2
100%