Ronéo

Physio appliquée cours 4 le 05/11/08
Professeur : M.Kedra
Ronéotypeurs : Matthieu Dorison
Laura Moïsi
Intérêts pratiques de l’épreuve d’effort
Ronéotypé à partir de la diapositive numéro 49 uniquement (le cours étant hyper long, et le
prof n’ayant fait que lire ses diapos pour les pages 1 à 48, vous nous en excuserez).
Résultats de l’épreuve d’effort

Plan du cours :
1. But de l’épreuve d’effort
2. Matériel
3. méthodes
4. Intérêt pratique (=clinique) : indications
5. Contre-indications*
6. Résultats:
a. la fréquence cardiaque
b. clinique
c. électrocardiographique
d. de la VO2 max
e. ventilatoire
f. gazométrique
g. autres (par exemple PAS à la cheville)
7. Tomoscintigraphie myocardique
8. Epreuve de Strandness

6. Résultats
a. de la fréquence cardiaque
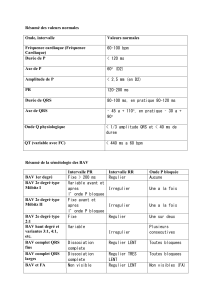
-Le test est maximal quand la FCMT (=fréquence cardiaque maximale théorique) = 220-âge a
été atteinte.
-Le test est certes sous-maximal (donc FCMT non atteinte), mais significatif quand la FCMT
est supérieure ou égale à 85%.
-Le test est sous-maximal et NON significatif quand la FCMT est inférieure ou égale à 85% :
attention, on ne peut alors tirer des conclusions diagnostiques de cette épreuve (donc l’analyse
de l’ECG par exemple est inutile car non révélatrice…)
b. Plan clinique
-Le test est positif lorsque l’épreuve d’effort a déclenché le symptôme recherché. Le plus
souvent il s’agit de patients chez lesquels on suspecte une maladie coronaire ; le test est
positif s’il y a eu déclenchement d’une douleur angineuse (pour mémoire : douleur diffuse, en
barre, désignée par le patient par le plat de la main).
-Le test est cliniquement douteux ou litigieux quand il déclenche une douleur (donc déclenche
bien un symptôme), mais que celle-ci n’est pas très évocatrice de la pathologie suspectée (ex :
dans la recherche d’un Angor, apparition d’une douleur à droite).
-Le test est négatif lorsqu’il ne déclenche aucun symptôme, aucune gêne.
c. électrocardiographie
1. recherche d’ischémie myocardique
-Le test est positif : modifications très convaincantes de l’ECG
le segment ST est sous-décalé de façon horizontale, descendante ou
ascendante, mais supérieure à 1mm par rapport à la ligne isoélectrique, (à une
« abscisse » 80 ms après le point J sur l’ECG)
le segment ST est sus-décalé (très rare, mais quasiment toujours une maladie
coronarienne). Le sus-décalage est supérieur à 2mm par rapport à la ligne
isoélectrique (à une abscisse 80 ms après le point J (fin du complexe QRS)), ceci
étant pour un patient sans antécédents d’IDM.
Sur la diapo numéro 54, on a trois dérivations de l’ECG représentées : V4, V5 et V6 à l’état
basal, au maximum de l’effort, et pendant la récupération (c'est-à-dire 2 minutes après
l’effort).
Regardons bien la dérivation V6, c’est là que le phénomène est le plus flagrant : à l’état basal,
pas de sous-décalage ; à l’effort maximal on a un sous-décalage de -1.40 (la machine effectue
des mesures très précises). Deux minutes après l’effort, le segment ST est toujours sous-
décalé, il n’est pas revenu à l’état basal.
Sur la diapo 56, on représente une dérivation pré-chordiale droite, la V2. On mesure toujours
le décalage à partir du point J. A l’état basal, il y a un léger sus-décalage (représenté par le
0.7). A l’effort, le sus-décalage est de 2.8, donc largement supérieur aux 2mm requis pour que

le test soit positif. C’est assez rare, mais souvent révélateur d’une pathologie ischémique
myocardique plus grave que le sous-décalage.
-Le test est litigieux lorsqu’il y a des modifications de ST « limites »
-Le test est négatif quand il n’y pas de modification significative.
2. recherche de troubles du rythme
-troubles du rythme auriculaire : patients ayant de banales extrasystoles isolées à l’ECG, se
plaignant, dans la vie courante, de palpitations voire de malaises. A l’épreuve d’effort, on va
rechercher l’exacerbation de ce phénomène, à savoir des extrasystoles auriculaires en salves ;
une tachysystolie ventriculaire (TSV), surtout de type rapide ; un flutter auriculaire ; une
fibrillation auriculaire.
-troubles du rythme ventriculaire : patient présentant à l’effort une sensation bizarre de
malaise. Sur son ECG de repos, on ne trouve que quelques extrasystoles ventriculaires isolées.
Quand on les fait pédaler, on voit que l’évolution se fait dans le mauvais sens : les
extrasystoles augmentent en nombre, en morphologie ; apparaissent plusieurs extrasystoles de
suite, qu’on appelle des salves tachycardiques ventriculaires non soutenues (TVNS) ou
soutenues (TVS). On peut même, dans le pire des cas, déclencher une fibrillation
ventriculaire, nécessitant le recours à un défibrillateur.
-troubles de la conduction auriculo-ventriculaire, à type de bloc auriculo-ventriculaire ou
BAV. Il s’exprime au repos par un allongement de l’espace PR>0.2s.
A l’effort, si le BAV est banal, c'est-à-dire de siège nodal, les catécholamines de
l’effort doivent améliorer la conduction auriculo-ventriculaire, normaliser l’espace
PR.
En revanche, si le BAV présent sur l’ECG de repos est l’expression d’une
anomalie anatomique plus sévère, il peut apparaître un BAV du 2ème degré, voire
complet.
Quelques ECG pour illustrer ce qu’on vient de dire.
Diapo 58 : cette épreuve d’effort doit être arrêtée, car on a déclenché chez le patient une
tachyarythmie à QRS fins, hormis quelques uns, un peu plus larges, qui sont l’expression de
« l’aberration de la conduction dans les branches » dont nous ne parlerons pas aujourd’hui.
L’épreuve d’effort a donc eu un intérêt ; on a compris pourquoi le patient se plaignait de
palpitations et de malaises. Il faut avoir un très bon myocarde pour pouvoir rester debout,
marcher, etc... quand on a un cœur qui bat à 239/min ! En revanche, chez les personnes âgées,
ayant un myocarde plus fragile, ce type de tachycardie peut déclencher une syncope. (01 :
19 :54)
Diapo 59 : ce qui change entre cet exemple et le précédent est la parfaite régularité du rythme.
Il est extrêmement rapide (254/min), la morphologie du QRS ne change pas : ils sont fins et
réguliers. Il faut arrêter l’épreuve d’effort et proposer au patient une PEC médicale pour qu’il
ne fasse pas ce trouble du rythme.

Diapo 60 : trouble du rythme à l’étage ventriculaire. Nous sommes ici à la 55ème seconde
d’effort, et on monitore en permanence la dérivation préchordiale gauche V5 (1ère ligne de la
diapo). Au départ, on a un rythme régulier, bien sinusal, selon le schéma P-QRS-T, P-QRS-
T… Vers le milieu de la ligne apparaît un problème : c’est un QRS précoce, non sinusal, qui
ne ressemble pas à un QRS normal : il est élargi. C’est une extrasystole ventriculaire, ce qui
est plutôt banal, et ne constitue pas de critère de l’arrêt de l’épreuve d’effort. On poursuit, et
un peu plus loin se sont 2 extrasystoles qui se suivent ; puis c’est quasiment un battement sur
deux qui devient anormal. On n’arrête pas l’épreuve d’effort, mais on commence à se dire que
ça va peut-être être nécessaire. On demande au patient d’arrêter à la 4ème ligne, car se sont 3,
puis 4 extrasystoles qui se suivent. On a compris, le patient présente une hyperexcitabilité
ventriculaire importante. Il faut faire des explorations supplémentaires pour comprendre d’où
viennent les extrasystoles : soit elles sont d’origine ischémique, mais il n’y a pas d’anomalie
du segment ST ; soit ce sont des extrasystoles dues à une hyperexcitabilité simple et il faut lui
donner un traitement anti-arythmique.
Diapo 61 : c’est beaucoup plus grave. On a ici un agrandissement d’un enregistrement continu
d’un ECG dans les dérivations D2, V2 et V5 d’un patient qui est venu pour bilan
d’extrasystoles ventriculaires banales. On voit que ce n’est pas du tout banal, puisque l’effort
déclenche une véritable succession d’extrasystoles avec accélération anormale du rythme
cardiaque. On parle de salves de tachycardie ventriculaire non soutenues ; on compte 8
QRS à la suite.
Diapo 62 : il peut y avoir des choses encore plus graves, comme ici : salves de TVNS, mais
risque de déclencher des TVS = tachycardies ventriculaires soutenues. Dans ce cas, si le
patient poursuit bien hémodynamiquement (donc il ne fait pas de malaises, ne se sent pas
mal), on peut poursuivre pour voir s’il y a un arrêt spontané de la TVS. Dans le cas contraire,
il faudra arrêter l’épreuve d’effort et intervenir pharmacologiquement, ou électriquement
(utilisation du défibrillateur pour revenir à un rythme sinusal).
Diapo 63 et 64 : cet ECG présente au repos un BAV de 2ème degré, de type 2 :1 (prononcer
« 2 sur 1 »), l’une des trois formes possibles de BAV de 2ème degré. Rappel de la
caractéristique commune des BAV de 2ème degré : toutes les ondes P ne sont pas suivies d’un
complexe QRS. La forme la moins grave des ces BAV est le BAV de Luciani-Wenckebach,
ou bloc de Mobitz 1 : le début de la période est PR normal, QRS puis T. Le PR suivant est
allongé, puis QRS T. L’onde P suivante est encore suivie d’un QRS, mais le temps de
conduction auriculo-ventriculaire est encore plus allongé. Après l’onde P suivante il n’y aura
pas de QRS (on parle d’onde P bloquée), puis cela revient à la normale avec une onde P, un
intervalle PR normal, un QRS puis T. Cela se répète périodiquement.
Les BAV de Luciani-Wenckebach sont peu graves ; le siège du bloc est nodal.
Diapo 65/66 : on a aussi les BAV de haut degré, de type 3 :1 ou encore Mobitz 2. Signifie
qu’il existe plusieurs ondes P non suivies du complexe QRS. C’est beaucoup plus grave ;
c’est pour ça que selon le prof c’est « à l’opposé des BAV de 2ème degré »( ?)
On parle de blocs 2 :1 et 3 :1 lorsqu’un QRS est absent toutes les 2 ou 3 ondes P.
La famille des BAV de 2ème degré est la famille « méchante » ; le BAV Mobitz 2 est une
indication à l’implantation d’un pacemaker.
Les BAV de 2ème degré sont de siège sous-nodal.
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%