CQFD 25

CQFD 25
CQFD 25 (Dossier 7 de l’ECN 2006)
Enoncé
Une femme de 30 ans, vous consulte pour une baisse d'acuité visuelle de son oeil gauche (à
3/10°, correspondant à la lecture des caractères moyens du journal) de survenue récente
(début il y a 24 heures), rapide (en 12 heures) et accompagnée de douleurs rétro-oculaires
exacerbées lors des mouvements oculaires. Le fond d'oeil est normal. L'examen général est
négatif, hormis des réflexes vifs aux quatre membres et un signe de Babinski bilatéral.
L'interrogatoire révèle, la survenue il y a un an, de troubles de l'équilibre et il y a 2 mois d'un
épisode de diplopie pour lequel elle a consulté. Ces deux épisodes ont été tous deux régressifs
spontanément en quelques jours. La patiente se dit par ailleurs en parfaite santé, ne prend aucun
médicament hormis une contraception orale, ne fume pas et ne boit pas.
Question N°1
Vous diagnostiquez une névrite optique rétrobulbaire. Sur quels arguments ?
Question N°2
Sur les données de l'interrogatoire, quelle hypothèse diagnostique étiologique évoquez-vous ?
Question N°3
Lorsqu'elle a été examinée il y a 2 mois, au moment de sa diplopie, une limitation partielle de
l'abduction de l'oeil gauche a été notée. Devant la régression spontanée des symptômes, la
patiente ne s'est pas présentée aux examens prévus. Comment caractériser le tableau clinique
observé à cette époque ? Quels signes associés auriez-vous recherchés ?
Question N°4
Devant le tableau actuel, quels examens ophtalmologiques demandez-vous ? Qu'en attendez-
vous?
Question N°5
Pour confirmer le diagnostic étiologique, quels examens demandez-vous ? Discutez leur
spécificité. Donnez les résultats attendus pour chacun d'entre eux.
Question N°6
Devant le tableau clinique actuel, quelle est l'attitude thérapeutique initiale que vous proposez ?
Quel bénéfice en attendez-vous ? Quelles précautions adoptez-vous vis-à-vis de ce traitement ?

CQFD 25
CORRECTION du CQFD 25 (Dossier 7 de l’ECN 2006)
Q1/
15 points
Arguments en faveur de la névrite optique rétro-bulbaire (NORB) :
Baisse d'acuité visuelle unilatérale sévère de l'œil gauche (PMZ +++)
d’apparition rapide
Douleurs rétro-oculaires augmentées par la mobilisation du globe
Fond d'œil normal permettant d'éliminer les autres causes de baisse brutale
d'acuité visuelle unilatérale (DR, NOIAA, OACR ou OVCR)
Pas de notion d'oeil rouge à l'examen clinique
Diplopie = 0 à la Q1
5 PMZ
3
2 + 1
4
Q2/
5 points
On doit évoquer le diagnostic de sclérose en plaques (SEP) dans sa forme
rémittente devant :
Le terrain : femme jeune
La survenue de déficits neurologiques focaux disséminés dans le temps
(poussées régressives) et dans l'espace (lésions de la myéline au niveau du SNC).
La névrite optique rétro-bulbaire actuelle
La diplopie : ophtalmoplégie inter-nucléaire / atteinte des nerfs oculomoteurs
Les troubles de l'équilibre : possible atteinte cérébelleuse ou vestibulaire
Le syndrome pyramidal bilatéral : ROT vifs + Babinski
L’absence d'autre diagnostic : pas de toxiques, pas d'autres antécédents.
5
NC
Q3/
15 points
Le tableau pouvait être lié à une paralysie du nerf crânien VI gauche (nerf
abducens ou oculo-moteur externe).
0 à la Q3/ si oubli côté gauche
5
Signes associés à rechercher :
Diplopie horizontale
Maximum du côté gauche
De type binoculaire
Déviation compensatrice de la tête vers la gauche
Test de la convergence pour éliminer une paralysie du III
Autres signes de localisation neurologique
Nystagmus dans le regard latéral gauche (pour éliminer une ophtalmoplégie
internucléaire par atteinte de la bandelette longitudinale postérieure)
3
2
1
1
1
2
Q4/
15 points
Il faut demander un champ visuel (périmétrie automatisée bilatérale)
à la recherche d'un scotome central de l'œil droit séquellaire d'une NORB
4
5
Il faut demander une étude de la vision des couleurs.
à la recherche d'une dyschromatopsie.
2
1
Il faut demander des potentiels évoqués visuels bilatéraux et comparatifs à la
recherche d’un allongement des temps de latence (atteinte démyélinisante des
voies optiques)
2
1
Il faut demander un fond d'œil.
Une pâleur papillaire gauche signe une atrophie optique séquellaire.
3
1

CQFD 25
Q5/
30 points
Imagerie par résonance magnétique médullaire et cérébrale sans puis avec
injection de gadolinium, en séquences T1 et T2 en l'absence de contre-indication,
à visée diagnostique et pronostique :
Lésions démyélinisantes du SNC en hyposignal T1 et hypersignal T2
Lésions de la substance blanche péri-ventriculaire au niveau du cerveau et des
cordons antérieurs et postérieurs au niveau médullaire.
Lésions disséminées dans l'espace = localisations multiples
Lésions disséminées dans le temps : nombre de lésions et nombre de lésions
récentes (prenant le gadolinium)
Absence d’arguments pour une autre étiologie
NB/ IRM médullaire ou IRM sans précision ou scanner = 0 à la Q5/
6
5
3
2
2
Examen du liquide céphalo-rachidien après ponction lombaire à la recherche de :
Protéinorachie normale ou < 1 g/l ET cytorachie normale ou pauvre en cellules
Sécrétion intrathécale d'immunoglobulines avec répartition oligoclonale à
l’électrophorèse des protéines du LCR
Examen peu spécifique : si négatif n'élimine pas le diagnostic
2
2
2
2
Potentiels évoqués auditifs, somesthésiques à la recherche d'une augmentation du
temps de latence centrale (peu spécifiques)
2
Normalité du bilan biologique standard
Anticorps anti-nucléaires pour éliminer un LED
Sérologie de borréliose pour éliminer une maladie de Lyme
1
1
Q6/
20 points
Traitement de cette poussée de sclérose en plaques :
Urgence thérapeutique car pronostic fonctionnel visuel engagé
Hospitalisation en Neurologie et repos au lit
Traitement étiologique par corticothérapie par voie intraveineuse (bolus de
méthylprednisolone = SoluMédrol®) à forte dose (15 mg/kg/J ou 0.5 à 1 g/j sur
3 heures) pendant 3 à 5 jours
Mesures associées :
Annonce du diagnostic et soutien psychologique
Prévenir du risque de scotome séquellaire et de bilatéralisation
Arrêt de travail
Demande de prise en charge à 100% au titre de l'ALD 30
Surveillance : efficacité du traitement (acuité visuelle) et tolérance
Traitement de fond à discuter à distance (probablement indiqué)
7
4
4
NC
Bénéfice attendu : raccourcissement de la durée de la poussée, sans effet préventif
des poussées ultérieures.
5
Précautions liées à la corticothérapie
Bilan préthérapeutique : kaliémie, créatininémie ; ECG ; BU et ECBU
Règles hygiéno-diététiques : régime désodé, pauvre en sucres rapides et en
graisses, riche en potassium
Surveillance de la tolérance : TA, poids, température ; troubles digestifs et
psychiques ; kaliémie, glycémie
NC

CQFD 25
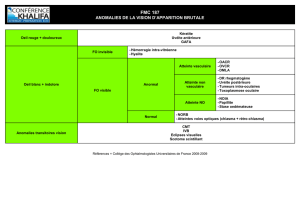
ITEM 187 - ANOMALIES DE LA VISION D’APPARITION BRUTALE
Oeil rouge + douloureux
Kératite
Uvéite antérieure
GAFA
Oeil blanc + indolore
FO invisible
Hémorragie intra-vitréenne
Hyalite
FO visible
Anormal
Atteinte vasculaire
OACR
OVCR
DMLA
Atteinte non
vasculaire
DR rhegmatogène
Uvéite postérieure
Tumeurs intra-oculaires
Toxoplasmose oculaire
Atteinte NO
NOIA
Papillite
Stase oedémateuse
Normal
NORB
Atteintes voies optiques (chiasma + rétro-chiasma)
Anomalies transitoires de la vision
CMT
IVB
Eclipses visuelles
Scotome scintillant

CQFD 25
ITEM 293 - ALTERATION DE LA FONCTION VISUELLE
BAV progressive
Cataracte
Glaucome
Affections rétiniennes
Dégénérescences rétiniennes héréditaires
Centrale = maladie de Stargardt
Périphérique = rétinopathie pigmentaire
Rétinopathie diabétique
Membranes prémaculaires
Trous maculaires
DMLA
Maculopathie toxique
Œdème maculaire
Rétinopathie diabétique
OVCR
Chirurgie de la cataracte
Uvéite postérieure
Altération
du CV
Atteintes voies optiques
Atteinte du NO
NORB
NOIA
Neuropathie toxique, métabolique
Neuropathie tumorale
Atteinte du chiasma optique et atteinte rétro-chiasmatique
Cécité corticale
Atteintes rétiniennes
Cf. Supra
 6
6
 7
7
1
/
7
100%