La démence et les démences

La démence et les démences
Le pluriel renvoie à une conception plus récente de la notion : la démence est un syndrome auquel on peut
accéder par différentes étiologies.
I) Test-flash
II) Préambule
III) Introduction au concept de démence
IV) Le syndrome démentiel
V) Les démences « secondaires »
1) Neurochirurgicales
2) Infectieuses
3) Démences d’origine toxique, métabolique, endocrinienne
4) Démences des pathologies inflammatoires
5) Démences post-traumatiques
VI) Les démences vasculaires
VII) Les démences « primitives », dégénératives
1) Démences dégénératives non-Alzheimer
1.1 Démences des pathologies sous-corticales (démence de la maladie de Parkinson et
démence à corps de Lewy)
1.2 Démences lobaires fronto-temporales
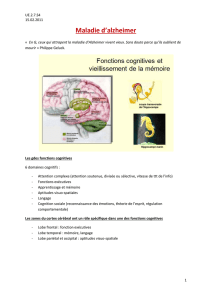
2) Maladie d’Alzheimer
Traitements des troubles cognitifs démentiels
Vignettes cliniques : correction
Bibliographie
I) Test-flash
Difficultés du terrain : on se trouve toujours à la frontière, subtile, arbitraire, entre psychiatrie et neurologie.
Exemples de cinq vignettes, relatant autant de cas avérés, typiques, et montrant la difficulté du diagnostic.
Ainsi de ce cas combinant symptôme obsessionnels compulsifs, troubles alimentaires, dépression.
II) Préambule : trois personnes célèbres atteintes d’Alzheimer
1) Iris Murdoch
Écrivain britannique (1919-99). Éducation à Oxford & Cambridge. Premier roman, Under the net, 1954.
Chef-d’œuvre, The sea, the sea, en 1978. Se consacre à l’écriture. Environ 40 romans, essais philosophiques,
critique de l’existentialisme, des théories freudiennes sur la sexualité masculine.
En 1995, Alzheimer diagnostiqué alors qu’elle a 76 ans. Comparaison de deux phrases, l’une empruntée à
The sea, the sea, l’autre à son dernier roman Jackson’s dilemma (1994). Dans ce dernier, la grammaire est
d’une très grande pauvreté. La syntaxe reste correcte, mais on observe :
- Une simplification grammaticale ;
- Une absence de concepts abstraits ;
- Un appauvrissement du vocabulaire ;
- Un appauvrissement de la ponctuation.
2) William Utermohlen
Peintre américain (1933-2007). Un des plus grands talents du courant figuratif. Snow, Mummers, Cantiques,
portraits & autoportraits, natures mortes, tableaux symboliques…
1995 : Blue Sky. Il a 62 ans, et vient d’apprendre qu’il est atteint de la maladie d’Alzheimer. Le tableau
constitue un autoportrait prostré, voûté, au-dessous d’un vasistas ouvert sur un ciel bleu sans étoile. C’est le
même bleu reproduit au sol, et sur son pull-over. On peut suivre l’évolution de la maladie, à travers celle de
la représentation de soi, dans sa suite d’autoportraits en 67, 96, 97, 98, 99, 2000 (dernier réalisé). Ils rendent
compte de l’évolution de sa capacité pour se représenter une vie qui lui échappe.
3) Ronald Reagan
Gouverneur de Californie (67-75), président des États-Unis (81-89). Il avait la réputation d’être étourdi,
gaffeur.
83 : répète un même lapsus au sujet de Bush.

84 : son fils pressent l’existence de troubles ; il s’empêtre dans ses réponses, cherche ses mots, paraît fatigué
et perplexe – ces derniers termes constituant une excellente description clinique des débuts de la maladie.
86 : ne semble pas savoir qui il est. Il regagne néanmoins sa lucidité à la fin de l’entretien.
86 : ne se souvient plus du nom des différents canyons qu’il adorait et connaissait par cœur. D’autres
déclarent qu’ils n’ont eu aucun indice suggérant qu’il était malade. Cela relevait-il de l’inattention, de la
maladie, d’un trouble caractérisé ?...
94 : Alzheimer diagnostiqué, 5 ans après son départ. La maladie s’aggrave progressivement.
2001 : vit dans une semi-isolation. Nancy est l’une des seules personnes qu’il reconnaîtra jusqu’au bout.
---
PAQUID (Personnes Âgées Quid) est une étude prospective de l’institut d’épidémiologie. La plus ancienne
de ses cohortes de personnes de 65 ans et + comprenait 3777 sujets lors de son lancement en 1989. Les sujets
sont issus de la Gironde et de la Dordogne, de milieux urbains comme ruraux. Son suivi s’est donc étendu sur
23 ans aujourd’hui.
La maladie évolue depuis déjà très longtemps au moment où le diagnostic est posé. Les psychologues
criblent les sujets suspectés de démence. Un point a été réalisé tous les deux ans sur la santé physique,
mentale, etc. Toutes ont été vues à domicile, afin d’être le plus représentatif possible – les personnes isolées
auraient en effet difficilement pu se rendre au centre d’épidémiologie pour les tests.
Le psychologue a relevé à chaque fois un bilan neuropsychologique, thymique ; des données biographiques.
Les suspects de troubles étaient alors vus par un médecin. L’étude essaie de préciser l’étiologie de la
démence.
Au début de l’étude, les personnes de la cohorte n’étaient pas malades. À terme, la prévalence d’Alzheimer
atteint 10%. PAQUID permet de voir rétrospectivement les symptômes préalables : d’où une courbe qui se lit
de droite vers la gauche, et indique le nombre d’années qui précèdent le diagnostic clinique, porté par le
neurologue ou le gériatre, d’Alzheimer. Les courbes relèvent ainsi une phase pré-démentielle.
DSST (Digital Symbol Substitution Test) : test des codes de Weschler. Permet de mesurer la vitesse
psychomotrice en reportant un symbole correspondant à un chiffre. 17 ans avant, il y a déjà une différence de
performance entre le groupe contrôle et celui qui sera atteint de démence : on observe en effet un
ralentissement très léger, impossible à détecter en clinique, mais néanmoins significatif même s’il reste dans
la norme.
Sur près de 4 000 personnes, on a près de 400 malades. On suspectait que l’évolution d’Alzheimer était
longue ; elle l’est encore davantage. Vingt ans avant, il y a un début de déclin, un processus pré-démentiel.
Mesure de la Fluence Verbale Sémantique : « citez un maximum de noms d’animaux en une minute. » Si la
différence est moindre que la première, les intervalles de confiance ne se recoupent pas : elle demeure donc
significative. Encore une fois, les performances restent dans la norme très longtemps, et sont inaccessibles à
l’investigation clinique. La maladie est ainsi très insidieuse ; les signes qui en indiquent les prémices sont
infra-cliniques.
Plaintes mnésiques ou cognitives. Auto-évaluation (mémoire, trouver ses mots, concentration, calcul). C’est
7 ans avant le diagnostic de démence que le nombre de plaintes commence à augmenter, étant donné que les
troubles cognitifs ont commencé depuis longtemps. Au fur et à mesure de l’évolution de la maladie, la plainte
disparaît – on est alors dans les stades avancés de la maladie, ceux de l’anosognosie. Il s’agit ainsi de
l’évolution normale de la métacognition.
III) Introduction au concept de démence
« Démence » vient du latin de-mens, « perte de l’esprit ». Le dément est celui qui a perdu l’esprit.
Juvénal, Ier siècle : « Même pire que toutes les déchéances physiques, le vieillard n’a plus toute sa tête… » Il
y avait alors moins de vieillards, donc moins de déments.
XVIIIe-XIXe : démence comme maladie mentale. Chez Juvénal, la démence est identifiée à la vieillesse. Elle
devient une maladie mentale. Usage du terme « démence » dans le langage courant, comme synonyme de
« folie », sens qu’il a gardé : « C’est complétement dément ».
Esquirol, début XIXe, neurologue : distingue démence des psychoses fonctionnelles. Il la définit comme
« une affection cérébrale caractérisée par l’affaiblissement de la sensibilité, de l’intelligence, de la volonté. »
Fin XIXe : un pas en arrière, l’autre en avant. La démence est associée à l’âge : la sénilité, la démence, sénile,
est considérée comme une conséquence « normale », irréductible du vieillissement, et non comme une
maladie spécifique. Cette locution, « démence sénile », est encore utilisée par des non-spécialistes.
Début XXe : définition de la schizophrénie par Kraepelin qui va parler de démence précoce pour qualifier
cette pathologie, ce qui va avoir pour conséquence l’installation d’une « démence de type sénile » chez un
adulte jeune. La notion est aujourd’hui totalement caduque : l’expression ne fait plus allusion à des adultes
psychiatriques.

1907 : maladie organique décrite sur le plan clinique et histopathologique par Aloïs Alzheimer, et à laquelle
il va donner son nom. Lésions atypiques des tissus.
1976 : Katzmann fait le lien entre la « démence sénile » et la maladie d’Alzheimer. Cette dernière survient
selon lui toujours après 65 ans, point que l’on a rejeté aujourd’hui.
Années 80 : démence survient avant 65 ans. C’est là qu’on parlera de démence précoce. On reprend donc la
locution de Kraepelin dans un tout autre contexte.
Années 90 à aujourd’hui : toutes les expressions précédentes, ou presque, sont caduques, et aujourd’hui
sources de confusion et porteuses de représentations péjoratives. Le dément n’est pas un fou, ni la démence
un naufrage sénile, encore moins un mécanisme de défense, un refuge contre la vieillesse et la déchéance.
C’est une affection, une maladie cérébrale. La démence ne survient pas obligatoirement après 65 ans. La
plupart des cas survient après 90, 95 ans, mais on a des cas exceptionnels à 30, 35 ans.
Conception actuelle :
- Démence liée à des affections cérébrales, par opposition aux conséquences normales du vieillissement
- Il existe plusieurs types de démence :
Définies sur la base de :
Leur symptomatologie (critère clinique)
L’examen pathologique des tissus cérébraux (critère physiopathologique)
Les différents formes de démence diffèrent selon :
L’étiologie
Le pronostic
Les facteurs de risque
La prise en charge
IV) Le syndrome démentiel
C’est le point commun entre ces différents types de démences.
La démence : définition
La démence n’est pas une maladie, c’est un syndrome.
- Un syndrome est un ensemble de signes cliniques.
- Un syndrome n’est pas spécifique à une maladie, un même syndrome pouvant être observé dans
plusieurs maladies.
- La maladie fait référence à la fois aux symptômes et à la cause physiopathologique de ces
symptômes.
Comment définit-on ce syndrome démentiel ?
- Critères diagnostiques figurant dans le DSM.
- DSM : Manuel Diagnostique et Statistique des troubles mentaux.
1) Présence de déficits cognitifs multiples. Ces déficits doivent inclure :
Un trouble mnésique
et au moins l’une des atteintes cognitives suivantes :
Aphasie : trouble du langage
Apraxie : trouble de la réalisation des gestes en l’absence de troubles moteurs
Agnosie : trouble de la reconnaissance (objets, personnes…) en l’absence de troubles
sensoriels
Atteinte des fonctions exécutives : trouble des capacités de planification, jugement,
raisonnement abstrait, inhibition des comportements automatiques
2) Déclin par rapport à un niveau antérieur
3) Déficits suffisamment sévères pour retentir sur les activités, sociales ou professionnelles, de la vie
quotidienne
4) Les troubles ne doivent pas se manifester seulement au cours d’un épisode confusionnel mais doivent
perdurer dans le temps
Différents critères de diagnostic pour LES démences
- Ces critères sont basés sur des conférences réunissant experts internationaux et aboutissant à un
consensus.
- Parfois établir pour la recherche et utiles à la pratique clinique
Ex. : nouveaux critères de maladie d’Alzheimer prodromale (ou pré-dementielle) de Dubois et coll. (2007) :
critères de Recherche qui ont vocation à être étendus à la pratique clinique s’ils s’avèrent validés.
- Pour certaines d’entre elles (une minorité) existence de biomarqueurs signant la présence de la
maladie causant la démence.

Biomarqueur : molécule biologique (protéine, virus…) mesurable dans le sang, l’urine, le liquide céphalo-
rachidien, les tissus organiques, etc., signalant la présence de la maladie.
- Le plus souvent : le diagnostic sera basé sur l’examen clinique exclusivement.
La démence : un diagnostic difficile
→ À établir
- Performances cognitives faibles chez des personnes peu scolarisées présentant des déficits sensoriels
(visuels, auditifs…) et/ou très âgées et/ou d’origine étrangère. La plupart des tests
neuropsychologiques ne sont pas adaptés à cette population.
- Notion de retentissement dans la vie quotidienne chez une personne âgée. Une notion arbitraire.
→ À ne pas confondre avec deux syndromes fréquents chez le sujet âgé :
- Un syndrome confusionnel dû par exemple à une iatrogénie (interaction médicamenteuse : sédatifs-
hypnotiques, benzodiazépines, antiépileptiques, antiparkinsoniens, antiulcéreux, anticholinergiques,
corticostéroïdes, antihypertenseurs centraux…) ;
- Un syndrome dépressif s’accompagnant de troubles cognitifs et psycho-affectifs trompeurs, proches
de ceux rencontrés dans une démence débutante.
(À tel point qu’on parlait encore récemment de démence pseudo-dépressive, même si l’expression n’est plus
d’usage.)
Recommandation de la HAS (Haute Autorité de Santé) : la consultation d’annonce.
L’annonce d’un diagnostic de démence et de sa cause sous-jacente doit faire l’objet d’une consultation
spécifique.
- Il est recommandé d’évaluer :
La volonté du patient de connaître le diagnostic ;
Sa conscience du trouble.
(Il n’y a pas de recette à l’annonce du diagnostic.)
- Il est recommandé d’avoir conscience au préalable de différents éléments de vie du patient, tout
particulièrement ses antécédents, son histoire de vie (situation familiale, activité professionnelle), son
réseau d’aides mobilisable, etc. ;
- La personnalité du patient doit être prise en compte, ainsi que ses représentations de la maladie, ses
craintes et les éléments contextuels (deuil récents, maladie du conjoint, hospitalisation, comorbidités,
etc.) ;
- Le vécu de l’aidant doit être pris en considération ;
- Il est recommandé de différer l’annonce du diagnostic si des éléments essentiels de ce prérequis sont
manquants ;
- En cas de doute sur le diagnostic, il est recommandé de refaire un bilan à 6 mois.
V) Les démences « secondaires »
Démences « neurochirurgicales »
Ce type peut faire l’objet d’une intervention qui peut, sinon guérir, du moins rétablir partiellement le tableau
clinique. Ces démences sont donc « curables ». Ex. :
1) Hydrocéphalie à pression normale
Ex. d’une patiente de 74 ans. Depuis 10 mois : troubles de la marche, incontinence, urinaire, troubles
cognitifs, troubles de l’humeur → syndrome démentiel.
→ Amélioration nette des symptômes après ponction lombaire évacuatrice.
2) Hématome sous-dural chronique
Ex. : homme de 56 ans. Alcoolique chronique, opéré d’un volumineux hématome sous-dural chronique droit.
Généralement : bon pronostic. Récidive dans environ 20% des cas.
3) Tumeurs
Pronostic différent selon la nature de la tumeur.
Méningiome (tumeur bénigne). Localisation accessible par un geste neurochirurgical.
Ex. : femme 58 ans, tumeur frontale gauche. Aphasie, trouble de la mémoire, désinhibition comportementale.
Opérée. Récupération partielle. Pronostic favorable. Le lobe frontal droit s’est mis à prendre en charge
(IRMf) les fonctions du langage par la rééducation.
Démences infectieuses
- Prions : maladie de Creutzfeld-Jacob : maladie de la « vache folle ». Virus très actif, se développant
très vite. Cortex ratatiné, texture spongieuse de la matière grise. Dégradation/grabatisation très
rapide : 6 mois à un an.

- VIH : 10 à 20% des patients au stade C (SIDA). Il passe par la BHE. Une fois entré dans le système
nerveux, il va faire des dégâts irréversibles. Les traitements sont désormais très efficaces
(antirétroviraux). Importance décisive du délai de traitement.
- Syphilis (MST) si non traitée.
Démences d’origine toxique, métabolique, endocriniennes
- Alcool. La consommation chronique d’alcool entraîne une forte carence en vitamine B1 responsable
des dommages bilatéraux au niveau de l’hypothalamus, et spécifiquement au niveau des corps
mamillaires (région clé dans le circuit de la mémoire et de l’émotion).
Tableau clinique :
- Syndrome amnésique très marqué : « oubli à mesure », incapacité à apprendre de nouvelles
informations
- Syndrome confusionnel/désorientation
- Absence de conscience de troubles
- Fabulation, faux souvenirs « cherchant à compenser l’amnésie » de manière involontaire : si on
demande aux patients ce qu’ils ont fait aujourd’hui, ils inventent de fausses reconnaissances ; les
patients croient reconnaître des personnes qu’ils n’ont jamais vues
- Émoussement affectif
- Hypothyroïdie si non-traitée (traitement désormais très facile)
Démences des pathologies inflammatoires
- Sclérose en plaques : maladie neurologique anti-immune, qui se traduit par une poussée
inflammatoire importante, se traduisant par une destruction de la myéline
Grâce à l’efficacité accrue des traitements actuels, la sclérose en plaques est devenue une maladie chronique.
Traitements devenus de plus en plus efficaces sur l’intensité et la fréquence des poussées inflammatoires.
Troubles cognitifs associés et psycho-affectifs persistants.
Évolution vers une démence très rare.
- Maladie de Bheçet
- Sarcoïdose
Tableau clinique commun : installation de troubles cognitifs + psychiatriques (hallucination, délires,
sentiment de persécution).
Démences post-traumatiques
- Démences secondaires :
À un traumatisme crânien sévère ayant entraîné des contusions et/ou un coma et/ou hématome
À des traumatismes répétés (« démence du boxeur »)
Le tableau clinique peut prendre toutes les formes possibles en fonction des zones traumatiques.
VI) Les démences vasculaires
Témoignage de la fille d’une patiente atteinte d’Alzheimer. Illustration de la progression par paliers de la
démence de type AVC :
- Premier AVC : troubles moteurs ;
- Second AVC : troubles « mentaux », càd cognitif (mémoire : ne reconnaît plus son mari), troubles de
l’interaction ;
Ce témoignage montre par ailleurs la grande souffrance de l’aidant : charge extrêmement lourde ; isolement
de l’aidant (jeune femme seule, le reste de la famille s’est détourné – mari, autres enfants). La pathologie
touche ainsi et le patient, et la famille.
--
Le cerveau est un organe fortement vascularisé par un « arbre vasculaire ».
Examen : artériographie (ou angiographie) cérébrale. Injection d’un produit de contraste qui va opacifier le
sang à partir de l’artère carotidienne.
L’Accident Vasculaire Cérébral se produit dans deux situations :
- Lorsqu’un obstacle (caillot sanguin par exemple) empêche le sang irriguant le cerveau de passer et le
prive de son apport vital en oxygène. Entraîne une ischémie ;
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%