UV_103_BASES_PHYSIO_MET_REIN

1
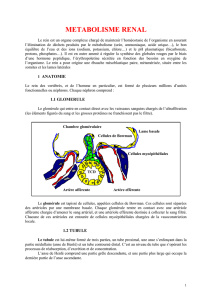
BASES DE PHYSIOLOGIE
UV 103
METABOLISME DE L’EAU ET DES IONS
PHYSIOLOGIE RENALE
P. PILARDEAU

2
LES IONS ET L’EAU DANS L’ORGANISME
I GENERALITES
Le corps humain est composé de 60 à 70% d’eau. Cette eau se répartit dans deux
compartiments, intra et extracellulaire. Ce dernier peut être lui même scindé en un milieu vasculaire et
un milieu extracellulaire encore appelé interstitium (ou milieu interstitiel).
Milieu vasculaire
Milieu cellulaire
Interstitium
Milieu extravasculaire
Ces trois milieux communiquent en permanence entre eux.
1.1 Répartition des ions
Les ions et les éléments figurés sont répartis de façon très différente entre les trois
compartiments.
1.1.1 Milieu vasculaire
Le milieu vasculaire présente la particularité de contenir des ions, des protéines et des
éléments figurés (globules rouges, globules blancs, plaquettes).
= Eléments figurés
Les érythrocytes restent, leur vie durant, dans le milieu vasculaire. Leur taille ne leur permet
pas de franchir le filtre rénal. En cas d’atteinte glomérulaire des hématies peuvent être retrouvées dans
les urines, on parle alors d’hématurie. L’hémorragie correspond à une fuite des hématies vers
l’extérieur du corps ou dans une cavité organique (hémorragie interne). En cas d’hémolyse
(destruction des globules rouges, le sang peut contenir de l’hémoglobine libre (hémoglobinémie), qui
sera finalement filtrée et éliminée dans les urines (hémoglobinurie).
Les globules blancs peuvent dans certaines conditions (processus inflammatoire, infection...)
traverser les parois vasculaires et migrer vers l’interstitium.
Les plaquettes sont des fragments de cellules plus importantes (les thrombocytes). Elles sont
utilisées pour boucher les brèches vasculaires en cas d'hémorragie.

3
= Les protéines
Les protéines plasmatiques, ou circulantes, sont en majorité synthétisées par le foie. Leurs
fonctions sont diverses comme le transport (transferrine, albumine, céruléoplasmine...), la lutte contre
les agents pathogènes (immunoglobulines), la solubilisation de lipides (lipoprotéines), la fonction
hormonale (érythropoïetine, insuline...)...
La concentration plasmatique de ces protéines est comprise entre 68 et 75 g/l.
La taille très variable de ces protéines fait qu’un certain nombre d’entre elles peuvent franchir
le filtre rénal (albumine, bêta 2 microglobuline...).
Les protéines présentent une charge électrique négative et un pouvoir osmotique appelé
pouvoir oncotique.
= Les ions
On distingue les ions positifs, ou cations, et les ions négatifs ou anions. La composition
ionique du plasma est assurée en permanence par le rein.
Cations Anions
Sodium Na 140 / 142 mEq/l Chlore 100 mEq/l
Potassium K 3,5 / 4,5 mEq/l Bicarbonates ou 25 à 27 mEq/l
réserve alcaline
Calcium 2,5 mmol/l ou 5 mEq/l Protéines 15 mEq/l
Magnésium Sulfates
Oligo-éléments 5 mEq/l Phosphates 15 mEq/l
Total 155 mEq/l 155 mEq/l
Tous les ions sont filtrés au niveau du glomérule et réabsorbés ou excrétés au niveau des
tubules rénaux.
L’osmolarité du plasma est égale à la somme des osmolarités anionique et cationique soit
310 mOsm/l .
On parlera de dilution plasmatique quand l’osmolarité sera inférieure à 300 mOsm/l, et de
déshydratation quand l’osmolarité sera supérieure à 310 mOsm/l.
= Autres constituants du plasma
Le plasma contient également du glucose, de l’urée, de la créatinine, de l’acide lactique
(même au repos), de l’acide urique et des oligo-éléments comme le cuivre, le zinc, le sélénium...
1.1.2 Interstitium
L’interstitium est un lieu de passage obligé pour l’eau et les ions, entre le système vasculaire
et le milieu cellulaire. Il s’agit d’un milieu pauvre en protéine et contenant les mêmes concentrations
ioniques que le plasma.

4
1.1.3 Milieu intra cellulaire
Le milieu intracellulaire est en équilibre osmotique avec le milieu extracellulaire. La
principale différence entre les deux milieux porte essentiellement sur les concentrations en sodium 10
à 15 mEq/l) et en potassium (80 à 100 mEq/l). L’équilibre osmotique est obtenu du fait de la grande
quantité de protéines (enzymatiques pour la majorité d’entre elles, présentes dans le cytoplasme).
1.2 Osmolarité
L’osmolarité s’exprime en mOsm/l. Cette unité exprime la pression que peut exercer une
substance dissoute dans un liquide.
La notion d’osmolarité est issue d’une expérience simple comprenant deux milieux aqueux
séparés par une membrane semi-perméable (permettant les transferts d’eau mais imperméable aux
substances dissoutes).
.
A B
Si la concentration entre les deux milieux est identique, le niveau des deux compartiments est stable.
Si l’on ajoute des substances en solution dans l’un des deux compartiments, on observe alors une
différence de niveau de part et d’autre de la membrane semi-perméable ; Cette différence, qui peut
s’exprimer en terme de pression (hauteur d’une colonne d’eau) correspond à un passage d’eau du
milieu le moins concentré vers le milieu le plus concentré.
A B A B
d
La paroi entre le milieu vasculaire et l’interstitium d’une part, et la membrane cellulaire
d’autre part peuvent être assimilées à des membranes semi-perméable.
Si le milieu plasmatique est très concentré en sodium, l’eau sortira des cellules et par
l’interstitium gagnera le système vasculaire. Autrement dit, une déshydratation extracellulaire sera
immédiatement suivie d'une déshydratation intracellulaire.
La réciproque est vraie et peut s’appliquer pour les mécanismes de dilution.
Les ions ne sont pas les seules molécules susceptibles de présenter un pouvoir osmotique. Les
protéines et le glucose présentent un pouvoir osmotique également très important.
Lors des sudations importantes les masses d’eau se déplacent vers le tissu cutané pour favoriser les
échanges thermiques et vers les muscles en activité. Ces déplacements liquidiens provoquent une
relative hypovolémie des territoires digestifs responsables d’une ischémie locale. Celle-ci est à
l’origine de lésions digestives pariétales susceptibles de saigner pendant l’exercice, et surtout après
celui-ci. Il s’agit du mécanisme connu sous le nom d’ischémie/reperfusion.

5
La sudation provoque une déshydratation extracellulaire, et par voie de conséquence une
concentration des éléments et des métabolites sanguins (sodium, chlore, hématocrite, protéines...),
bientôt généralisée à l’ensemble de l’organisme (déshydratation intra et extra cellulaire)..
II METABOLISME DES IONS
2.1 Métabolisme du sodium
Le sodium est le cation le plus abondant présent dans les liquides corporels. Sa localisation est
essentiellement extracellulaire (140 mEq/l dans le plasma pour seulement 10 à 15 mEq/l dans les
cellules). Le sodium plasmatique est directement échangeable avec les autres compartiments de
l’organisme, par simple diffusion dans les espaces extracellulaires, par mécanisme actif dans les
liquides de sécrétion et les cellules.
Outre son rôle métabolique, le sodium présente un très fort pouvoir osmotique (tout
déplacement de sodium d’un compartiment à un autre est obligatoirement accompagné d’un
déplacement d’eau).
Le sodium ingéré franchit rapidement le pylore si sa concentration stomacale est hypotonique
à la valeur plasmatique. Au niveau intestinal, il est rapidement absorbé par simple diffusion ou par
diffusion facilitée avec le glucose (modèle de Crâne).Le sodium est éliminé dans la sueur, les matières
fécales, les sécrétions muqueuses et séreuses et surtout dans les urines.
La régulation du sodium est essentiellement rénale. Elle est le fait des échanges au niveau de l’anse de
Henlé et de l’action de l’aldostérone sur le tube contourné distal du rein.
L’aldostérone est sécrétée lors de la baisse de la pression artérielle rénale, des mécanismes de
dilution du sodium, des déshydratations et des hyperkalièmies
2.2 Métabolisme du potassium
Le potassium est un cation essentiellement intracellulaire (100 mEq/l) pour seulement 3, 5
mEq/l dans le plasma. Ce déséquilibre, indispensable à la survie cellulaire est le fait de la pompe à
sodium/potassium placée dans la membrane de toutes les cellules.
Le maintien de la concentration plasmatique est essentielle sur le plan métabolique. Toute
augmentation ou diminution brutale met la vie du sujet en danger par arrêt ou fibrillation cardiaque.
Le potassium alimentaire est absorbé par simple diffusion au niveau de la partie proximale de
l’intestin grêle (jéjunum).
Les sorties de potassium sont régulées au niveau intestinal (10%) et surtout rénal (90%). Il existe
une excrétion journalière obligatoire de potassium dans les urines (10 mEq/j).
C’est l’aldostérone qui régule les sorties de potassium au niveau de l’anse ascendante de Henlé en
échangeant un potassium contre un sodium.
2.3 Métabolisme du chlore
Le chlore suit essentiellement les variations du sodium. Il est en général réabsorbé ou excrété
avec ce dernier (tube proximal rénal, tube sudoripare, colon). Sauf dans de rares exceptions il n’existe
pas de dissociation sodium/chlore. Le cas de l’acidose chronique constitue un cas exceptionnel de
dissociation (quand la réserve alcaline baisse dans la colonne des anions, le chlore augmente pour
combler le trou anionique).
2.4 Métabolisme de l’eau
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%