10_-_R-sum-_Y._Lefevre

Fracture en motte de beurre de la
métaphyse distale du radius.
Immobilisation simple
Fracture métaphysaire distale du
radius avec bascule postérieure
inférieure à 10°. Immobilisation
simple poignet fléchi.
Principales fractures de l’enfant et place du transfert en unité de
chirurgie pédiatrique
Dr Yan LEFEVRE, chirurgien orthopédiste pédiatrique
CHU Bordeaux – Hôpital des Enfants
yan.lefevre@chu-bordeaux.fr
I- Principales fractures de l’enfant et l’adolescent
L’objectif n’est pas de détailler ici l’ensemble des fractures caractéristiques de l’enfant, mais de
rappeler quelques fractures parmi les plus fréquentes et les plus caractéristiques de la traumatologie
pédiatrique.
La situation la plus fréquente est celle du traumatisme du membre supérieur puisque c’est sur les
paumes des mains que l’enfant va se réceptionner au décours d’une chute. Ce sera donc l’exemple
retenu, en évoquant les fractures du poignet, des deux os de l’avant bras, de la palette humérale, de
l’humérus proximal et de la clavicule.
Lors de cet impact sur la paume, si les os de mains ainsi que ceux du carpe résistent relativement
bien, la première zone de fragilité correspond à la physe et la métaphyse distale des deux os de
l’avant bras. L’énergie se transmet ensuite à la diaphyse des 2 os de l’avant bras, seconde région
fréquemment fracturée. L’énergie est ensuite transmise au coude, en particulier au niveau de la
palette humérale, zone de fracture classique chez l’enfant et de difficultés diagnostiques pour les
praticiens non avertis. Les contraintes se portent enfin sur l’humérus, rencontrant une nouvelle zone
de fragilité au niveau de la métaphyse proximale de l’humérus.
Enfin, de circonstances différentes, si la réception ne s’est pas fait sur la paume de la main, l’enfant
peut chuter sur le moignon de l’épaule ce qui pourra occasionner une fracture de la clavicule,
également fréquente chez l’enfant.
Fractures du poignet :
On distingue trois types de fractures :
1- Les fractures par impaction de la métaphyse distal du radius ou des
2 os de l’avant bras. Ce sont les fractures dites « en motte de
beurre », avec une bascule postérieure le plus souvent inférieure à
15°. Le traitement est orthopédique par immobilisation par
manchette 3 semaines voir par plâtre brachio-antebrachial-palmaire
(BABP) si la prono-supination est douloureuse.
2- Les fractures métaphysaires transversales occasionnant un
déplacement postérieur soit par angulation, soit par translation
postérieure aboutissant à un chevauchement des deux fragments.
En cas d’angulation postérieure, le traitement dépend alors de l’âge de l’enfant et de
l’angulation mesurée, étant donné l’importante capacité de remodelage existant au niveau de
cette région, et ce d’autant plus que l’enfant est jeune. Les limites classiquement retenues
sont 30° pour l’angulation et 8 ans pour l’âge. Aussi, toutes les fractures angulées de 30° ou
plus devront être réduites. Chez l’enfant de moins de huit ans, une angulation inférieure à 30°
sera tolérée. Chez l’enfant entre 8 et 10 ans, l’angulation devra être inférieure à 20°. Chez
l’enfant de plus de 10 ans, l’angulation devra être inférieure à 10°.
Ces réductions sont relativement simples et pourront être réalisée aux urgences sous antalgie
adaptée entourée d’une équipe rodée à ces pratiques. Dans le cas contraire, elles seront
réalisées au bloc opératoire sous anesthésie générale, en centre spécialisée si la structure
initiale ne le permet pas sur place.
En cas de chevauchement, le nerf médian sera mis en tension
par le fragment proximal, source de souffrance nerveuse se
traduisant d’abord par des paresthésies dans les territoires
digitaux du nerf médian.
La réduction d’une fracture avec chevauchement peut être difficile
et sera réalisée obligatoirement sous anesthésie générale au bloc

Fracture décollement de l’épiphyse distale
du radius avec bascule postérieure.
Réduction indiquée.
Fracture diaphysaire des 2 os de l’avant bras avec
angulation postérieure du radius indiquant une
réduction.
opératoire. Celle-ci sera urgente en cas de souffrance du nerf médian.
3- Les fractures décollements de l’épiphyse distale du radius, le plus souvent associés à une
lésion de la partie distale de l’ulna (décollement épiphysaire également ou fracture de la
stiloïde radiale). Ces fractures peuvent occasionner des troubles de croissance. Leur
réduction est donc indiquée et ce d’autant plus, qu’en
l’absence de chevauchement des deux fragments, celle-ci est
souvent aisée, et pourra être tentée aux urgences sous
protoxyde d’azote et antalgiques. L’immobilisation se fera
poignet fléchi avec appui modelé sur la face postérieure du
poignet afin de s’opposer à un déplacement secondaire.
Dans tous les cas, ces fractures de la région distale des deux os de
l’avant bras seront immobilisées par un plâtre BABP, durant 6 semaines. En cas d’angulation
postérieure, le poignet sera fléchi à 45° de sorte qu’il s’oppose à la déformation initiale, cette position
d’immobilisation n’étant en aucun cas source de raideur future chez l’enfant.
Fracture de la diaphyse des 2 os de l’avant bras :
Les fractures des diaphyses des 2 os de l’avant bras correspondent, soit à des traits complets
transversaux, soit à des fractures en bois vert (rupture corticale incomplète telle une écorce de bois
vert), soit à des fractures plastiques.
La encore le déplacement peut correspondre à une
angulation postérieure ou à une translation avec
chevauchement.
Les règles de réduction en cas d’angulation seront les
mêmes avec tolérance d’une bascule postérieure jusqu’à
15° si l’enfant est âgé de moins de 7 ans. Si l’enfant est
plus vieux l’angulation devra être inférieure à 10°. Dans les
cas contraires, la réduction est obligatoire. Les
chevauchements sont plus complexes à réduire et peuvent
aboutir à une ostéosynthèse.
En cas de traitement orthopédique, l’immobilisation devra
être prolongée (3 mois au moins pour les enfants de plus
de 6 ans) étant donné l’importante proportion de re-fractures dans l’année suivante (jusqu’à 10%).
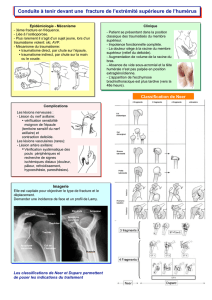
Fracture de la palette humérale :
Cette région qui correspond au quart distal de l’humérus est le siège de trois principaux types de
fractures, les fractures supracondyliennes, les fractures du condyle latéral et les fractures de
l’épicondyle médial (épitrochlée).
1- les fractures supra-condyliennes. Il s’agit de fractures extra-articulaires dont le trait est
transversal et passe au dessus du condyle médial et du condyle latéral. Les fractures supra-
condyliennes sont de deux types en fonction du mécanisme. Les plus fréquentes (95%) sont
des fractures dites « en extension ». Elles correspondent à une chute sur la paume de la main
forçant le coude en extension et entraînant un déplacement postérieur. Ce déplacement sera
coté de 1 à 4 (classification de Lagrange et Rigaut, la plus utilisée en France). Le stade 1
correspond à une absence de déplacement. Elle se traite par une immobilisation type BABP
de 3 à 5 semaines suivant l’âge de l’enfant. Le stade 2 correspond à un déplacement
postérieur pure (pas de rotation) et modéré (contact des deux fragments supérieur à 50%).
Après une réduction simple par manœuvre d’hyper flexion du coude, qui peut être réalisée
aux urgences avec les moyens nécessaires (protoxyde d’azote…), le coude sera immobilisé
fléchi, soit selon la technique de Blount (coude en hyperflexion) soit par un BABP fléchi à 110°
à condition que celui-ci soit parfaitement toléré.

Fracture supra-condylienne
de la palette humérale en
extension stade 4.
Fracture du condyle latéral
de la palette humérale
déplacée.
Fracture de l’épicondyle
médial déplacée.
Fracture décollement de
l’épiphyse proximale de
l’humérus déplacée.
Traitement orthopédique
possible.
Les stades 3 correspondent soit à un déplacement postérieur pure important mais sans perte
de contact entre les deux fragments, soit à une bascule postérieure associée à une rotation
entre les 2 fragments. Le stade 4 correspond à un déplacement postérieur majeur avec perte
de contact entre les deux fragments. Ces fractures stade 4 sont associées à des
complications neurologiques de façon fréquente voir à des complications vasculaires avec
ischémie en aval de la fracture.
Ces stades 3 et 4 justifient une prise en charge chirurgicale
spécialisée en urgence. Néanmoins, en cas d’ischémie et en
absence de centre spécialisé à porté dans un délai correct, une
tentative de réduction sous anesthésie générale sur place pourra
être tentée. Une réduction même incomplète permet dans de
nombreux cas de lever le spasme vasculaire et l’ischémie. Alors si
la réduction n’est pas complète l’enfant sera secondairement
transféré dans les meilleures conditions.
A l’opposé, les fractures supra-condyliennes dites « en flexion »
correspondent à un impact postérieur sur la face postérieure du
coude responsable d’un déplacement antérieur en flexion du
fragment distal. Le traitement est toujours chirurgical.
2- Les fractures du condyle latéral sont des fractures articulaires
(contrairement aux autres fractures de la palette humérale). Elles
sont plus ou moins déplacées. Aussi toute fracture déplacée (écart
inter-fragmentaire de 2mm ou plus) devra âtre réduit chirurgicalement
puis ostéosynthésée. Ce geste chirurgical n’est pas une urgence et
peut parfaitement être réalisé le lendemain. Les fractures non
déplacées peuvent être traitées orthopédiquement par BABP 6
semaines à condition d’une surveillance rapprochée, ces fractures
pouvant facilement se déplacer secondairement. Les risques évolutifs
sont alors la pseudarthrose ou le cal vicieux et l’enraidissement du
coude. Ces risques font préférer à certaines équipes une
ostéosynthèse systématique même pour des déplacements inférieurs
à 2mm.
3- La fracture de l’épicondyle médial (épitrochlée) est le fait d’une chute
sur la paume de la main avec valgus forcé, les muscles épicondyliens
médiaux arrachant alors l’épicondyle médial sur lequel ils s’insèrent,
sous forme d’un décollement épiphysaire. A moins d’un déplacement
minime, le repositionnement sera chirurgical.
A noter que ces fractures sont fréquemment associées à une luxation
du coude (mécanisme identique). Le piège classique consiste à se
focaliser sur la luxation, la réduire et omettre l’épicondyle médial
arraché qui peut alors se trouver en situation intra-articulaire, source
de raideur majeure et certaine.
Fractures de l’humérus proximal :
Il s’agit de fracture décollement épiphysaire de l’humérus proximal (surtout
avant 5 ans et après 12 ans) ou de fracture métaphysaire (à partir de 5 ans). De
principe, on prendra soin d’éliminer une fracture pathologique, la métaphyse
proximale de l’humérus étant un site de prédilection des kystes osseux.
Cette région assurant à elle seule 80% de la croissance de l’humérus, elle
assure un très important pouvoir de remodelage, permettant de tolérer des
bascules jusqu’à 60° ; ce d’autant plus que l’épaule possède un très grand
secteur de mobilité dans les trois plans de l’espace, permettant largement de
compenser l’angulation résiduelle. Le traitement sera donc le plus souvent
orthopédique par immobilisation coude au corps (écharpe-contre écharpe ou
Dujarier) et ce d’autant plus que l’enfant est jeune. Le traitement chirurgical sera
réservé aux enfants les plus grands avec déplacement majeur voir
chevauchement.

Fractures de la clavicule :
Celles-ci sont très fréquentes durant l’enfance. Elles sont le plus souvent diaphysaires plus ou moins
angulées voire chevauchées et ne relèvent que d’un traitement orthopédique par immobilisation de
l’épaule sachant que la clavicule possède un important pouvoir de remodelage permettant de tolérer
tous les déplacements. Le traitement consiste alors, soit en une immobilisation coude au corps, soit
en des anneaux qui, pour être efficaces, devront être serrés de sorte qu’ils portent les épaules en
rétro-pulsion. Notons que la clavicule du petit enfant possède une excellente capacité de
consolidation. En conséquence, toute absence de consolidation doit faire suspecter une
pseudarthrose congénitale jusque là asymptomatique.
Les seules exceptions au traitement orthopédique sont la fracture à grand déplacement avec menace
cutanée par des fragments ou la fracture du quart distal apparentée à un décollement épiphysaire.
Dans le premier cas, la chirurgie pour réduction et ostéosynthèse peut être indiquée même si celle-ci
est grevée de complications. Dans le second cas la réduction et l’ostéosynthèse peuvent également
être indiquées même si le bénéfice à long terme n’a pas été établi.
II - Place du transfert en unité de chirurgie pédiatrique
Nous tenterons à présent de répondre à trois questions fondamentales concernant le transfert,
pourquoi transférer, quand transférer des dans quelles conditions.
Pourquoi transférer ?
Nous l’avons vu précédemment, les cas requièrent une prise en charge spécialisée sont multiples,
dans des conditions plus ou moins urgentes. On retiendra les situations suivantes comme motifs de
transfert :
1- Prise en charge chirurgicale spécialisée urgente obligatoire :
Lorsque le caractère aigue et grave de la pathologie justifient une prise en charge chirurgicale
spécialisée urgente, au risque d’une aggravation rapide. Ces situations sont principalement les
suivantes :
• Urgences « vasculaires », hémorragiques ou ischémiques ainsi que les suspicions de
syndrome de loge.
En cas d’hémorragie non contrôlée, une chirurgie de sauvetage sur place avec les spécialités
représentées devra néanmoins être discutée au pire pour permettre une simple stabilisation à
condition bien sur de ne pas retarder la prise en charge par diverses hésitations. De même en cas
d’ischémie ou de syndrome de loge, un premier geste de sauvetage pourra être tenté sur place avant
de transférer le patient.
• Fractures ouvertes :
Le traitement par antibiotique (amoxicilline et acide clavulanique) devra néanmoins être débutée
sur place et un pansement antiseptique adapté réalisé.
• Fractures à grand déplacement :
Dans le cas d’un déplacement mal toléré (ischémie, souffrance neurologique) un geste simple de
ré-alignement peut être nécessaire en l’absence d’un transfert possible dans les plus brefs délais.
• Urgences infectieuses.
Dans le cas où le sepsis serait mal toléré, le patient devra être orienté vers une unité de
réanimation, en s’assurant préalablement de la disponibilité d’une équipe chirurgicale spécialisée.
2- Compétences pédiatriques requises (dans les cas nécessitant une prise en charge spécialisée et
en l’absence, sur place, d’une équipe opératoire (chirurgien et anesthésiste) et paramédicale qualifié
en pédiatrie).
3- Difficultés diagnostiques (principalement liées à des difficultés sur l’interprétation de l’imagerie
comme pour la traumatologie du coude par exemple).
4- Structure initiale inadaptée (absence de prise en charge pédiatrique (et/ou) chirurgicale)
5- Rapprochement familial.

Quand transférer ?
1- Immédiatement :
Pour toutes les pathologies urgentes sus décrites, ou autre pathologie requérant une prise en charge
chirurgicale, en accord avec le praticien acceptant le transfert.
2- Aux heures « ouvrables » :
Certains traitement chirurgicaux, non urgents, ne seront entrepris que le lendemain pour de raisons de
non disponibilité de l’équipe chirurgicale ou encore de durée de jeune insuffisante du patient. De plus,
face au problème récurent de non disponibilité de places dans les services de chirurgies spécialisées,
un transfert annoncé pour le lendemain peut être une alternative en l’absence d’urgence
thérapeutique, là encore après s’être entendu avec le praticien acceptant le transfert.
3- En consultation :
Certains traumatismes ou fractures auront pu être convenablement pris en charge par le praticien
recevant le patient. Néanmoins la pathologie du patient présentant un certains nombres de risques
évolutifs à court ou moyen terme, une consultation spécialisée plus ou moins rapide selon le cas est
également une alternative pour assurer un suivi adapté, après, là encore, s’être entendu avec le
praticien spécialisé.
Conditions du transfert
Avant toute chose, l’accord de l’équipe d’accueil incluant au besoin l’équipe de réanimation et
nécessaire, au minimum pour valider le motif du transfert, vérifier la disponibilité de cette équipe et
préparer l’accueil du patient.
La prise en charge préalable assura les premiers gestes d’urgence comme précédemment évoqués
(antibiothérapie, alignement…) et permettant un transfert dans des conditions satisfaisantes
(immobilisation du membre fracturé, antalgie adaptée).
Ne pas oublier, quand une intervention chirurgicale est prévue à courte échéance, d’informer
suffisamment le patient et son entourage sur la nécessité que le patient reste à jeun, pour des
conditions de sécurité d’anesthésie générale optimales.
Le praticien transférant le patient devra se garder de trop détailler les modalités de la prise en charge
qui sera assurée en milieu spécialisé afin de ne pas mettre les parents dans une situation
déstabilisante dans le cas où la prise en charge dans le service d’accueil ne serait pas celle imaginée
par l’équipe transférant le patient.
Les moyens du transfert seront adaptés à l’urgence et la distance à parcourir (véhicule des parents,
ambulance, SAMU, hélicoptère).
Le d’accueil du patient sera précisé par le praticien acceptant le patient en fonction de la pathologie
(urgence, service d’hospitalisation, salle de réveil du bloc opératoire, réanimation).
Les écueils classiques à ne pas commettre :
- Transférer le patient « sauvagement » sans en avertir l’équipe spécialisée d’accueil.
- Faire une description erronée de la pathologie dans le but de rendre le transfert plus
justifié au vue de l’équipe spécialisée.
- Omettre de laisser l’enfant à jeun.
- Ne pas assurer une immobilisation appropriée associée à une antalgie efficace.
- Attendre les résultats du bilan opératoire pour laisser partir l’enfant, celui-ci étant le plus
souvent inutile pour une chirurgie classique en traumatologie pédiatrique hors
antécédents particuliers.
- Ne pas oublier de transférer les clichés d’imagerie avec le patient.
- S’engager sur un type de prise en charge qui ne sera peut être pas celle retenue par
l’équipe recevant le patient transféré.
De plus, le praticien transférant l’enfant devra toujours faire connaître ses coordonnées par écrit, de
sorte que des échanges puissent être possibles par la suite, permettant au praticien du centre
d’accueil de l’informer de l’évolution de son patient.
 6
6
1
/
6
100%