SVT – Chapitre 3 - Raymond Rodriguez SVTperso

769793896 - 16.04.2017
SVT – Chapitre 3.1
Prendre en charge sa vie sexuelle de façon conjointe et responsable
OBJECTIF
● L'évolution des sociétés humaines se manifeste, entre
autres, par une volonté de maîtriser la procréation qui
passe par une prise en charge de façon conjointe et
responsable de sa vie sexuelle.
● On cherche à préciser comment les connaissances
scientifiques permettent à un couple de choisir son
nombre d'enfants et le moment de la naissance.
I. Des hormones naturelles contrôlent les
fonctions de reproduction
● Le système hypothalamo-hypophysaire produit deux
gonadostimulines
- FSH (follicle-stimulating hormone ou
folliculostimuline) qui stimule la multiplication des
cellules folliculaires pendant la première moitié du
cycle ;
- LH (luteinizing hormone) qui provoque l'ovulation en
milieu de cycle.
● Les gonades produisent des hormones sexuelles
Les hormones sexuelles sont nécessaires au
développement des caractères sexuels secondaires, au
fonctionnement de l'appareil génital et à la libido.
- Pendant la phase folliculaire, ou préovulatoire, du
cycle ovarien (jusqu'au 14e jour) les cellules folliculaires
sécrètent des œstrogènes dont le taux plasmatique
augmente au fur et à mesure que leur nombre
augmente.
- Pendant la phase lutéale, ou post-ovulatoire, du cycle
ovarien (du 15e au 28e jour) le corps jaune sécrète des
œstrogènes et de la progestérone dont la production
diminue à partir du 21e jour, faute de stimulation.
● Les hormones sexuelles agissent en retour sur le
complexe hypothalamo-hypophysaire
- Un rétrocontrôle négatif en début de phase folliculaire
: à taux faible, les œstrogènes inhibent la production de
LH et FSH. Un seul follicule peut poursuivre son
développement.
- Un rétrocontrôle positif en en fin de phase folliculaire :
au 12e jour, le follicule mûr produit un maximum
d'œstrogènes qui stimulent la production de LH et FSH.
Cela conduit, au 13e jour, à un pic sécrétoire de LH qui
provoque l'ovulation au 14e jour puis la transformation
du follicule en corps jaune.
- Un rétrocontrôle négatif en phase lutéale : le corps
jaune produit des œstrogènes et de la progestérone qui
inhibent la production de LH et FSH.
● Les hormones ovariennes contrôlent le cycle utérin
En début de cycle, le faible taux plasmatique
d'hormones ovariennes provoque les règles (ou
menstruations). Ensuite, les œstrogènes d'abord et la
progestérone ensuite permettent la reconstitution de
l'endomètre utérin jusqu'au 21e jour du cycle et les
variations de fluidité de la glaire cervicale qui n'est
perméable aux spermatozoïdes qu'en milieu de cycle.
La commande ovarienne de l'utérus permet le
synchronisme des cycles ovarien et utérin. Ainsi, la
fécondation ne peut intervenir qu'après l'ovulation, vers
14e jour, et au moment où la glaire cervicale est
perméable aux spermatozoïdes. Le transit de l'embryon
dans les trompes durant une semaine, il est nécessaire
que l'endomètre soit entièrement reconstitué vers le
21e jour du cycle.
II. Des molécules de synthèse permettent de
contrôler la procréation
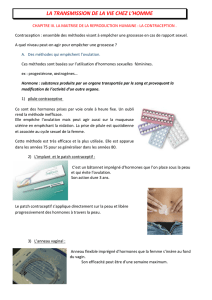
● La contraception régulière (pilule)
La pilule combinée (ou œstroprogestative) est une
méthode de contraception préventive féminine. Elle
contient un mélange d'œstrogène et de progestatif. Sa
prise quotidienne, pendant les 21 premiers jours du
cycle, entretient un taux plasmatique moyen
d'hormones ovariennes qui a trois conséquences :
- le complexe hypothalamo-hypophysaire subit un un
rétrocontrôle négatif permanent qui limite la production
de gonadostimulines, il n'y a donc ni cycle ovarien, ni
ovulation ;
- l'endomètre utérin est atrophié ce qui ne permet par
la nidation d'un embryon ;
- la glaire cervicale demeure imperméable aux
spermatozoïdes.
L'interruption du traitement pendant une semaine
permet les règles.
La pilule progestative (ou micropilule) contient
uniquement un progestatif. Elle n'empêche pas
forcément l'ovulation mais intervient au niveau utérin
(endomètre et glaire cervicale) comme le font les pilules
combinées. Le traitement est continu car il n'empêche
pas les règles (plaquettes de 28 pilules).
● La contraception d'urgence
La contraception d'urgence intervient après un rapport
sexuel non ou mal protégé. Elles se présente sous la
forme d'un seul comprimé contenant une dose
importante de progestatif à prendre le plus vite
possible, au plus tard dans les 3 à 5 jours (suivant le
modèle). Cela perturbe l'ovulation et la muqueuse
utérine de sorte que la grossesse ne peut pas débuter.
● L'IVG médicamenteuse
L'administration d'une anti-progestérone, le RU 486,
provoque des règles qui interrompent la grossesse dans
les 5 premières semaines.
…/…

769793896 - 16.04.2017
III. Des molécules de synthèse permettent la
procréation médicalement assistée (PMA)
● Les infections sexuellement transmissibles (IST),
causes de stérilité
Les IST représentent un problème de santé publique
majeur car elles sont notamment à l'origine de certaines
infertilités et du SIDA. Elles sont d'autant plus
dangereuses que, dans un premier temps, elles ne
provoquent souvent que peu de symptômes et on peut
être malade sans le savoir.
Un comportement individuel et collectif est
indispensable pour éviter la propagation des IST et
faciliter leur traitement :
- utiliser des préservatifs pour éviter l'infection ;
- réaliser un test de dépistage au moindre doute ;
- prévenir son (ses) partenaire(s) en cas d'infection.
● L’infertilité des couples a des causes variées
L'infertilité concerne plus d'un couple sur 10. Ses causes
sont multiples :
- masculine (spermatozoïdes en nombre insuffisants ou
anormaux...) ;
- féminine (absence d'ovulation, trompes bouchées...) ;
- liée au couple (elle est parfois inexpliquée).
● La procréation médicalement assistée (PMA) repose
sur la compréhension des mécanismes de la
reproduction
- Les traitements hormonaux de substitution apportent
des hormones de synthèse semblables aux hormones
naturelles. Ils pallient une insuffisance de sécrétion
d'hormones hypophysaires ou sexuelles.
- L'insémination artificielle après stimulation ovarienne.
Du sperme (qui peut provenir d'un don) est injecté
directement dans l'utérus. Elle permet de court-circuiter
la glaire cervicale (stérilités cervicales) et de rapprocher
les spermatozoïdes des ovocytes (stérilités masculines,
stérilités inexpliquées).
- La fécondation in-vitro est transfert d'embryon
(FIVETE) après stimulation ovarienne puis prélèvement
d'ovocytes et de spermatozoïdes, elle permet de court-
circuiter les trompes (stérilités féminines) et de
rapprocher les spermatozoïdes des ovocytes (stérilités
masculines). La fécondation est réalisée en laboratoire,
soit en mettant les gamètes (qui peuvent provenir d'un
don) en présence soit par injection intracytoplasmique
de spermatozoïde (ICSI) dans le cas de stérilités
masculines sévères. Le jeune embryon est ensuite
transféré dans l'utérus.
● Les limites de la procréation médicalement assistée
Le développement de ces techniques pose de nombreux
problèmes éthiques. En France, les médecins n'agissent
qu'avec l'accord des parents et dans le cadre légal (loi
du 7 juillet 2011). De plus, un Comité consultatif
national d'éthique (CCNE) est chargé de « donner des
avis sur les problèmes éthiques et les questions de
société soulevées par les progrès de la connaissance
dans les domaines de la biologie, de la médecine et de la
santé ».
BILAN
● La connaissance des hormones naturelles impliquées
dans la reproduction humaine a permis la mise au point
d'hormones de synthèse permettant non seulement de
réguler des naissances (contraception régulière,
contraception d'urgence ou IVG médicamenteuse) mais
aussi de faciliter la fécondation et/ou la grossesse
(procréation médicalement assistée).
● Les infections sexuellement transmissibles, causes de
stérilité, et leur propagation au sein de la population
peuvent être évitées par des comportements individuels
adaptés.
1
/
2
100%