Schéma régional 2006-2011 activité de

1
SCHEMA REGIONAL
D'ORGANISATION SANITAIRE
VOLET
ACTIVITE DE TRAITEMENT DU CANCER

2
SOMMAIRE
INTRODUCTION
ETAT DES LIEUX
REVISION DU SROS 2006-2011
I / NIVEAU REGIONAL
1 - Le réseau régional
2 - Le pôle régional de cancérologie
3 - Le cancéropole
II / NIVEAU TERRITORIAL
1 - Les centres de coordination en cancérologie
2 - L’activité de soins de traitement du cancer
2.1 / Chirurgie des cancers
2.2 / Radiothérapie externe et curiethérapie
2.3 / Utilisation thérapeutique de radioéléments en sources non scellées
2.4 / Chimiothérapie ou autres traitements médicaux spécifiques du
cancer
3 - Les établissements associés
4 - Les réseaux de proximité polyvalents
III / LES PRISES EN CHARGE SPECIFIQUES
1 - La prise en charge des personnes âgées : Oncogériatrie
2 - La prise en charge des enfants : Oncopédiatrie
3 – La prise en charge des sarcomes des os et des parties molles
IV / EVALUATION ET QUALITE
1 - Les réunions de morbi-mortalité
2 - l’auto-évaluation des pratiques
V / SUIVI DU SROS : TABLEAUX DE BORD DES ACTIVITES
ANNEXE 1 : Implantations dans les territoires

3
INTRODUCTION
La publication récente d’un certain nombre de textes réglementaires impose de réviser le volet
du SROS relatif au traitement du cancer. En effet, ces textes précisent les modalités de mise
en œuvre de l’autorisation de pratiquer l’activité de traitement du cancer.
Ces textes sont les suivants :
Décret n° 2007-388 du 21 mars 2007 ;
Décret n° 2007-389 du 21 mars 2007 ;
Arrêté du 29 mars 2007 ;
Circulaire DHOS/CNAMTS/INCA/2007/357 du 25 septembre 2007 ;
Circulaire DHOS/INCA/2008/101 du 26 mars 2008 ;
Critères d’Agrément publiés par l’INCA le 18 juin 2008.
Cette nouvelle réglementation détermine les conditions d’attribution de la nouvelle
autorisation et prévoit les conditions d’implantation : champ de l’autorisation, modalités
thérapeutiques pratiquées, organisation en réseau et organisation de la prise en charge et du
suivi des patients. Elle pose aussi le principe de seuil d’activité minimale annuelle.
L’article R 6122-25 soumet à autorisation différentes activités de soins dont le traitement du
cancer. L’article R 6123-87 précise les pratiques thérapeutiques pour lesquelles cette
autorisation est nécessaire :
la chirurgie des cancers
la radiothérapie externe et la curiethérapie dont le type est précisé
l’utilisation thérapeutique de radioéléments en sources non scellées
la chimiothérapie et les autres traitements médicaux spécifiques du cancer
Ne sont pas soumis à l’autorisation mentionnée à l’article R.6123-87 les établissements de
santé ou les personnes qui, étant membres du réseau régional de cancérologie Oncopaca-
Corse, participent à la prise en charge de proximité de personnes atteintes de cancer en
association avec un titulaire de l’autorisation. (Voir établissements associés)
Quelle que soit l’activité pratiquée pour le traitement du cancer, la réglementation met en
place des critères transversaux de qualité que les établissements doivent respecter, et précise
les principes de la concertation pluridisciplinaire, de la continuité des soins ainsi que certaines
modalités d’application spécifique à l’une ou l’autre des pratiques thérapeutiques.
Ce document complète le volet « Prise en charge des personnes atteintes de cancer » publié
dans le SROS III en 2006 dans lequel l’accès aux soins de support et le volet dépistage restent
inchangés.

4
ETAT DES LIEUX
L’état des lieux est actualisé afin de mesurer l’impact futur de la nouvelle réglementation sur
les activités thérapeutiques soumises à autorisation.
Bilan de l’activité de chirurgie des cancers
L’activité de chaque établissement est appréciée au regard de la méthodologie de l’Inca
explicitée par la circulaire DHOS/O/Inca 2008/101 du 26 mars 2008.
Les critères retenus par cette méthodologie pour définir l’activité de chirurgie cancérologique
d’un établissement reposent sur la prise en compte des séjours comportant un diagnostic
principal de cancer avec une sélection des seuls GHM chirurgicaux.
Les données présentées ci-dessous sont donc issues de cette méthodologie pour chacune des
spécialités soumises à seuil, mais aussi pour les autres cancers, pour l’année 2006.
Etat des lieux 2006 de l’activité régionale de chirurgie du cancer toutes pathologies
confondues
En 2006, selon les données PMSI, 99 établissements ont produits des séjours en chirurgie
pour cancer. Le nombre moyen de séjours produits est de 385 séjours mais la médiane est à
254 séjours. Un quart des établissements produit moins de 117 séjours et un quart d’entre eux
produit plus de 407 séjours.
Spécialités chirurgicales soumises à seuil
Chirurgie des cancers du sein
Pour la chirurgie des cancers du sein, le seuil minimum d’activité est fixé à 30 séjours annuels
(comportant un acte chirurgical et un DP de cancer) par site.
En 2006, selon les données PMSI, 91 établissements (ou sites pour les établissements multi-
sites) ont réalisé au moins un acte de chirurgie du cancer du sein et l’activité totale réalisée en
chirurgie du cancer du sein au niveau régionale s’élève à 6927 séjours.
Parmi eux, 40 établissements ou sites n’atteignent pas 80% du seuil. L’activité cumulée de ces
derniers représente seulement 3,6% de l’activité totale régionale (soit 250 séjours).
Chirurgie des cancers digestifs
Pour la chirurgie des cancers digestifs, le seuil minimum d’activité est fixé à 30 séjours
annuels par site.
En 2006, selon les données PMSI, 86 établissements (ou sites pour les établissements multi-
sites) ont réalisé au moins un acte de chirurgie en cancérologie digestive et l’activité totale
réalisée dans cette spécialité, au niveau régionale, s’élève à 5070 séjours.
Parmi eux, 25 établissements ou sites n’atteignent pas 80% du seuil.
L’activité cumulée de ces derniers représente 5,2% de l’activité totale régionale (soit 264
séjours).
Chirurgie des cancers urologiques
Pour la chirurgie des cancers urologiques, le seuil minimum d’activité est fixé à 30 séjours
annuels par site.

5
En 2006, selon les données PMSI, 76 établissements (ou sites pour les établissements multi-
sites) ont réalisé au moins un acte de chirurgie en cancérologie urologique et l’activité totale
réalisée dans cette spécialité, au niveau régionale, s’élève à 3442 séjours.
Parmi eux, 39 établissements ou sites n’atteignent pas 80% du seuil. L’activité cumulée de ces
derniers représente 8,7% de l’activité totale régionale (soit 283 séjours).
Chirurgie des cancers gynécologiques
Pour la chirurgie des cancers gynécologiques, le seuil minimum d’activité est fixé à 20 séjours
annuels par site.
En 2006, selon les données PMSI, 83 établissements (ou sites pour les établissements multi-
sites) ont réalisé au moins un acte de chirurgie en cancérologie gynécologique et l’activité
totale réalisée dans cette spécialité, au niveau régionale, s’élève à 1716 séjours.
Parmi eux, 46 établissements ou sites n’atteignent pas 80% du seuil. L’activité cumulée de ces
derniers représente 15,4% de l’activité totale régionale (soit 265 séjours).
Chirurgie des cancers ORL
Pour la chirurgie des cancers ORL, le seuil minimum d’activité est fixé à 20 séjours annuels
par site.
En 2006, selon les données PMSI, 85 établissements (ou sites pour les établissements multi-
sites) ont réalisé au moins un acte de chirurgie en cancérologie ORL et l’activité totale
réalisée dans cette spécialité, au niveau régionale, s’élève à 2085 séjours.
Parmi eux, 56 établissements ou sites n’atteignent pas 80% du seuil. L’activité cumulée de ces
derniers représente 17,1% de l’activité totale régionale (soit 357 séjours).
Chirurgie des cancers thoraciques
Pour la chirurgie des cancers thoraciques, le seuil minimum d’activité est fixé à 30 séjours
annuels par site.
En 2006, selon les données PMSI, 49 établissements (ou sites pour les établissements multi-
sites) ont réalisé au moins un acte de chirurgie en cancérologie thoracique et l’activité totale
réalisée dans cette spécialité, au niveau régionale, s’élève à 1780 séjours.
Parmi eux, 33 établissements ou sites n’atteignent pas 80% du seuil. L’activité cumulée de ces
derniers représente 6,7% de l’activité totale régionale (soit 119 séjours).
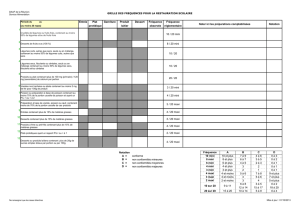
Bilan de l’activité de radiothérapie externe et curiethérapie
Radiothérapie externe
Onze centres de radiothérapie sont en activité dans la région PACA.
L’équipement dont dispose la région sur ces 11 centres est le suivant :
Type d’équipement
Nombre d’équipements
au 31.12.2007
Accélérateur d’énergie sup ou égale à 15 Mev
27
Accélérateur d’énergie inférieure à 15 Mev
2
Cobalt
1
Cyclotron
1
Gammaknife
2
Cyberknife
1
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%