Myasthenie 15-9-10 - Centre de référence neuromusculaire Rhône

Myasthénie
Quelle est la fréquence de la maladie ?
La fréquence de la maladie a augmenté ces dernières années. La prévalence actuelle (nombre de
personnes touchées à un moment donné) est estimée à 20/100000 habitants et l’incidence
(nombre de nouveaux cas par an) de 1,4/100000 habitants. Selon l’âge et le sexe, on observe un
pic de fréquence autour de 30 ans plutôt pour la femme et autour de 50 ans plutôt l’homme.
Quelle est son origine ?
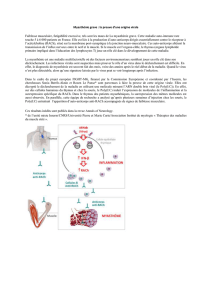
La myasthénie est une maladie auto-immune c'est-à-dire liée à une production anormale par
l’organisme d’anticorps dirigés contre la jonction neuromusculaire (située entre le nerf et le
muscle). Ces anticorps peuvent bloquer la transmission de l’influx nerveux à ce niveau en
agissant sur différentes structures de la jonction : anticorps anti-récepteur à l’acétylcholine,
anticorps anti-MuSK. Parfois, aucun anticorps n’est retrouvé.
Le thymus semble jouer un rôle important dans la myasthénie mais sa responsabilité exacte reste
mal connue. On recherche systématiquement un thymome ou plus fréquemment une hyperplasie
thymique, c'est-à-dire une activation de l’inflammation dans le thymus.
Quels sont les symptômes ?
Le symptôme central est représenté par la fatigabilité musculaire, toujours indolore et responsable
d’une faiblesse musculaire aggravée par l’effort ou la fatigue accumulée d’une journée.
Selon les muscles atteints, il existe deux grandes formes de myasthénie :
• La forme oculaire pure qui s’accompagne de signes oculaires isolés à type de vision
double (diplopie) ou de chute de paupière (ptosis). Si après deux ans d’évolution, ces
symptômes restent localisés au territoire oculaire, la maladie ne s’étend habituellement
pas aux autres territoires.
• La forme généralisée comprend presque toujours des signes oculaires mais associés
d’emblée ou secondairement à des signes musculaires localisés dans des territoires
différents selon les patients : au niveau de la face (difficulté à gonfler les joues), le pharynx
(difficulté à avaler), les cordes vocales (voix éteinte), les muscles de la mastication, les
muscles des bras ou des jambes, les muscles du cou (difficulté à maintenir sa tête droite)
ou les muscles respiratoires.
Quelle est son évolution ?
Il s’agit d’une maladie chronique mais évoluant volontiers par poussées d’étendue, de fréquence
et d’intensité variables d’un malade à l’autre et pour un même patient. Des poussées très
sévères (rares) peuvent nécessiter une hospitalisation en réanimation.
Comment confirme-t-on le diagnostic ?
Le diagnostic est confirmé par le dosage sanguin des anticorps lorsqu’ils sont présents,
l’électroneuromyogramme (ENMG) pour étudier la fatigue musculaire avec des stimulations
électriques répétitives, le test aux anticholinestérasiques (injection d’un médicament facilitant le
fonctionnement de la jonction neuromusculaire afin de voir si les symptômes régressent) et le
scanner ou l’IRM du thorax pour rechercher une anomalie du thymus (voir plus haut).

Quelle surveillance et quelle prise en charge thérapeutique ?
Selon la gravité et l’étendue des signes cliniques, la surveillance se fait en consultation tous les
trois à douze mois. Parfois, un ENMG de contrôle peut être utile.
Il existe trois types de traitements :
• Préventif : une liste très précise de médicaments contre-indiqués est remise au patient car
ils peuvent aggraver la maladie (Cf. infra).
• Symptomatique : il s’agit des anticholinestérasiques (MESTINON
®
, MYTELASE
®
) qui
corrigent en partie les symptômes sans modifier la sécrétion des anticorps.
• Etiologique : le but est de diminuer l’activité du système immunitaire et pour cela, on peut
utiliser : la thymectomie (toujours nécessaire en cas de thymome et préconisée chez les
patients les plus jeunes), les corticoïdes ou immunosuppresseurs (IMUREL
®
, CELL
CEPT
®
, autres …) utilisés durant plusieurs mois. Les immunoglobulines intraveineuses et
échanges plasmatiques sont habituellement réservés aux aggravations brutales et/ou
sévères de la maladie.
Médicaments contre-indiqués et précautions dans la myasthénie :
• Les antibiotiques du groupe des aminosides (streptomycine, kanamycine, néomycine,
gentamycine) bloquent la jonction neuromusculaire. La colimycine, la polymyxine, la
bacitracine et les cyclines injectables sont aussi susceptibles d’aggraver la myasthénie.
Des problèmes (insuffisance respiratoire aiguë) ont été signalés avec la télithromycine
(Ketek
®
).
• Les quinines (Nivaquine
®
), prescrits contre le paludisme, sont contre-indiqués chez les
personnes myasthéniques car ils aggravent la faiblesse musculaire. Il est donc
recommandé d’éviter tout voyage dans les pays impaludés.
• La D-pénicillamine prescrite dans la polyarthrite rhumatoïde peut induire une production
d’anticorps anti-acétylcholine et provoquer ou aggraver la maladie.
• Les anesthésiques tels que les curarisants ont un effet exagéré chez les myasthéniques. Il
est important de signaler sa maladie avant toute chirurgie.
• Les médicaments cardio-vasculaires comme les quinidines et les bêta-bloquants (même en
collyre) peuvent aggraver l’atteinte myasthénique.
• Les contraceptifs hormonaux semblent avoir des effets divergents selon les personnes.
Certaines myasthénies sont aggravées, d’autres sont améliorées. Chez certaines femmes,
la myasthénie s’aggrave au moment des menstruations. La prise d’une pilule contraceptive
limite souvent cette aggravation.
• Les vaccins vivants (polio buccal, rubéole…) sont contre-indiqués chez les myasthéniques
qui suivent un traitement par corticoïdes ou immunosuppresseur. Les vaccins inactivés
(grippe, polio injectable, tétanos, hépatite B…) sont autorisés.
• D’autres médicaments représentent des contre-indications relatives et peuvent être utilisés
avec prudence et seulement en cas de nécessité absolue : phénotiazines, carbamazépine,
benzodiazépines, neuroleptiques, vérapamil, lithium, progestérone, gabapentine.
L’injection d’iode lors d’un examen radiologique peut transitoirement aggraver les
symptômes myasthéniques. Les corticoïdes proposés comme traitement peuvent eux aussi
parfois aggraver transitoirement les symptômes lorsqu’ils sont introduits.
Texte rédigé par le Centre Maladies Neuromusculaires Rares Rhône-Alpes.
Version du 15/09/2010.
1
/
2
100%