Myasthénie Grave : Présentation des symptômes et du traitement
Telechargé par
abdellah.bennis

LA MYASTHENIE

• La myasthénie ou « Myasthenia Gravis » est une maladie auto-immune
chronique liée à un défaut de transmission de l'influx nerveux entre le
nerf moteur et le muscle strié.
• Maladie de la jonction neuromusculaire due à un blocage des récepteurs
de la plaque motrice par des anticorps anti-récepteurs d’acéthylcholine.
• La plus fréquente des syndromes myasthéniques.
• Elle se manifeste par une faiblesse musculaire qui s'aggrave à l'effort et
s'améliore au repos.
• Sa gravité tient au risque de complications respiratoires qui peuvent mettre
en jeu le pronostic vital.
Introduction

• La prévalence de la myasthénie se situe entre 43 et 64 par million
d'habitants.
• Son incidence varie entre 2 et 5 par année et par million d'habitants.
• Atteint surtout des adultes.
• Plus fréquente chez la femme que chez l'homme (3/2) entre 20 et 30 ans
• Au-dessus de 60 ans les cas masculins sont les plus fréquents.
• La plupart des cas sont sporadiques.


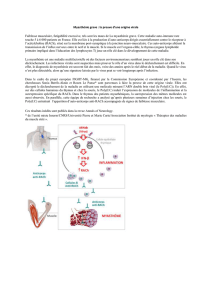
Physiopathologie de la MAI:
• Diminution du nombre de récepteurs à acétylcholine (RAch) et des
replis post-synaptiques.
• Anticorps anti-AchR diminution du potentiel post-synaptique
absence de PA musculaire faiblesse de la contraction
• Fatigue myasthénique - c'est-à-dire une activation d'un moins en
moins grand nombre de fibres musculaires pendant une impulsion
répétée –
2 - Physiopathologie de la MAI:
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
1
/
36
100%