Stratégie thérapeutique actualisée du diabète de type 2 - Raoul-IMG

!"#$"%&'()"*%#$+(,"'-,()
$.",$/'0%()1,)1'$23"()1()"4+()5)))
!%6'7$'#()#'0-,().$#1'8)9$0.,/$'#()))
8."82#()5:;<)
=*'(##4)>?@A=?B)
"C+84("87DE$7$188CF#)
)
)

G$++(/0),"'/(0)
))))))))))))))))))))))))))))))))))))))))))))))H8,#7%()6871'$/()1,)1'$23"()I)789(62#()5:;J)K)))))
))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))9(#0,0)1877%(0)F#$7L$'0(0))
)
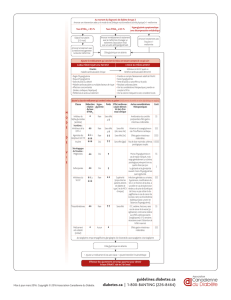
• MNJ)6'//'870)1()+$"'(7"0)1'$2%"'-,(0)"4+()5)IO=5K))"#$'"%0)(7)P#$7.()08'")J)Q)1()/$)+8+,/$"'87)
$00,#%()$,)G%&'6()R%7%#$/)I<:)+$"'(7"0)(7)684(77()+$#)6%1(.'7)&%7%#$/'0"(K)
• JN;)Q))"$,S)1().#8'00$7.()O=5)(7)P#$7.()+%#'81()5::<T5::U)("))5NVQ))+%#'81()5::UT5:;M))
I)>#8&#$66()B$"'87$/)B,"#'"'87)!$7"%)W)K))
• X5)Q)1(0)+$"'(7"0)+#'0)(7).*$#&()(S./,0'9(6(7")+$#)/()6%1(.'7)&%7%#$/'0"())I)AB=GAO)K)
• ;)+(#0877()0,#)J)O=5)(7"#()<J)(")XV)$70)))
• ;:)Y'//'$#10)Z).8["0)1'#(."0)+$#)$7)I)+#'0()(7).*$#&()O=5)(").86+/'.$"'870)K))

MVQ)
VUQ)
JQ) ;5Q)
!"#$%&%'()*+%
A718.#'78/8&,(0)/'2%#$,S)
Y%1(.'70)&%7%#$/'0"(0)
A718.#'78/8&,(0)*80+'"$/'(#0)(")/'2%#$,S)
A718.#'78/8&,(0)*80+'"$/'(#0)
;VQ)
X5Q)
;Q) MQ)
!"#$%)%,-!).%%'(/012%
Evaluation de la prise en charge du diabète, IGAS, Avril 2012 et Etude ENTRED 2007-2010.
A9$/,$"'87)1()/$)+#'0()(7).*$#&()1,)1'$23"()(7)P#$7.()

\$)+#'0()(7).*$#&()(0")6,/"'1'0.'+/'7$'#()])/()6%1(.'7)
&%7%#$/'0"()8..,+(),7()+/$.().(7"#$/()
1$70)/()+$#.8,#0)1()08'7)
Médecin
généraliste
Médecins
spécialistes
Infirmière
Pédicure
podologue
Kinésithérapeute
Aide
soignante
Assistance
Sociale
Diététicienne
Famille
Diabétologue
Patient
diabétique type 2
Associations de
malades

O%^7'"'870))
• \()1'$23"()1()"4+()5)(0")1%^7')+$#)])
• ,7()&/4.%6'()0,+%#'(,#()_);N5<)&`/)IaN:)668/`/K)$+#30),7)b(,7()1()X)*(,#(0)(")
9%#'^%()_)1(,S)#(+#'0(0))
• 8,) /$) +#%0(7.() 1() 046+"c6(0) 1() 1'$23"() I+8/4,#'(N) +8/41'+0'(N)
$6$'&#'00(6(7"K)$008.'%()_),7()&/4.%6'()I0,#)+/$06$)9('7(,SK)0,+%#'(,#()8,)
%&$/()_)5)&`/)I;;N;)668/`/K))
• 8,),7()&/4.%6'()I0,#)+/$06$)9('7(,SK)0,+%#'(,#()8,)%&$/()_)5)&`/)I;;N;)668/`/K)
5) *(,#(0) $+#30) ,7() .*$#&() 8#$/() 1() aJ) &) 1() &/,.80() I.#'"3#(0) +#8+80%0) +$#)
/ ?#&$7'0$"'87)Y871'$/()1()/$)!$7"%K)
• \() 1'$23"() 1() "4+() 5) +#898-,() 1(0) .86+/'.$"'870) 6'.#89$0.,/$'#(0)
I#%"'78+$"*'(N) 7%+*#8+$"*'() (") 7(,#8+$"*'(K) (") 6$.#89$0.,/$'#(0)
I'7F$#.",0)1,)648.$#1(N)$#"%#'"()(")$..'1(7")9$0.,/$'#().%#%2#$/K)])/d82b(."'F)
1,) "#$'"(6(7") (0") 1() #%1,'#() /$) 68#2'T68#"$/'"%) +$#) / '7"(#6%1'$'#()
78"$66(7")1 ,7).87"#c/()&/4.%6'-,().8##(.")
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
1
/
42
100%