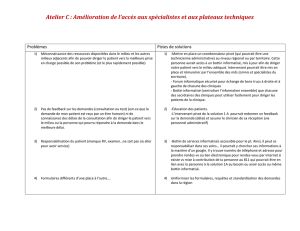
Qui peut le plus peut le moins – la lutte contre le «copier

4
highlights 2012: médecine générale
Forum Med Suisse 2013;13(1–2):4–5
Qui peut le plus peut le moins – la lutte
contre le «copier – coller» dans les rapports médicaux
Bruno Kissling, médecin de famille et co-rédacteur en chef de PrimaryCare
«Structure, processus et résultat» – c’est sur cette triade lar-
gement reconnue de Donabedian* que s’appuie le cours
consacré à la qualité dans le domaine de la médecine. Récem-
ment, le Bulletin des médecins suisses a abordé de nouvelles
dimensions dans le concept de qualité avec l’introduction
de sa rubrique «Indication et dia g nostic». En parlant de
qualité, il faut cependant encore évoquer une dimension sup-
plémentaire: la qualité des données et leur quantité dans le
contexte de la communication interdisciplinaire et de la col-
laboration au sein du traitement intégré des patients chro-
niques polymorbides. Un groupe de travail rassemblant
des médecins de famille, des spécialistes et des médecins
hospitaliers, des médecins en cours de formation postgrade
et éventuellement d’autres acteurs devrait créer un modèle
de rapport médical contenant un set soigneusement sélec-
tionné des données indispensables.
Les investigations et les processus thérapeutiques de plus
en plus complexes et toujours plus spécialisés chez les pa-
tients chroniques polymorbides impliquent le plus souvent
des spécialistes et des institutions de tous bords: médecins
de famille, spécialistes pratiquant dans des cliniques privées
ou des consultations ambulatoires hospitalières, services
hos pitaliers, centres de radiologie, laboratoires, instituts
de pathologie, etc. Or, ces antennes sont habituellement assez
dispersées sur le plan géographique. Une bonne collabora-
tion entre ces différents intervenants est une condition ab-
solument nécessaire pour assurer à ces patients des soins
intégrés de qualité avec un risque minimal d’erreurs.
Communication – la clé de toute
collaboration pluridisciplinaire
La communication est le pont qui relie les très nombreuses
interfaces de la collaboration pluridisciplinaire. Comme nous
le savons, elle est aussi la source la plus fréquente des pro-
blèmes. La communication mérite donc une attention toute
particulière. Lorsqu’une décision commune rapide est re-
quise, elle peut prendre une forme orale ou téléphonique. En
règle générale, elle passe cependant par des rapports médi-
caux et des lettres de sortie distribués par fax, par courrier
ou par messagerie électronique. Avec un temps de latence
plus ou moins important. Mais surtout avec une nette ten-
dance à l’aug mentation de la masse de données transmises
et ça et là une tendance inverse à la diminution de l’appro-
fondissement de celles-ci. Parfois, nous médecins de famille
sommes submergés par un véritable tsunami de données,
clairement favorisé par le copier – coller. J’aimerais donc sou-
ligner aujourd’hui les défauts de la culture actuelle en matière
de rapports médicaux et appeler à une nouvelle approche de
la communication des données. Les rapports médicaux du
futur devraient favoriser une communication pluridiscipli-
naire plus ciblée et plus sûre, à l’aide d’une quantité de don-
nées adaptée à la réalité du patient et du cabinet.
La triade de Donabedian dans
la communication
«Nous rentrons pas trop grave» – un SMS adressé à son ls
par l’épouse d’un patient à la suite d’une consultation aux
urgences. Elle voulait dire: «Nous rentrons, pas trop g
rave.»
Il a compris: «Nous (ne) rentrons pas, trop grave.»
Une
mauvaise communication qui, au lieu de tranquilliser, a sus-
cité les plus vives inquiétudes [2]. La communication peut
aussi être appréciée dans la perspective de la triade de Do-
nabedian basée sur la structure, le processus et le résultat:
– Structure: le message doit être correct du point de vue
du contenu, ainsi que sur le plan linguistique et gram-
matical; il doit être compréhensible.
– Processus: l’information doit être intrinsèquement cor-
recte; son volume doit être adapté et correspondre aux
besoins du destinataire et à son niveau d’information
propre. Elle doit arriver au bon moment avec le média
approprié – entretien direct, communication télépho-
nique, lettre, fax, e-mail.
– Résultat: l’information doit avoir été bien comprise et
parfaitement interprétée par le destinataire; les points
éventuellement restés obscurs doivent pouvoir être cla-
riés.
Les rapports médicaux actuels – beaucoup
de blabla pour une utilité qui laisse à désirer
Intéressons-nous quelques instants à la quantité et à la
qualité des données gurant dans les rapports de spécia-
listes et les lettres de sortie des hôpitaux. Il est un fait que
la plupart des rapports sont précis et corrects en termes de
contenu. Le fait est cependant aussi que la masse de don-
nées transmise est dans la plupart des cas absolument ex-
cessive.
Pour illustrer ce problème, prenons l’exemple d’un patient
qui nous inige, dans l’angoisse du moment, d’une logor-
rhée désordonnée inarrêtable. Il est pour nous médecins
extrêmement difcile d’écouter attentivement le patient, de
canaliser son discours avec doigté, d’appréhender tous les
aspects et toute la signication du problème, de ne rien man-
quer, de résumer ce ot d’info rmations et nalement d’en
extraire l’essentiel pour le patient et nous-mêmes. Cela né-
cessite une certaine expérience, ainsi que le recours à des
techniques de communication interactives.
Lorsque parvenu à la n d’une longue journée de consulta-
tions, j’ouvre mon courrier, je me trouve de plus en plus sou-
vent confronté précisément à ce genre de lettres de sortie et
* A vedis Donabedian (1919–2000), médecin et scientique américain,
précurseur et pionnier du discours sur la qualité dans le monde
de la santé.
Bruno Kissling

5
highlights 2012: médecine générale
Forum Med Suisse 2013;13(1–2):4–5
de rapports de spécialistes bavards et renfermant de véri-
tables avalanches de données. Des lettres dodues, contenant
des pages en grand nombre, aussi illisibles que le
mode
d’emploi de ma nouvelle caméra. Et mon enthousiasme
de
retomber aussitôt… et mon œil entraîné par 30 ans d’en-
traînement à cette tâche de passer en mode automatique,
parcourant le texte en diagonale à la recherche de l’essen-
tiel… relevé ici et là par un petit trait de mon stylo. J’inscris
dans le dossier du patient un concentré de ma lecture, autre-
ment dit les principaux résultats d’examens, diagnostics et
traitements médicamenteux. J’écris en vitesse et en quelques
mots ce qu’il ne faut pas oublier sur un Post-it que je colle
sur le dossier.
La récolte que nous tirons de la lecture de ces rapports mé-
dicaux regorgeant de données est souvent maigre. On a
parfois l’impression que l’auteur n’a en fait jamais vu le pa-
tient, que le jeune assistant en formation, qui est le principal
rédacteur du texte, n’a pas bénécié des conseils ni du sou-
tien de ses chefs cosignataires, que ce sont simplement les
entrées faites dans les champs des bases de données électro-
niques qui ont été copiées dans la lettre et que le texte répond
probablement davantage aux impératifs d’assurance qualité
touchant actuellement au fétichisme qu’il ne garantit le
transfert d’informations ciblées réellement utiles.
Et cette masse de données n’empêche pas qu’il manque
parfois dans la liste des diagnostics le motif de l’hospitali-
sation ou encore l’opération qui vient d’être réalisée et qui
ne gure quelquefois que sous la mention «Status après…».
L’ indication et la signication des examens complémen-
taires peuvent passer inaperçues malgré l’abondance de
mots. Les motifs de certaines décisions thérapeutiques es-
sentielles peuvent avoir été omis ou être noyés quelque part
dans le texte. Il n’est pas rare non plus que les propositions
concernant la suite de la prise en charge soient enfouies
dans un paragraphe ou un autre du rapport. La liste de
médicaments, souvent interminable, ne correspond pas
forcément à celle de la carte de posologie du patient. Le
«copier – coller» a pour conséquence une insertion presque
aléatoire et sans réexion, «par simple mesure de sécurité»,
des examens complémentaires et des résultats de labora-
toire. Pour nir, il nous reste souvent la désagréable sensa-
tion d’avoir manqué quelque chose d’important.
De nombreux rapports intermédiaires de spécialistes ne
contiennent fréquemment que quelques rares termes nou-
veaux, ce qui ne les empêche pas d’être aussi épais que les
précédents par la répétition de toutes les informations déjà
connues. Dans le meilleur des cas, les changements sont
mis en évidence dans le texte.
En fonction de ce qui me reste de forces à la n de la journée,
je dépose ces rapports «obèses» dans le dossier des pa-
tients ou je procède immédiatement à leur classement verti-
cal, trop riches qu’ils sont en chiffres inutilisables pour moi,
ce qui me permet de préserver un peu de place dans ma
cartothèque déjà surchargée. Il n’y pas à craindre les pertes
de données, puisqu’elles sont conservées dans les archives
de l’expéditeur et des autres destinataires.
Mes collègues travaillant déjà avec des dossiers médicaux
informatisés n’ont probablement pas la tâche beaucoup
plus facile, parce que leur système ne leur permet pas d’ex-
traire les informations essentielles plus facilement. La né-
cessité de sélectionner les données ne leur est pas non plus
épargnée: que vaut-il la peine de scanner et que peut-on se
permettre d’«oublier»? Leur seul avantage: ils n’ont pas
besoin de conserver cette masse de données physiquement
dans une cartothèque. Ils peuvent au moins les déposer de
manière plus élégante
au milieu des autres bits du disque
dur de leur ordinateur.
Il nous faut une nouvelle forme
de rapports médicaux
Les aspirations des médecins de famille sur ce plan sont
très claires: nous avons besoin d’une nouvelle forme abré-
gée de rapport médical, contenant uniquement les données
essentielles, soigneusement sélectionnées et véritablement
nécessaires. Les imperfections énumérées ci-dessus consti-
tuent en même temps le programme des améliorations re-
quises pour les rapports médicaux du futur. Il est grand
temps que des médecins de famille, des spécialistes, des
médecins en formation et, le cas échéant, d’autres acteurs
se réunissent pour rééchir ensemble
– à une nouvelle structure de rapport médical,
– aux besoins d’informations centrées sur le médecin et
le patient,
– à une sélection soigneuse des données recueillies, à leur
interprétation et à leur intégration,
– à une transmission aussi concise et claire que possible
des données, dans un délai optimal.
Il faudra pour cela du temps, un savoir, de l’engagement,
ainsi qu’un nancement approprié.
Mais il y a de très bonnes raisons pour se lancer dans le
projet et quelques exemples mériteraient qu’on s’en inspire.
Les oncologues établissent ainsi des listes de diagnostics
en résumant en quelques mots, pour chacun de ces diagnos-
tics, le déroulement des différentes étapes thérapeutiques.
Ils décrivent plus particulièrement l’état actuel du patient.
Certains services internistes hospitaliers adoptent progres-
sivement cette approche, mais malheureusement avec une
liste de diagnostics qui a tendance à s’allonger et occupe
parfois près de deux pages – serait-ce un effet des DRG?
Accordons tout le soin requis et toute l’attention voulue à
la qualité et à la quantité des données gurant dans les rap-
ports médicaux, ces instruments de communication si im-
portants aux interfaces des spécialités impliquées. L’ art
que nous pratiquons tous les jours lors de nos anamnèses
et de nos investigations doit aussi s’appliquer aux rapports
médicaux: s’en tenir l’essentiel, à l’essentiel et encore à l’es-
sentiel. Pour le bien des patients, mais aussi des médecins.
Remerciement
Je tiens à remercier les collègues suivants pour leur lecture attentive et
leurs suggestions judicieuses: Stefan Neuner, Natalie Marty, Gerhard
Schilling et Peter Tschudi.
Correspondance:
Dr Bruno Kissling
Elfenauweg 6
CH-3006 Berne
bruno.kissling[at]hin.ch
Références
1 Kraft E, Hersperger M, Herren D: Diagnose und Indikation als Schlüs-
seldimensionen der Qualität. SAEZ. 2012;93:41.
2 Kissling B: Nous rentrons pas trop grave. PrimaryCare. 2009;9(2):46.
1
/
2
100%