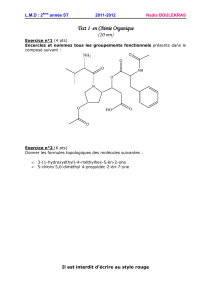
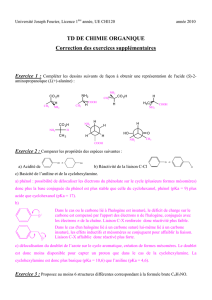
les lésions du nerf lésions du nerf fibulaire fibulaire profond et de

Dr Meyer Xavier (1), Dr Tavernier Thierry (1),
Dr Bouysset Maurice (2)
ll e s es lésions du nerf lésions du nerf fibulairefibulaire profond profond
et et de ses branchesde ses branches
apport apport de l’échographiede l’échographie
(1) Clinique de la Sauvegarde - Scanner de l’Ouest Lyonnais - IRM des Sources – Lyon
(2) Villefranche sur Saône

• rappeler l’anatomie échographique du nerf fibulaire
profond (NFP) et de ses branches de divisions à
partir de dissections cadavériques réalisées par les
auteurs
Objectifs Objectifs
• retenir les principaux sites lésionnels
• démontrer l’intérêt de l’échographie en pratique
clinique

• les lésions du NFP sont peu connues
• l’ examen clinique minutieux et l’EMG restent
primordiaux
ll e s es lésions du nerf lésions du nerf fibulairefibulaire profondprofond
• les explorations radiographiques et IRM sont citées
dans la littérature, mais l’échographie très peu
• or, l’échographie peut trouver sa place dans la
démarche diagnostique

• Il nait de la division du Nerf
Fibulaire Commun en Nerf
Fibulaire Profond et Nerf
Fibulaire Superficiel
aanatomie natomie du NFPdu NFP
lele NFPNFP perforeperfore lele musclemuscle llongong
eextenseurxtenseur desdes orteilsorteils (MLEO),(MLEO),
puispuis ilil cheminechemine ààcôtécôté dede
l’artèrel’artère tibialetibiale antérieureantérieure (ATA)(ATA)

• au tiers supérieur de la jambe il
est situé entre le MLEO et le
muscle tibial antérieur (TA)
aanatomie natomie du NFPdu NFP
• autiersmoyendelajambeil
chemine entre le muscle long
extenseur de l’hallux et le
muscle tibial antérieur
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
1
/
55
100%